
|
|
|
CASE REPORT / CAS CLINIQUE
LOCALISATION INTRA MEDULLAIRE D’UNE INFECTION SCHISTOSOMIALE
INTRAMEDULLARY LOCATION OF A SCHISTOSOMAL INFECTION
E-Mail Contact - YOUKLIF Imane :
youklifimane@hotmail.com
SUMMARY We report the case of a young patient presenting with a neurological deficit secondary to involvement of the conus medullaris by schistosoma mansoni. The MRI showed the intra medullary location and the diagnosis was confirmed after surgical approch and biopsy. Clinical and radiological progress was satisfactory. RESUME Nous rapportons le cas d’un enfant âgé de 9 ans originaire de Konakri (Guiné), présentant un syndrome du cône médullaire secondaire à une infection à schistosoma mansoni dont la localisation intra-medullaire a été confirmée par l’IRM et le diagnostic infectieux instauré à posteriori après abord chirurgical et biopsie. L’évolution après traitement médical a été marquée par un début d’amélioration du déficit sensitivo-moteur et des troubles sphinctériens. Mots clés : bilharziose, compression, cône médullaire INTRODUCTION La localisation médullaire est une forme rare et sévère de l’infection schistosomiale. Les manifestations cliniques sont non spécifiques, l’IRM permet d’approcher le diagnostic en permettant de confirmer le diagnostic de lésion intra médullaire, celle-ci peut prendre plusieurs aspects posant ainsi le problème de diagnostic différentiel avec d’autres pathologies intra médullaires. Le pronostic est largement conditionné par la précocité du diagnostic et du traitement. Nous rapportons le cas d’un jeune enfant âgé de 9 ans qui a présenté une OBSERVATION Le jeune K.I âgé de 9 ans, originaire et résident à Konakri (Guiné), présente après un épisode infectieux et après une chute banale une paraplégie sensitivo-motrice brutale et une rétention aiguë des urines. Le malade est évacué de Konakri à Casablanca pour complément de prise en charge. L’examen retrouve un patient apyrétique, présentant une paraplégie flasque complète, une abolition des réflexes ostéo tendineux et un niveau sensitif sous ombilical, le reste de l’examen somatique est sans particularité. L’IRM médullaire retrouve un aspect de gros cône médullaire hyper intense en T1, une étiologie tuberculeuse a été évoquée en premier, l’aspect est très peu en faveur d’un processus tumoral. Le bilan biologique retrouve une vitesse de sédimentation élevée à 18, une hyper leucocytose à prédominance éosinophile. Un abord chirurgical a permis de montrer l’aspect de grosse moelle, sans lésion épidurale, on réalise alors une biopsie d’une lésion intra-médullaire jaune grisâtre. L’aspect histologique ne retrouve pas de prolifération cellulaire anormale, ou de granulome en faveur de la tuberculose Les suites post opératoires ont été simples. A posteriori on retrouve la notion de baignade dans un lac, et le diagnostic de bilharziose à schistosoma mansoni est réalisé après inclusions spécifiques. Un traitement à base de praziquantel (40mg/kg) a été administré en dose unique associé à une corticothérapie. Le patient est chez lui et a été revu trois mois après avec IRM de contrôle qui montre la régression de l’inflammation médullaire. Il entame une ébauche discrète de la flexion de la cuisse. DISCUSSION La bilharziose est une affection parasitaire due à des trématodes qui sont des vers plats à sexes séparés, hématophages, vivant au stade adulte dans le système circulatoire des mammifères, et au stade larvaire dans un mollusque d’eau douce. Il existe 200 millions de cas de bilharziose dans le monde. Cinq espèces sont pathogènes pour l’homme et sévissent à l’état endémique dans trois continents : l’Afrique, l’Asie de l’est et l’Amérique du sud. Ces espèces sont : S. haematobium, S. mansoni, S. intercalatum, S. japonicum, S. mekongi. La majorité des complications nerveuses rapportées dans la littérature sont causées par S.mansoni responsable ainsi de 110 millions de cas, par contre S.haematobium en est moins fréquemment responsable (7, 13) et notée dans 90 millions cas. Chez l’homme les vers adultes manifestent un tropisme pour les plexus veineux péri vésicaux et péri rectaux, les ufs sont éliminés vers le milieu extérieur, essentiellement par les urines pour S.haematobium et par les selles pour S.mansoni, mais une grande partie reste dans les parois viscérales ou embolisée à distance (2, 7, 8, 10). Les complications neurologiques résultent alors de cette migration aberrante des S.mansoni ou S.haematobium, ou de l’embolisation ectopique des ufs dans les vaisseaux médullaires. Les complications médullaires sont plus fréquentes que les complications cérébrales, elles tendent à survenir précocement après l’infestation (3) et sont de deux types : Une étude à propos de 231 cas de neuroschistosomiase (7) a objectivé une prédominance du sexe masculin (73,4%) pouvant être expliquée par la plus grande exposition lors de l’enfance au cours des baignades (8). Certains auteurs incriminent également la différence anatomique du pelvis des deux sexes (7). L’âge varie de 1 à 68 ans. Le diagnostic repose sur des éléments d’orientation épidémiologiques notamment le éjour en une zone d’endémie bilharzienne et la notion de baignade dans un lac d’eau douce. L’intervalle entre l’exposition et l’apparition des premiers symptômes varie d’un mois à plus de 6 ans. La phase d’invasion correspond à la pénétration des furcocercaires à travers la peau, elle passe souvent inaperçue pour schistosoma haematobium et S. mansoni ou entraîne un érythème cutané allergique après 15 à 30 min. la phase toxémique correspond à la migration des schistosolmules dans la circulation sanguine, ce qui est responsable d’asthénie de troubles d’ordre anaphylactique : myalgies, arthralgies, céphalées, fièvre. La phase d’état correspond à la ponte par les femelles de nombreux ufs dans la paroi de la vessie ou dans les organes génitaux à l’origine de troubles génito-urinaires, dont le maître symptôme est l’hématurie, l’atteinte intestinale est dominée par une perturbation du transit avec présence de stries de sang entourant les selles. La phase de complications correspond à la migration du parasite et sa localisation au niveau de la peau, dans le système cardio-vasculaire et nerveux. Quatre formes cliniques peuvent être décrites : forme myélitique, granulomateuse, radiculaire, et vasculaire. Les deux premières variétés sont les plus fréquentes (1, 3), la forme radiculaire survient le plus souvent en association avec la forme granulomateuse. La forme vasculaire est limitée à quelques cas. Le bilan biologique est caractérisé par une hyper éosinophilie et une positivité de la sérologie bilharzienne. La recherche des oeufs au niveau de la muqueuse rectale et vésicale est in constamment positive. Au niveau du liquide céphalo-rachidien on peut avoir une hyper protéinorrachie ; une hypo ou normo glycorrachie, ainsi qu’une augmentation du taux des lymphocytes. La présence d’anticorps anti bilharziens permet de confirmer le diagnostic. L’IRM médullaire est l’examen de choix, la bilharziose se présente selon trois aspects (9, 11): En ce qui concerne le traitement, il n’y a pas de consensus concernant la prise en charge de cette pathologie (12). Les différents moyens thérapeutiques dont on dispose sont : le traitement anti parasitaire à base de Praziquantel, les corticostéroïdes, et le traitement chirurgical. 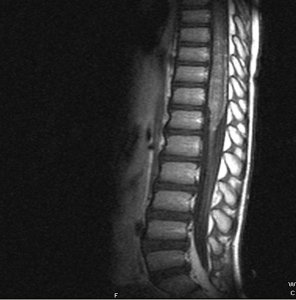 Figure 1 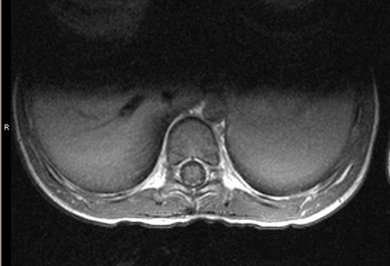 Figure 2 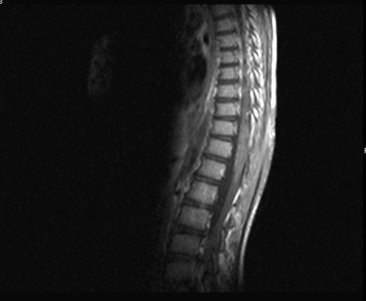 Figure 3 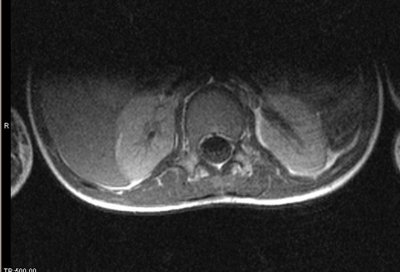 Figure 4 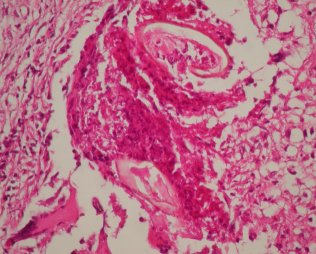 Figure 5 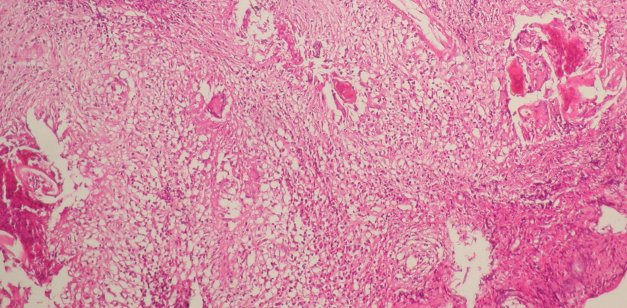 Figure 6 REFERENCES
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647