
|
|
|
REVIEW / REVUE DE LA LITTÉRATURE
TEXTILOME PARAVERTEBRAL REVELE PAR DES LOMBALGIES 14 ANS APRES UNE DISCECTOMIE LOMBAIRE. REVUE DE LA LITTERATURE
PARASPINAL TEXTILOMA REVELATED BY LOMBALGIA 14 YEAR AFTER LUMBAR DISCECTOMY. REVIEW OF THE LITERATURE
E-Mail Contact - SALEM-MEMOU Sidi :
fkct@hotmail.com
RESUME Le textilome est rare et surtout asymptomatique dans les cas chroniques. Il peut être confondu avec d’autres masses des parties molles. Cette complication peropératoire a rarement été rapportée dans une localisation intraspinale ou paraspinale. Nous présentons un patient chez qui une compresse chirurgicale conservée entre les muscles paravertébraux a été découverte 14 ans après une chirurgie lombaire. L’imagerie par résonance magnétique (IRM) a révélé une lésion de masse dans la région paravertébrale postérieure. Les textilomes devraient être inclus dans le diagnostic différentiel des masses de parties molles détectées chez les patients ayant des antécédents de chirurgie rachidienne postérieure. Mots clés : Textilome, chirurgie lombaire postérieure, complication chirurgicale ABSTRACT Textiloma is rare and mostly asymptomatic in chronic cases. It can be confused with other soft tissue masses. This intraoperative complication has rarely been reported for an intraspinal or paraspinal location. We present a patient in whom a retained surgical sponge between the paraspinal muscles was encountered 14 years after lumbar surgery. Spinal magnetic resonance imaging (MRI) revealed a mass lesion in the posterior paravertebral region.textilomas should be included in the differential diagnosis of paraspinal soft-tissue masses detected in patients with a history of posterior spinal surgery. Keywords: Textiloma, Posterior lumbar surgery, surgical complication INTRODUCTION Le terme de « textilome » désigne communément un corps étranger (compresse, coton ou champ opératoire) laissé involontairement au cours d’une intervention chirurgicale. Il s’agit d’une complication rare de la chirurgie lombaire postérieure. De 1965 à nos jours, moins de 50 cas de textilomes lombaires ont été rapportés [10, 13, 16]. Leur présentation clinique et radiologique n’est pas spécifique et peut mimer une pathologie infectieuse ou tumorale. A travers un cas découvert 14 ans après une chirurgie lombaire pour hernie discale, nous revisitons les caractéristiques de cette complication iatrogène, de plus en plus à l’origine de déclarations en responsabilité professionnelle. OBSERVATION Il s’agissait d’un homme de 33 ans, aux antécédents de chirurgie lombaire pour hernie discale L5-S1 gauche il y a 14 ans, qui présentait depuis 2 ans des lombalgies rebelles au traitement médicamenteux et qui s’aggravaient progressivement. A l’examen clinique, le patient avait un bon état général hormis un indice de masse corporel élevé (à 30,313). L’examen neurologique était normal. L’inspection de la région lombaire révélait une cicatrice propre sans tuméfaction et dont la palpation était indolore. L’IRM du rachis lombaire objectivait une image arrondie de 4 cm de diamètre, enkystée au niveau de la gouttière paravertébrale gauche, en regard de L5-S1. Elle était hypointense en séquence pondérée T1 avec une épaisse couronne périphérique isointense (Figure 1) qui se rehausse après injection de gadolinium (Figure 2B). En séquence pondérée T2 le signal était hyperintense avec une épaisse couronne hypointense (Figure 2A). Les examens biologiques étaient normaux. Une ponction biopsie échoguidée était réalisée. L’analyse histopathologique montrait un tissu fibreux au sein duquel des fibres textiles polarisant la lumière, étaient entourées d’un infiltrat inflammatoire granulomateux macrophagique, histiocytaire et giganto-céllulaire sans nécrose (Figure 4). L’examen histopathologique montrait un aspect superposable à ce qui avait été observé sur la biopsie sans signe d’inflammation aigu, ni de surinfection (Figure 4). L’examen bactériologique n’a pas objectivé d’agent pathogène. L’évolution clinique était marquée par une disparition rapide des lombalgies. DISCUSSION Le terme de « textilome » désigne communément un corps étranger (compresse, coton ou champ opératoire) laissé involontairement au cours d’une intervention chirurgicale et découvert après la fermeture de la plaie opératoire. Cependant, il y a une nuance qui mérite d’être soulignée. Strictement parlant, le terme textilome doit être réservé à décrire un corps étranger constitué d’une compresse ou d’un coton chirurgical, alors que le terme gossypiboma (des Anglo-Saxons), permet de décrire la masse constituée par le corps étranger et la réaction granulomateuse qui l’entoure [8, 18, 20] L’incidence des textilomes est difficile à estimer. Les auteurs s’accordent pour dire que c’est une complication rare. Les spécialités les plus concernées sont celles qui abordent les grandes cavités. De 1965 à nos jours, moins de 50 cas de textilomes lombaires ont été rapportés [10, 13, 16]. Ces chiffres sont forcément en dessous de la réalité en raison des implications médico-légales. Les facteurs classiquement incriminés dans l’oubli des corps étrangers sont : la chirurgie urgente, un IMC élevé, un événement imprévu survenant lors de la chirurgie, les distractions pendant la chirurgie ainsi que le non-respect des procédures de contage [6]. Notre patient avait comme seul facteur de risque avéré, un IMC élevé. L’histoire naturelle d’un textilome dépend surtout de la réaction de l’organisme contre le corps étranger. Les compresses et cotons chirurgicaux ne se décomposent pas du faite de leur inertie. Sur le plan anatomopathologique, deux types de réaction immunitaire se produisent, la forme aigue nécrotique et la forme chronique. La forme aigue nécrotique est caractérisée par la prédominance des réactions exsudatives responsables de manifestations cliniques et biologiques. Dans la forme chronique une capsule fibreuse aseptique se constitue autour du corps étranger limitant ainsi la réaction inflammatoire, dans ce cas les manifestations sont frustes et le « textilome » agit comme un processus tumoral a évolution lente [10]. Comme dans notre cas, la forme chronique peut être de découverte tardive, plusieurs années voire décennies après l’intervention chirurgicale [1]. A l’IRM, le textilome se présente comme une masse bien limitée, mais le signal peut varier en fonction de la composition histologique, du stade et du contenu liquide de la lésion [8, 12]. En général, les formes exsudatives sont en hypointense T1, hyperintense T2, tandis que les formes fibreuses présentent un signal intermédiaire en T1 et un hyposignal en T2 [3]. La capsule est généralement hypointense en T1 et T2 et se rehausse après gadolinium. D’autres aspects à l’IRM sont décrits [8, 11]. Les diagnostiques différentiels d’un textilome paravetébral sont : l’abcès, l’hématome, la fibrose cicatricielle et les tumeurs (en particulier le fibrosarcome et le rhabdomyosarcome) [2, 3, 10 , 16]. Les séquences de diffusion permettent de faire le diagnostic différentiel avec un abcès. Le textilome présente une augmentation de la diffusion, alors que celle-ci est abaissée en cas d’abcès [5]. Le diagnostic préopératoire de textilome peut être fait chez un patient ayant des antécédents de chirurgie rachidienne, si on y pense. Malgré l’importance de l’imagerie, la diversité des aspects radiologiques, fait que la démarche diagnostic doit être orientée par l’anamnèse. La confirmation ne viendra que par les constatations peropératoire et par l’histologie. La ponction biopsie échoguidée peut parfois aider au diagnostic si la quantité de matériel biopsié est suffisante. Dans notre cas, elle a permis de confirmer le diagnostic avant l’intervention. Dès que le diagnostic est fait, le textilome paravertébral doit être retiré. Une antibiothérapie appropriée est recommandée lorsqu’une complication septique est présente ou soupçonnée [1]. Le textilome est source de nombreux problèmes médico-légaux. Il est fréquemment à l’origine de déclarations en responsabilité civile professionnelle. Il s’agit d’une complication non voulue et prévisible de la chirurgie qui nécessite la mise en uvre de tous les moyens possibles pour la prévenir. Des procédures, universellement reconnues et habituellement respectées, sont censées éviter cet oubli. Elles font l’objet de protocoles écrits et concernent tous les temps opératoires : avant l’incision, pendant l’intervention, après le dernier point de suture. L’utilisation de compresses marquées, le compte systématique des compresses, sont quelque unes des mesures qui peuvent essayer de maîtriser le risque d’erreur humaine. Mais aucune ne peut formellement et à coup sûr éviter ce risque. Au cours des dernières décennies, des procédures de contrôle ont été élaborées, testées, révisées et adoptées pour mieux assurer la sécurité des patients. Jusqu’à une période récente, l’utilisation de listes de vérification (check-lists) dans le domaine de la neurochirurgie était limitée [15]. De nombreuses études ont montré que l’instauration des check-lists dans les blocs opératoires était associée à une réduction importante et concomitante du taux de mortalité et des complications liées à la chirurgie [20]. La check-list de la sécurité chirurgicale dans le cadre du projet « Safe Surgery Saves Lives » est proposée par l’Organisation Mondiale de la Santé [7, 15]. Ces outils de contrôle doivent obligatoirement être instaurés dans tous les blocs opératoires afin de minimiser les risques lies à la défaillance humaine CONCLUSION Le textilome est une complication iatrogène grave par ses conséquences cliniques et ses répercussions médico-légales. Sa découverte est généralement tardive. Devant la diversité des aspects radiologiques et l’absence de signes cliniques spécifiques, la démarche diagnostique doit être orientée par l’anamnèse. La prévention passe par un respect strict des protocoles en vigueur. Nous recommandons à la communauté neurochirurgicale d’étudier, de développer et de mettre en vigueur des check-lists dans tous les blocs opératoires, pour améliorer les soins en éliminant les erreurs humaines évitables. 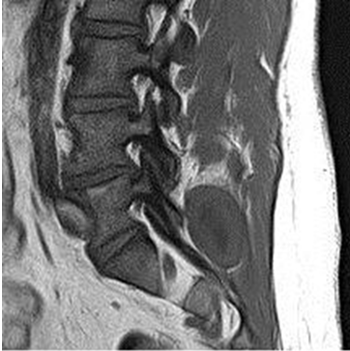 Figure 1 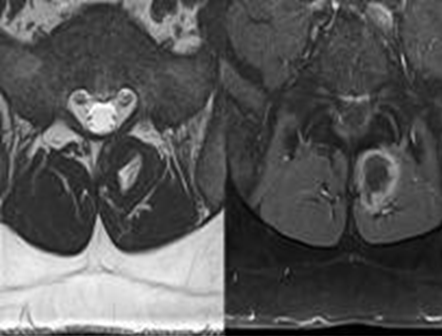 Figure 2 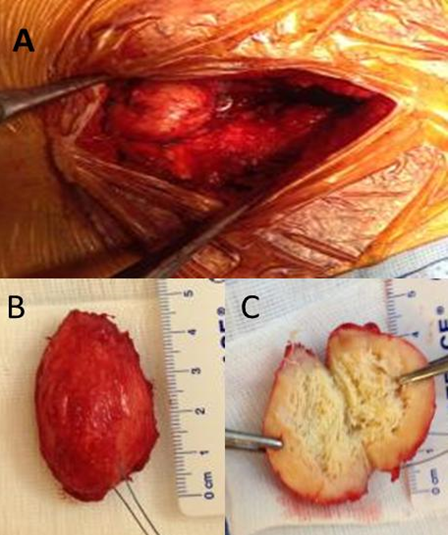 Figure 3 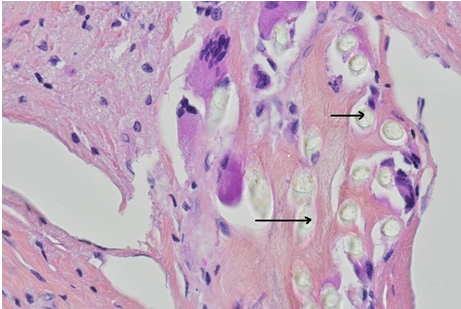 Figure 4 RÉFÉRENCES
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647