CLINICAL STUDIES / ETUDES CLINIQUES
LES HEMATOMES EXTRA-DURAUX POST TRAUMATIQUES : PRISE EN CHARGE MEDICO-CHIRURGICALE A YAOUNDE
POST-TRAUMATIC EXTRA DURAL HEMATOMA: MEDICAL AND SURGICAL MANAGEMENT IN YAOUNDE
- Service de Neurochirurgie, Hôpital Central de Yaoundé
- Faculté de Médecine et des Sciences Biomédicales, Université de Yaoundé I, Hôpital Général de Douala, Cameroun
- Service de Neurologie, Hôpital Central de Yaoundé
- Service de Radiologie et d’Imagerie Médicale, Hôpital Central de Yaoundé
- Département de chirurgie, Faculté de Médecine et des Sciences Biomédicales Université de Yaoundé I
RESUME
Introduction
L’hématome extra dural (HED) est une urgence chirurgicale majeure. Son diagnostic et sa prise en charge dans les pays en voie de développement se heurtent à des difficultés inhérentes à la fois à la modestie des plateaux techniques et au coût trop onéreux des soins pour des malades souvent démunis, sans système d’entraide national.
Objectif
Le but de cette étude est d’établir le profil épidémiologique des patients victimes d’un HED à Yaoundé, de relever les difficultés dans la prise en charge et d’évaluer les résultats à court et à moyen terme.
Patients et Méthodes
Il s’agit d’une étude descriptive allant de Janvier 1999 à Décembre 2004. Tous les patients pris en charge (trousse neurochirurgicale d’urgence) pour un hématome extra dural dans l’une des formations hospitalières de Yaoundé ont été inclus.
Résultats
Sur les 38 patients recrutés, le sexe masculin était prépondérant avec un sexe ratio de 3.8/1. L’âge moyen était de 24,5 ans (extrême allant de 3 à 48 ans). Les accidents de la voie publique constituaient l’étiologie la plus fréquente (55,3% des cas). Le traitement chirurgical était principalement une craniotomie (81,1% des patients opérés). Le traitement médical avant la chirurgie était variable. Le GOS dans le collectif était évalué à 5 (2 patients décédés), 2 (4 patients avec des séquelles) et 1 (32 patients avec une récupération complète).
Conclusion
Ce travail démontre l’intérêt de disposer d’une trousse neurochirurgicale d’urgence pour une prise en charge optimale dans notre contexte.
ABSTRACT
Background
Extra dural hematoma (EDH) is a major surgical emergency but its management in developing countries is still hindered by several difficulties related to infrastructure and financial accessibility to care in health systems that usually a national insurance policy. This study looked at the epidemiology, difficulties and short term results of using a simple emergency neurosurgical kit in the management of EDH in Yaounde.
Patients and Methods
This was a descriptive study from January 1999 to December 2004. All consecutive patients managed for extra dural hematoma (emergency neurosurgical kit) in any of the hospitals of Yaounde during this period were included.
Results
Thirty-eight (38) patients were included, with male predominance (sex ratio 3.8/1). The mean age was 24.5 years (range : 3 to 48). Road traffic accidents was the main etiologic factor (55.3%). Most of the patients underwent craniotomy (81.1%) or craniectomy. Peri-operative medical treatment was variable. The GOS was 5 (2 dead patients), 2 (4 patients with sequellae) et 1 (32 patients with complete recovery).
Conclusion
This work shows the value of an emergency neurosurgical kit for optimising the management of extra dural hematoma in our context of practice.
Mots clés: Hématome extra dural, Afrique, Trépanation / Extra dural hematoma, Sub Saharan Africa, Burrhole surgery
INTRODUCTION
L’incidence des hématomes extra duraux est estimée à 1% des traumatisés admis dans un centre hospitalier (7). Il s’agit d’une urgence neurochirurgicale de bon pronostic lorsque la prise en charge est précoce et appropriée (1,4, 9, 10). Dans les pays en voie de développement en général, et dans les pays de l’Afrique subsaharienne en particulier, le geste des urgences est limitée ou retardée par le plateau technique souvent précaire, le personnel médical et paramédical qualifié insuffisant, et l’absence de système de sécurité social ou d’assurance maladie subvenant aux frais en urgence (2, 5, 8).
Dans une série de 38 patients, les auteurs rapportent l’expérience des hôpitaux de Yaoundé où des jeunes services de neurochirurgie et de neurologie ont été crées. L’épidémiologie, le traitement, les résultats et les difficultés et les failles dans la prise en charge ont été analysés.
OBJECTIFS
Etablir le profil épidémiologique des patients victimes d’un HED à Yaoundé.
Relever les difficultés dans la prise en charge
Evaluer les résultats à court et à moyen terme
MEHODOLOGIE
Tous les patients pris en charge pour un HED dans l’une des formations hospitalières de Yaoundé ont été inclus. Il s’agit d’une étude descriptive allant de Janvier 1999 à Décembre 2004 et comporte une phase rétrospective et une phase prospective de 5 mois. La prise en charge chirurgicale a consistée en une craniotomie, ou une crâniectomie suivant les conditions du bloc opératoire.
RESULTATS
38 patients ont été recrutés dont 26 à l’Hôpital Central de Yaoundé (service de neurochirurgie), 12 à l’Hôpital Général de Yaoundé (service de chirurgie générale avec un neurochirurgien dans l’équipe)
Le sexe masculin était prépondérant avec un sexe ratio de 3.8/1 (30 de sexe masculin contre 06 de sexe féminin). L’âge moyen était de 24,5 ans (extrême allant de 3 à 48 ans) avec une prédominance de la tranche d’âge comprise entre 20 et 29 ans (28,9%). 29 patients étaient inclus dans l’intervalle d’âge compris entre 10 et 39 ans (76,3%) où la prédominance masculine était marquée (93,1%) alors que la tendance (figure 1) était inversée aux âges extrêmes (66,6% de sexe féminin).
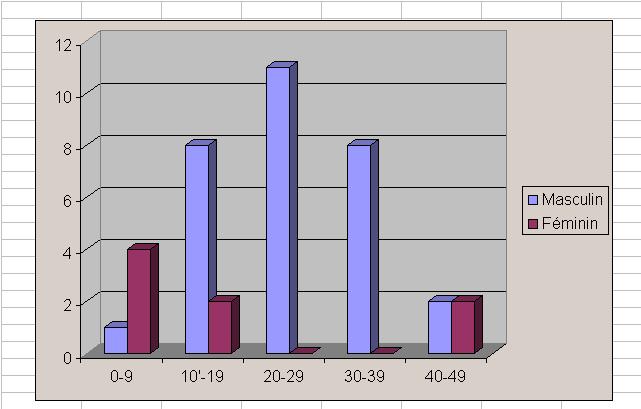
Figure 1 : Distribution selon l’âge et le sexe
Les accidents de la voie publique constituaient l’étiologie la plus fréquente (55,3% des cas), suivie des agressions (15,8% des cas), des accidents d’abattage (4 cas) et les chutes (2 patients). Les agressions étaient perpétrées par des inconnus dans 3 cas (vol) alors que la dernière patiente était une fillette de 4 ans battue par ses parents.
Le délai entre l’accident et l’admission aux services d’urgences était inférieur à 24 heures dans 11 cas (28%) et supérieur à 24 heures dans 14 cas (36,8%).
Le délai entre l’admission aux urgences et l’obtention du scanner cérébral était < 24 heures dans 15 cas (39,5%), comprise entre 24 et 72 heures (15,7%), au-delà de 72 heures (10,5%) et non précisée dans 34,3% des cas. Dans la plupart des cas, le coût de la TDM a été supporté par la famille. Dans 4 cas la TDM a été faite gratuitement avec l'accord de la Direction de l'hôpital. Le délai entre le scanner et l'intervention chirurgicale était inférieur à 24 heures dans 10 cas (26,3%), comprise entre 12 et 24 heures dans 11 cas (28,9%), au-delà de 72 heures dans 17 cas (44,8%).
A l'admission, le GCS était compris entre 13-15 (10 patients), 9-12 (10 patients) et entre 3-8 (10 patients). Il existait une notion de perte de connaissance initiale dans 57,9% des cas. Les signes en foyers étaient retrouvés chez 16 patients (déficit moteur controlatéral) et une mydriase unilatérale chez 4 patients. Les lésions associées étaient les fractures des membres (10 cas), les hématomes cutanés (2 cas).
Tous les patients ont bénéficié d'une tomodensitométrie avec des délais variables suivant les capacités financières des familles. La localisation de l'hématome était temporopariétale (23,7% des cas), frontal (15,8%) frontopariétal (13,2%) et fosse postérieure (1 cas).
Le traitement médical utilisé avant l'intervention comportait des antalgiques, des corticoîdes, des « oxygénateurs » cérébraux ( !).
35 patients ont été opérés, 2 patients sont décédés avant la chirurgie et 1 patient a été perdu de vue. La majorité des patients opérés ont subi une crâniotomie ostéoplastique (81,1% des patients opérés) et les autres une crâniectomie (7,9% des cas). Les crâniectomies sont des interventions faites en extrême urgence dans le bloc opératoire des urgences où le neurochirurgien arrive avec son matériel de base (trousse d'urgence). Il n'y a pas eu de cas de reprise secondaire pour crânioplastie : les crâniectomies concernaient les enfants et l'apposition osseuse s'est faite spontanément dans un délai de 3 à 9 mois.
Le GOS dans le collectif était évalué à 5 (2 patients décédés), 2 (4 patients avec des séquelles) et 1 (32 patients avec une récupération complète). Les séquelles étaient représentées par une hémiparésie (02 patients), une parésie faciale centrale (01 patient), une aphasie motrice (01 patient) après un suivi de 1 à 3 ans. Durant cette période de suivi, aucun patient n'a présenté de crise épileptique.
L'analyse chronologique des patients inclus montre une augmentation en nombre des malades d'année en année (voir Figure 2).
[caption id="attachment_676" align="aligncenter" width="561"]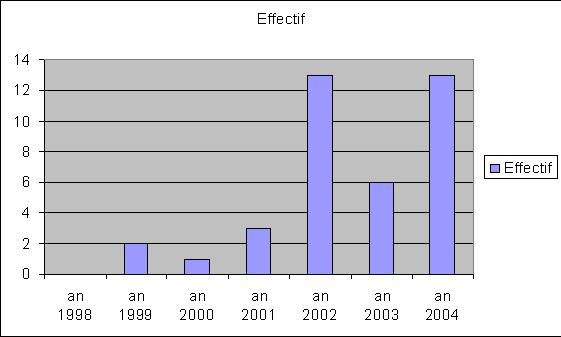 Figure 2 : Répartition des patients par année[/caption]
Figure 2 : Répartition des patients par année[/caption]
DISCUSSION
Les données épidémiologiques des hématomes extra duraux au Cameroun sont comparables aux données classiques de la littérature, notamment la distribution des patients selon l’âge, la prédominance masculine (sexe ratio = 4/1) et le siège des hématomes au scanner. L’HED reste probablement sous diagnostiqué en milieu hospitalier Camerounais. Le service des Urgences reçoit environ 15 000 à 17 000 patients par année avec environ 1/3 de traumatisés.
Les traumatisés qui décèdent avant la réalisation de la TDM diagnostique n’ont certainement pas été inclus (biais de sélection). Ceci est due aux difficultés financières, logistiques ou plus rarement pour des raisons culturelles (médecine traditionnelle). Pour réduire les décès avant l’étape de la TDM ou celle de la chirurgie qui constitue l’étape la plus éprouvante financièrement pour les familles, certaines mesures ont été prises au niveau des hôpitaux telles que la réduction des médicaments au strict minimum (paquet minimum à 40 dollars), mais la solution définitive viendra des engagements des collectivités entières (les hôpitaux sont des structures privées ou publiques presque autonomes) à créer un système d’entraide sanitaire (assurances, sécurité sociale).
Le bloc des urgences est un bloc opératoire polyvalent où l’équipe médicale (chirurgien et anesthésistes) et paramédicale (instrumentiste et personnel de nettoyage) n’est pas familiarisée avec le matériel et les principes neurochirurgicaux. Il s’agit d’un personnel variable dans le temps et dans l’espace (d’un service à l’autre). Dans l’attente d’obtenir dans le futur du matériel moderne comme un moteur avec crâniotomes et jeu de fraises, un microscope (incertain à cause de son coût), nous avons conçu une boîte neurochirurgicale contenant un matériel simple et de base (trépan avec une fraise plate, une fraise sphérique, une mèche pour les trou de suspension de la dure mère et le volet osseux, une scie de Gigli et une pince gouge). Cette trousse est confiée au neurochirurgien qui l’emporte stérilisée. Cette trousse ambulatoire contenant du matériel simple a un double avantage : Elle permet de réduire le coût des actes (entièrement financé par les patients) et permet d’opérer dans d’autres Hôpitaux (évitant ainsi la mobilisation des malades graves ou dans des situations d’extrême urgence, d’un Hôpital à l’autre). Elle permet de réaliser des craniotomies ou des crâniectomies en situation d’extrême urgence (intervalle libre court, mydriase) à partir de quelques trous de trépan. Les autres cas relativement moins urgents (intervalle libre long, conscience conservée) sont opérés au bloc normal où les interventions neurochirurgicales électives sont effectuées.
La plupart des pays de l’Afrique Subsaharienne n’ont pas de neurochirurgiens (Tchad, Togo, Mali, République Centre Africaine), alors que d’autres pays comme le Cameroun, le Sénégal, la Côte d’Ivoire, le Ghana, le Gabon possèdent quelque neurochirurgiens dans certaines formations de la capitale économique ou politique. Le nombre est souvent insuffisant pour assurer les gardes. Pour minimiser ce problème de personnel, les résidents ou internes en cycle de formation de chirurgie générale ont été entraîné à lire des TDM post traumatiques et à utiliser le Trépan.
La trépanation exploratrice n’a pas été pratiquée dans cette série, ce qui est paradoxal dans un pays pauvre. Le défaut d’une fiche de surveillance des patients ne permet pas dans la plupart des cas de sélectionner les patients avec une histoire classique ou à forte probabilité d’HED et de trépaner sans scanner. Une trépanation exploratrice de routine des TCC n’est pas raisonnable en terme de coût efficacité. Par ailleurs, les patients financièrement éligibles pour une exploration chirurgicale sont également à mesure de subir une TDM.
Le cadre des urgences dans beaucoup de pays en voie de développement expose le personnel des soins directement aux familles des victimes parfois agressives, mettant ainsi une forte pression sur le personnel soignant. On observe une forte tendance à prescrire des médicaments non reconnus dans la prise en charge standard des TCC (voir tableau 1), même dans les cas où la simple surveillance est indiquée. Le principal inconvénient de ces médicaments est leur caractère onéreux qui entraîne une paupérisation du patient avant l’apparition de complications. Les familles pensent que les patients sont négligés quand ils ne reçoivent pas de médicaments.
Figure 3 : Hématome extra dural
CONCLUSION
Les hématomes extra duraux sont probablement sous estimés à Yaoundé. Leur pris en charge dans notre contexte est difficile mais peut être optimalisé avec l’utilisation d’une trousse neurochirurgicale d’urgence, en attendant l’installation des plateaux techniques plus moderne et une prise en charge des malades dans le cadre d’un système d’entraide sanitaire (assurances ou sécurité sociale).
La série présentée a pour avantage de démontrer qu’il est possible d’opérer de telles urgences par une volonté commune.
– la clinique est proche des séries de la littérature.
– L’accès à la TDM reste un problème très difficile en urgence et conduit a sous estimer le nombre des HED en traumatologie crânienne
– Le geste chirurgical idéal par volet est le seul valable et la « trousse neurochirurgicale d’urgence »est une solution originale.
REFERENCES
- ALLIEZ B, DUCOLOMBIER A, GUEYE M. L’hématome extra – dural : expérience de la la clinique neurochirurgicale de Dakar. Dakar Médical 1981;26 :2,261-267
- BAÏGORA M. Les comas traumatiques crânio-cérébraux : quelques aspects cliniques, épidémiologiques et évolutifs à propos de 160 observations à l’Hôpital Central de Yaoundé. Thèse de Doctorat e Médecine, 1981.
- BORN J. Etude clinique et sémiologie des traumatismes du crâne. Société de Neurochirurgie de Langue Française, ESTEM/AUPLEF Traumatisme de crâne et du rachis 1991 ; 2 : 21-39.
- BRICOLO A P, PASUT LM. Extradural hematoma: toward zero mortality, a prospective study. Neurosurgery 1984; 14: 8-12.
- FONDO P. Prise en charge des traumatises crâniens hospitalisé à l’hôpital Central de Yaoundé. Mémoire de capacité de Médecine d’Urgence, Université de Yaoundé 1, 2003.
- GENTLEMAN D. Causes and effects of systemic complications among severely head injured patients transferred to a neurosurgical unit. Int Surg 1992; 77:297-302.
- GREENBERG M S: HANDBOOK OF Neurosurgery (5ème edition): 660-661
- IGUN GO. Predictive indices in traumatic intracranial haematomas East Afr Med J 2000;77:11
- KUDAY C, UZAN M, HANCI M. Statistical analysis of the factors affecting the outcome of extradural hematomas: 115 cases. Acta Neurochirg 1994; 131 (3-4): 203-206.
- PHONPRASET C, SUWANWELA C, HONGSAPRABHAS C, PRICHAYUDH P, O’CHARAEN S. Extradural hematoma: analysis of 138 cases. J Trauma 1980; 20: 679-683.



 Figure 2 : Répartition des patients par année[/caption]
Figure 2 : Répartition des patients par année[/caption]