CLINICAL STUDIES / ETUDES CLINIQUES
CHIRURGIE DES MÉNINGIOMES INTRACRÂNIENS DANS UNE UNITÉ NEUROCHIRURGICALE DE DAKAR
EXPERIENCE OF SURGERY OF INTRACRANIAL MENINGIOMAS IN A NEUROSURGICAL UNIT AT DAKAR
- Service de Neurochirurgie CHU de FANN, Dakar, Senegal
- Laboratoire d’anatomie pathologie, Hôpital Grand Yoff, Dakar, Senegal
- Service d anesthésie réanimation, Hôpital Grand Yoff, Dakar, Senegal
RÉSUMÉ
Objectifs
Rapporter notre expérience sur la chirurgie des méningiomes intracrâniens à Dakar .
Méthode
Les auteurs rapportent une série rétrospective de 24 patients porteurs de méningiomes intracrâniens opérés dans une unité neurochirurgicale différente de notre institution mère à Dakar . Le recrutement s’est fait de Janvier 2001 à Juillet 2004. L’évaluation diagnostique a reposé essentiellement sur la tomodensitométrie cérébrale et l’anatomo-pathologie.
Résultats
Il s’agissait de 17 femmes et de 7 hommes. L’âge de nos patients variaient entre 21 et 77 ans avec un pic de fréquence à 55 ans . Le syndrome d’hypertension intracrânienne et la comitialité ont été les circonstances diagnostiques les plus fréquentes avec un taux de 37%. La tomodensitométrie cérébrale a permis d’évoquer un diagnostic présomptif de nature. Concernant la topographie, les méningiomes de la convexité ont été observés dans 50% des cas suivis par les méningiomes de la base (20%). L’évaluation de la qualité de l’exérèse chirurgicale selon le grading de Simpson a retrouvé 20% de grade I et 64% de grade II. L’insuffisance du plateau technique et le manque de compétences en neuroanesthesie rendent compte de la mortalité post-opératoire de 12%.
Conclusion
Ce travail nous permet de proposer une stratégie d’amélioration de la pratique neurochirurgicale tumorale en Afrique subsaharienne.
ABSTRACT
Objective
To report our experience of intracranial meningiomas surgery in Dakar.
Method
We analysed a population of 24 patients who underwent operation in a Neurosurgical unit different from our mother Institution. Brain CT scan has been done for every patient and histopathological confirmation has been reached for all patients.
Results
Regarding sex, we have 17 females for 7 males. The patient age was between 21 and 77 years old with a mean of 55.Intracranial hypertension and seizures were the main symptoms encountered with 37% for each. Our diagnostic evaluation is based on CT scan which showed 50% of convexity meningiomas and 20% basal one .By using Simpson grading to assess the quality of surgical resection ,we found 64% of grade II and only 20% of grade I.A 12% of postoperative death rate is related on the substandard medical set and the lack of neuroanesthesists.
Conclusion
We outlined a program to improve the neurosurgery practice in Sub-Saharan countries.
Mots clés: Afrique, méningiomes intracrâniens, neurochirurgie, Sénégal, tumeurs, Africa, intracranial tumors, meningioma, neurosurgery, Senegal
INTRODUCTION
Les méningiomes intracrâniens se définissent comme des tumeurs bénignes développées aux dépens des cellules méningothéliales de l’arachnoïde. Actuellement dans les pays du Nord les progrès enregistrés en neuro imagerie, la sophistication de l’instrumentation chirurgicale et surtout une meilleure connaissance de l’anatomie microchirurgicale, et les avancées en anesthésie réanimation permettent une exérèse macroscopiquement complète de la majorité de ces lésions quelque soit le siège. Comme conséquences, la mortalité et morbidité sont quasiment nulles (5)
Ces conditions de pratique neurochirurgicale sont loin d’être réunies dans la plupart des pays subsahariens auxquelles appartient le Sénégal. En effet, les difficultés d’accès aux soins de nos populations, le manque aigu de neurochirurgiens et surtout la présence d’un plateau technique insuffisant caractérisent la neurochirurgie subsaharienne. Cette série opératoire de 24 cas de méningiomes intracrâniens nous permettra d’aborder les problèmes inhérents à la prise en charge de telle lésion en situation que l’on pourrait qualifier d’exception.
MATÉRIEL ET MÉTHODES
Nous avons effectué une étude rétrospective des méningiomes intracrâniens opérés dans une unité neurochirurgicale sise à l’hôpital Grand Yoff de Dakar. Cet hôpital est éloigné de 5km de notre institution mère qu’est le Service de Neurochirurgie du CHU de Fann. C’est ainsi que de janvier 2001 à Juillet 2004, nous avons colligés 52 malades opérés de tumeurs cérébrales et parmi celles-ci nous avons extraits les dossiers correspondant au diagnostic anatomopathologique de méningiomes. En dernière instance, n’ont été retenus que les patients ayant un dossier clinique complet avec surtout une tomodensitométrie cérébrale. Aucun de nos malades n’a bénéficié d’une angiographie cérébrale pour non disponibilité d’un appareil à Dakar.
RÉSULTATS
Nous avons ainsi retenu 24 patients porteurs de méningiomes intracrâniens opérés pour 20 patients porteurs de gliomes cérébraux, 6 médulloblastomes et 2 patients pour lesquels le diagnostic était indéterminé.
Il s’agit de 17 femmes et de 7 hommes correspondant à un sexe ratio 2,4/1.
L’âge de nos patients se distribue entre 21 et 77 ans avec un pic de fréquence à 55 ans .Sur le plan clinique on constate la présence constante de céphalées diffuses. Le syndrome d’hypertension intracrânienne (HIC.) manifeste a été constaté chez 9 patients soient 37%. Une comitialité a été notée au même taux que l’HIC. A l’examen clinique, 16 patients soit 70% de nos patients présentaient un déficit hémicorporel. 4 de nos patients avaient une bosse crânienne et 1 présentait une exophtalmie unilatérale. Chez aucun de nos patients, il n’a été fait mention à l’examen général de la présence de stigmates de neurofibromatose.
L’imagerie diagnostique a été pratiquée à l’aide d’une tomodensitométrie cérébrale avec et sans injection en coupes axiales de 3 ou 5 mm et 10 patients ont complété leur examen par une reconstruction sagittale ou coronale. Une image caractéristique de méningiome sous forme d’image spontanément dense et rehaussée d’une façon homogène par l’injection de produit de contraste a été retrouvée chez tous nos patients. Aucun de nos malades n’a bénéficié d’une angiographie préopératoire. Le scanner cérébral nous a permis néanmoins de classer les lésions selon le siège. (Tableau n°1)
Le bilan pré opératoire n’avait révélé aucune pathologie sous jacente majeure pouvant poser une contre indication opératoire formelle : un de nos malades avaient un diabète non insulinodépendant bien équilibré et deux de nos patients avaient des antécédents d’infarctus du myocarde.
Habituellement, une corticothérapie générale à base de tetracoside est toujours instituée dés que le diagnostic de tumeur cérébrale est évoque par la tomodensitométrie.
Comme instrumentation d’exérèse nous disposons d’une coagulation bipolaire et d’une anse coagulante et comme adjuvant hémostatique de la cire de Horsley et des tampons hémostatiques. La magnification optique est assurée par des lunettes grossissantes. L’anesthésie est générale, et juste avant l’ouverture durale un flash’ de 150 ml de mannitol à 20% est effectué. Une transfusion iso groupe iso Rh est effectuée si le besoin se fait sentir, en moyenne pour chaque malade est prévu avant intervention 1,500 litres de sang.
La qualité de l’exérèse chirurgicale a été appréciée en utilisant le grading de SIMPSON (tableau n° 2)
L’examen anatomopathologique de la pièce opératoire nous a permis de faire une classification histopathlogique en 14 méningiomes méningothéliaux, 9 psammomateux et 1 angioblastique.
L’étude de l’évolution post-opératoire a été réalisée avec un recul de 3 mois à 4 ans. Un de nos patients a récidivé de son méningiome para sagittal opéré 3 ans auparavant dans notre institution mère par l’auteur senior.
Nous avons noté une mortalité post opératoire (période des 30 jours post-opératoires) de 12% correspondant à 3 décès : le premier patient a présenté des complications hémorragiques post-opératoires i, et les 2 autres patients avaient dans leurs antécédents une notion d’ischémie myocardique.
14 de nos patients ont récupérés complètement de leur déficit moteur. 2 présentaient un déficit mineur n’entraînant pas une perte d’autonomie et 3 patients continuaient à prendre un traitement anti comitial pour une épilepsie séquellaire.
Le contrôle scanner post opératoire (fig. 1I n’a pu être réalisé que chez 12 patients : 1 patient avait un petit résidu tumoral non évolutif 3 ans après intervention pour méningiome de la faux tiers moyen (figure 2) et chez un autre patient opéré d’un volumineux méningiome clinoïdien, on notait la présence d’un résidu tumoral au contact de la paroi latérale du sinus caverneux droit (fig.3).
DISCUSSION
De nombreux de travaux ont été déjà consacrés aux méningiomes intracrâniens, dans les pays du Nord (5) et l’intérêt des neurochirurgiens s’oriente surtout vers la compréhension de la biologie et vers l’affinement des techniques d’exérèse chirurgicale.
Les études en Afrique sont parcellaires (1,2) et elles souffrent particulièrement d’insuffisances méthodologiques liées à leur caractère rétrospectif et surtout aux conditions limitées de la pratique neurochirurgicale.
L’étude de cette série opératoire de 24 malades, montre que le méningiome intracrânien est la tumeur cérébrale la plus fréquemment rencontrée par rapport aux autres entités histologiques au Sénégal : 24 méningiomes pour 20 gliomes.
Cependant, on pourrait évoquer un biais de recrutement. En effet certains patients porteurs de gliome seulement biopsiés par trépano-ponction ont été exclus de cette étude.
En fait, depuis la publication princeps de Cushing et Eisenhardt (in 4, 7), la plupart des travaux placent les méningiomes après les gliomes avec une fréquence variant selon les séries de 13,4 à 20%. Au Ghana N.B.Andrews arrive à la même conclusion (1). Percy et coll. (11) rapportent un taux de 38% qui constitue la fréquence la plus élevée en Occident. Une revue de la littérature faite récemment par F De Monte et coll.(5) relève une fréquence assez élevée de cette lésion chez les mélanodermes par rapport aux caucasiens. En effet, elle montre une moyenne de 30,1% à travers les études africaines pour 21,4% dans les études européennes.
Le méningiome est une tumeur de la cinquantaine (2,7) et apparaît comme la tumeur cérébrale la plus fréquemment retrouvée (38%) lors des autopsies systématiques de patients décédés d’une pathologie autre (16). Ces méningiomes de découverte fortuite, « fortuitomes » ou « incidentalomes », souvent asymptomatiques ont été retrouvés par Krampla et coll. (8) lors de la réalisation systématique de MRI chez des sujets âgés de plus de 75 ans.
Le sexe ratio en faveur de femmes observé dans notre étude, est en adéquation avec les données de la littérature. Il a été démontré récemment que des récepteurs hormonaux à progestérone, détectés dans 70% des cellules méningiomateuses (14) pourraient constituer le site éventuel d’un antagoniste la mifepristone pour inhiber la croissance tumorale.
L’étude de notre série ne révèle aucun facteur étiologique particulier telle l’existence dans les antécédents d’un traumatisme crânien ou la notion d’une irradiation ; le rôle des radiations ionisantes dans la genèse des méningiomes a été bien démontré chez les personnes ayant reçu une radiothérapie pour certaines teignes et chez les survivants japonais de la bombe de Hiroshima et de Nagasaki (17)
L’implication de facteurs viraux est difficile à attester. Aucun de notre patient ne présentait des stigmates de phacomatose ; un contexte neurofibromatose surtout la forme NF2 favorise l’apparition de méningiomes, la perte d’un gène suppresseur au niveau du chromosome s 22 a été incriminée (5)
Les circonstances de découverte ne sont pas univoques soit il s’agit d’un syndrome d’hypertension intracrânienne ou des convulsions inaugurales qui rendent compte du caractère extra parenchymateux et cortical de cette lésion. Cette comitialité a été surtout décrite chez les patients porteurs de méningiomes para sagittaux et de la faux (15). Notre étude montre un résultat global de 37% de comitialité sans préjuger du siège. Chan et Thompson (4) rapportent un taux de 46% d’épilepsie préopératoire. Les méningiomes para sagittaux et de la faux étant les plus épileptogènes.
Bien que n’ayant pas effectué une quantification volumétrique de ces méningiomes au scanner ou en périopératoire, nous pouvons dire que le volume souvent important de cette lésion doit être mis sur le compte de l’extrême tolérance et adaptabilité du parenchyme cérébral à un processus occupant bénin d’évolution lente (slow growing lesion).
Habituellement, les méningiomes de l’étage antérieur du crâne se caractérisent par leur volume important. En effet le caractère insidieux dans l’installation des troubles des fonctions supérieures fait que l’entourage s’inquiète rarement outre mesure.
La présence d’une bosse crânienne chez un de ces patients est révélatrice d’une invasion osseuse avec parfois une extériorisation. En 1999, Badiane et coll. ont rapporté 11,4% de méningiomes dits extériorisés (2).
L’exophtalmie constatée chez une de notre patiente est liée à l’invasion du sinus caverneux ipsilateral par le processus méningiomateux. Cette exophtalmie est parfois rencontrée en cas d’extension intra orbitaire d’un méningiome clinoïdien (5) ou sphénocaverno orbitaire de Bonnal ; en dernière instance on pourrait parfois évoquer une hyperostose de la paroi latérale de l’orbite dans certains méningiomes en plaque.
Notre approche diagnostique est essentiellement basée sur la tomodensitométrie cérébrale qui a permis chez tous nos patients un diagnostic présomptif de nature devant la présence d’une lésion spontanément iso dense ou légèrement hyperdense associée à un rehaussement important à l’injection d’un produit de contraste. L’existence d’une réaction osseuse adjacente apporte un argument supplémentaire quant à l’origine méningée de la lésion.
Notre étude révèle sur le plan du siège une plus grande fréquence des méningiomes de la convexité par rapport aux méningiomes para sagittaux et de la faux, alors que dans la plupart des publications l’ordre est inversé car la région para sagittale est la zone la plus riche en granulations de Pacchioni (origine de la croissance tumorale).
Quand il s’agit d’apprécier la définition spatiale et les rapports anatomiques neurovasculaires que nous qualifierons de critiques (sinus caverneux, polygone de Willis, nerfs crâniens, sinus veineux duraux), il est incontestable que l’ Imagerie Résonance Magnétique (I.R.M.) surclasse le scanner (5). L’angio IRM par la qualité des images vasculaires qu’elle offre a rendu presque inutile l’évaluation diagnostique systématique des méningiomes par l’angiographie dont l’indication se limite à celle de l’embolisation. Cette angio IRM permet d’étudier l’ angio structure durale et piale, la richesse vasculaire, l’existence ou non d’un déplacement vasculaire ou d’un engluement artériel sans infiltration (encasement des anglo-saxons) et surtout celle d’apprécier le degré de liberté des gros sinus veineux
En 1999, 90% de nos patients porteurs de méningiomes ont été diagnostiqués par l’angiographie cérébrale et seul 1 patient a été embolisé. La non disponibilité actuelle de cet appareil à Dakar explique qu’aucun malade de cette présente série n’ait été embolisé et cette situation rend compte du caractère souvent hémorragique de la chirurgie d’exérèse des méningiomes au Sénégal. Les bénéfices de cette embolisation préopératoire sont liés au fait qu’elle transforme une lésion hyper vasculaire en une néoformation nécrotique centrotumorale avasculaire (12).
Il est évident que les progrès enregistrés en microchirurgie et en chirurgie de la base du crâne avec la mise au point de la technique d’abord extra durale première (pour dévasculariser le méningiome de son apport vasculaire du réseau externe) et intra durale (pour disséquer le méningiome des artères du polygone) tendent à limiter de façon considérable les pertes hémorragiques.
La chirurgie d’exérèse constitue l’axe central de la stratégie thérapeutique en matière de méningiome intracrânien, dont le but est d’assurer la suppression de l’effet de masse sans traumatiser le parenchyme cérébral, et la prévention de la récidive par l’éradication de tous les îlots supposés de méningiomes.
Actuellement, il existe un consensus global quand la prédictibilité pronostique de la qualité de l exérèse chirurgicale (grade de Simpson). Plus l’ablation de la lésion est complète plus le pronostic fonctionnel et vital est meilleur (in 5) .19/24 de nos patients ont bénéficiés d’une exérèse grade 1 ou grade 2 de Simpson. Il faut dire que la qualité de l’exérèse chirurgicale dépend surtout du siège de la tumeur, des moyens techniques dont on dispose et en dernière instance de l’expérience du chirurgien. Les lésions qui siégent au niveau de la convexité sont les plus accessibles chirurgicalement et peuvent ainsi bénéficier d un grade 1 sans une quelconque morbidité ou mortalité.
Le principe du primum non nocere’ doit être la règle. Il s’appuie sur un repérage pré opératoire le plus précis possible de la lésion. En l’absence d’appareil de neuronaviguation dans nos pays, nous devrons insister auprès de nos collègues neuroradiologues pour obtenir des images fines avec reconstruction coronale ou sagittale et surtout un topogramme crânien. L’objectif poursuivi serait d’éviter les volets mal centrés sources d’hémorragie supplémentaire. Deuxième élément, la gestuelle chirurgicale doit être douce et atraumatique pour ne pas léser le cortex cérébral, les artères du polygone de Willis et surtout les grosses veines de drainage avec le risque catastrophique d’infarcissement veineux.
L’utilisation du microscope opératoire est un impératif absolu. L’intérêt du bistouri ultrasonique est fonction de la consistance de la tumeur ; intéressante lorsqu’elle est molle mais sans intérêt dans le cas contraire.
Bien que nos résultats soient encourageants sur le plan de la morbidité (comitialité post opératoire, 3 cas et déficit moteur séquellaire, 2 cas), nous devons bannir cette tendance que nous avons à procéder à une exérèse « en bloc » du méningiome par traction ou énucléation sans dissection préalable de tous les pôles qui aurait permis d’individualiser et de préserver les structures neurovasculaires critiques’. Il faudrait s’attacher à réaliser une résection intra-capsulaire (debulking’ ) avant de disséquer la paroi capsulaire accolée ou engluant les ces derniers. D’où l’intérêt de la planification préopératoire.
La prise en charge des méningiomes de la base participe encore plus à ces impératifs déjà édictes, il s’agira surtout de minimiser l’écartement cérébral par l utilisation d un abord chirurgical le plus direct et le plus large possible (volet bi frontal avec ou sans dépose orbitozygomatique)
L’entraînement sur cadavre est à conseiller, il permet au chirurgien d’acquérir les bases anatomiques de ces techniques de dépose osseuse et de cheminement à travers les citernes de la base. En outre, nos anesthésistes devraient maîtriser les techniques de détente cérébrale (utilisation de furosémide, de mannitol a 20% en flash ; drainage lombaire péri opératoire) La spécialisation en neuroanesthésie devrait être promue en Afrique.
Badiane et coll. à Dakar rapportaient en 1999 une mortalité post opératoire de 38%. Cette mortalité a diminué de plus de la moitié dans cette présente étude (12 %). Cette diminution doit être mise sous le compte de l’accessibilité du scanner et surtout d’un gain d’expérience de nos collègues anesthésistes en matière de pathologie neurochirurgicale. Certes, la mortalité reste toujours élevée. Gombini (6), en Italie dans les années 80, l’estimait à 3%. Dans les séries les plus récentes en Occident, la morbi -mortalité est presque nulle (5). Les présupposés neurochirurgicaux que nous avons déjà évoqués sont les déterminants les plus cruciaux de cette amélioration.
Concernant les récidives, un de nos patients ayant bénéficié d’une résection tumorale grade 3 de Simpson 2 ans auparavant, a récidivé de son méningiome para sagittal. En fait, la notion de récidive dans ce cas est sujette à caution car il faudrait plutôt parler de reprise tumorale d’une lésion résiduelle.
Pour Phillipon (10), la récidive devrait s’apprécier à partir de la cinquième année d’évolution post opératoire. Globalement, elle est de 7 % avec une tendance à s accroître avec le temps. Elle est particulièrement corrélée au Grade de Simpson. Des méningiomes de la convexité malgré leur Grade I de Simpson de résection ont récidivé (10).L’explication la plus plausible pourrait résider dans l’hypothèse de multicentricité régionale énoncée par Borovich et coll (3).Ces auteurs ont démontré par des études anatomo-pathologiques systématiques de la dure-mère de méningiomes opérés, la présence à 3 cm de la zone d’insertion et de manière isolée, d’îlots de cellules méningothéliales. Ce constat doit inciter à réaliser une résection durale la plus large possible, avec plastie secondaire en utilisant de l’épicrâne ou du fascia lata.
Les méningiomes de la base avec un grade II récidivent dans 23 % selon l’équipe de Ossama el Mefty (9). Les méningiomes malins qui correspondent au stade 3 et 4 de l’O.M.S. dont l’incidence est de 7% selon Salcman (13 ) ont une forte tendance à récidiver et à donner des métastases extra nevraxiques. Les formes papillaires des méningiomes rencontrées surtout chez les enfants et les formes angioblastiques qui posent parfois des problèmes nosologiques avec l’hémangioperycitome, partagent le même pronostic que les méningiomes malins.
CONCLUSION
L’étude de cette série de méningiomes intracrâniens opérés à Dakar bien qu’elle montre une amélioration notable du pronostic par rapport aux travaux locaux antérieurs, reste passable par ses résultats opératoires quand elle est comparée aux séries occidentales. L’état embryonnaire dans lequel se trouve actuellement la pratique neurochirurgicale en Afrique subsaharienne en est une explication. Nous nous devons de plaider auprès des décideurs politiques sur l’urgence d’acquérir des moyens diagnostiques et une instrumentation chirurgicale de base adéquats. Une politique soutenue de formation en neurochirurgie et en neuroanesthesie doit en outre être la règle.
Tableau n°1 : Répartition des méningiomes selon le siège.
| Variété selon le siége du méningiome |
Nombre de cas identifiés au Scanner |
|
|
| Méningiome de la convexité |
12 |
|
| Méningiome de la base |
5 |
méningiomes olfactifs 3 |
| |
|
petite aile du sphénoïde 2 |
pterion 1 |
| |
|
|
clinoïdien 1 |
|
| Méningiome para sagittal |
4 |
|
| Méningiome de la faux |
2 |
|
| Méningiome du cervelet |
1 |
|
Tableau n° 2 : Grading de SIMPSON
| Qualité de l’exérèse chirurgicale selon SIMPSON (in Phillipon) |
Nombre de cas |
| Grade 1 : résection complète de la lésion dure mère et os anormale comprise |
5 |
| Grade 2 : résection complète avec coagulation base durale |
14 |
| Grade 3 : résection sans coagulation base durale |
4 |
| Grade 4 : résection subtotale |
1 |
| Grade 5 : simple décompression |
0 |

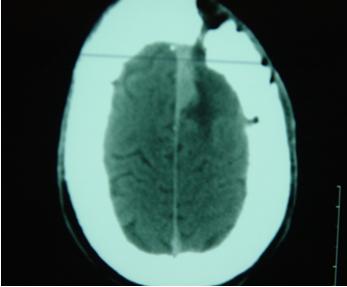
Figure 2 : scanner post-opératoire 3 ans après intervention méningiome de la faux 1/3 moyen /résidu tumoral non évolutif



