
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
CLINICAL STUDIES / ETUDES CLINIQUES
LA CRANIECTOMIE DECOMPRESSIVE DANS LA PRISE EN CHARGE DES TRAUMATISMES CRANIENS GRAVES AVEC SIGNES RADIOLOGIQUES D’ENGAGEMENT CEREBRAL.
DECOMPRESSIVE CRANIECTOMY IN THE TREATMENT OF PATIENTS WITH SEVERE HEAD INJURY AND CEREBRAL HERNIATION.
E-Mail Contact - MOTAH Mathieu :
motmath@hotmail.com
RESUME Introduction La craniectomie décompressive peut- elle améliorer le pronostic des patients victimes d’un traumatisme crânien fermé grave avec engagement cérébral ? Objectif Le but de la présente étude était d’évaluer l’efficacité de la craniectomie décompressive dans la prise en charge du traumatisme crânien grave, isolé et fermé avec signes radiologiques d’engagement cérébral. Méthodes Il s’agissait d’une étude réalisée à l’Hôpital Général de Douala pendant 36 mois, de janvier 2007 à décembre 2009, incluant 13 patients victimes d’un traumatisme crânien grave, isolé et fermé, présentant les signes radiologiques d’engagement cérébral. La craniectomie décompressive était indiquée devant l’aggravation ou la persistance du tableau clinique et radiologique malgré le traitement médical conventionnel. Résultats Après deux à dix mois de suivi, l’évolution fut classée selon le score du coma évolutif ; « Glasgow outcome scale (GOS) score « . Dix patients (76, 93 %) ont évolué favorablement GOS (4-5).Un patient (07,69%) est resté végétatif GOS3. Deux décès (15,38%) ont été observé GOS1. Les principales complications étaient : une hydrocéphalie, une hernie cérébrale à travers le foramen de craniectomie, un abcès du cerveau et un état de mal convulsif. Conclusion La craniectomie décompressive est une méthode efficace pouvant améliorer le pronostic des patients victimes de traumatisme crânien grave avec signes radiologiques d’engagement cérébral. Mots clé : craniectomie-décompressive-engagement cérébral-traumatisme crânien. ABSTRACT Background Can decompressive craniectomy improve the outcome of patient with severe closed traumatic brain injury and cerebral herniation? Objective The aim of this study was to assess the efficiency of decompressive craniectomy in the management of severe closed traumatic brain injury with radiological evidence of cerebral herniation. Methods The study was conducted in 36 months (January 2007-December 2009) at Douala General Hospital during which 13 patients who suffered closed traumatic brain injury with radiological evidence of cerebral herniation unresponsive to conventional management underwent a decompressive craniectomy. Results Two to ten months following injury the patients’ outcomes were assessed using the Glasgow outcome scale (GOS) score. Ten patients (76, 93 %) had good outcomes (GOS 4-5). One patient (07, 69%) remained in vegetative state (GOS 3) and two patients (15, 38 %) died (GOS1). The main complications were: hydrocephalus, brain herniation through the craniectomy foramen, brain abscess and status epilepticus. Conclusion We conclude that, decompressive craniectomy can improve the outcome of patients who suffered severe and closed traumatic brain injury with cerebral herniation. Key Words: cerebral herniation-decompressive craniectomy-traumatic brain injury. INTRODUCTION Le but visé par le traitement d’un traumatisme crânien est de maintenir les paramètres physiologiques, notamment : une pression intracrânienne (PIC) inférieure à 20 mm Hg, une pression de perfusion cérébrale (PPC) de 50 – 150 mm Hg, une normoxémie avec une PaO2 supérieure à 90%, une normocapnie avec une paCO2 de 35 – 38 mm Hg et de maintenir la glycémie et la température corporelle entre les chiffres 80-130 mg /l, et 36-37,5°C respectivement. En cas d’élévation de la PIC, l’évacuation d’une hémorragie intracrânienne et le drainage externe du liquide céphalo-rachidien (LCR) doivent être rapidement décidés. Si en dépit de ces mesures, la PIC reste toujours élevée avec une PPC inadéquate, le second palier du traitement inclut : le mannitol et les barbituriques, l’hypothermie et l’hyperventilation, puis en fin la craniectomie décompressive. (7, 11,13).Il a été démontré qu’une hypertension intracrânienne rebelle au traitement est responsable de 80% de cause de décès dans les traumatismes crâniens graves (3). Au Cameroun, les récents travaux ont montré que la mortalité liée au traumatisme crânien grave isolé était de 60% (10). L’objectif de notre étude était d’évaluer l’efficacité de la craniectomie décompressive dans le traitement du traumatisme crânien grave avec engagement cérébral. METHODOLOGIE Il s’agissait d’une étude réalisée à l’Hôpital Général de Douala de janvier 2007 à décembre 2009. Etait inclus, tout patient âgé de 15 à 70 ans, victime d’un traumatisme crânien isolé, grave et fermé, qui présentait des signes radiologiques d’engagement cérébral. Le diagnostic radiologique d’engagement temporal était posé devant une hernie du lobe temporal dans la citerne ambiante, entre le bord libre et l’incisure tensorielle et le pédoncule cérébral. Quant à l’engagement sous-factoriel il s’agissait d’une hernie du gyrus cingulaire sous le bord libre de la faux du cerveau à travers la citerne péricalleuse. Le terme traumatisme crânien grave était réservé au patient dont le score du coma de Glasgow variait de 8 à 4. En étaient exclus : Les hémorragies intracrâniennes spontanées, les polytraumatisés et les cas de coma sévères avec Glasgow inférieur à 4 présentant une dilatation bilatérale et non réactive des pupilles. Sur le plan thérapeutique tous les patients ont été hospitalisés aux soins intensifs. Ils ont bénéficié d’une normalisation des paramètres physiologiques et d’un traitement médical de l’hypertension intracrânienne, associant les barbituriques, le mannitol, l’hyperventilation et l’hypothermie. La durée du traitement médical avant la chirurgie variait de 4 heures à 10 heures. L’indication de la craniectomie décompressive était posée devant la persistance ou l’aggravation des signes radiologiques d’engagement cérébral 12 heures après l’accident. Le terme craniectomie décompressive désignait le détachement complet d’un volet osseux de la calvaria. La craniectomie bi-frontale était pratiquée en cas de contusion frontale ou bi-frontale avec engagement sous-falcoriel. Quant aux contusions pariétale, temporale ou pariéto-occipitale associées à un engagement temporal, on pratiquait une craniectomie temporo-pariétale du même côté que la lésion. L’augmentation de la surface de la dure-mère (duroplastie) était réalisée à l’aide de la galéa aponévrotique, ou du fascia lata. Le volet osseux était conservé dans le tissu adipeux de l’abdomen et faisait l’objet d’une cranioplastie dans les semaines suivantes. Le pronostic des patients fut classé selon le score du coma évolutif ; » Glasgow outcome scale (GOS) score « . RESULTATS Des 114 patients victimes d’un traumatisme crânien fermé isolé revus pendant notre période d’étude, 13 avaient été retenus. La moyenne d’âge était de 32,8 ans avec des extrêmes allant de 17 ans à 69 ans. Le sexe ratio était de 5.5 en faveur des hommes. Sur le plan clinique, tous les patients avaient un score de Glasgow à l’admission inferieur à 9. Six patients étaient admis dans un tableau (Tableau I) de détresse respiratoire dont deux avaient un syndrome pyramidal avec hémiplégie. Les autres signes cliniques à l’entrée étaient variables. Sur le plan radiologique, les 13 patients présentaient un signe d’engagement cérébral avec une déviation de la ligne médiane allant de 2 à 9 mm. L’engagement sous la faux du cerveau était noté dans six cas soit 46.15% et l’engagement temporal dans 7 cas soit 53.85%. L’effacement des citernes de la base était inconstant. Les localisations des contusions étaient variables : 5 cas (38,46%) de contusions frontales, 3 cas (23,7%) de contusions temporales, 3 cas (23,7%) de contusions pariétales, 1cas (7,07 %) de contusion pariéto-temporale et 1cas (7, 07%) de contusion pariéto-occipitale (cf. Tableau I).Sur le plan chirurgical, la craniectomie décompressive temporo-pariétale était pratiquée dans sept cas soit 53,85%, suivie de la craniectomie bi-frontale six cas soit 46.15%. L’élargissement de la surface de la dure-mère (duroplastie) était fait à l’aide de la galéa dans 6 cas soit 46,15% et dans 7 cas soit 53,85% du fait de la grandeur du volet osseux, nous avons utilisé le fascia lata prélevé sur la cuisse du malade. La cranioplastie était réalisée en moyenne dans les 7 semaines suivant la première intervention, avec des extrêmes allant de 6 à 10 semaines. Huit patients soit 72,70 % ont bénéficié d’une cranioplastie par homogreffe alors que 3 autres soit 27,30 % chez qui nous avons noté une forte résorption du volet ont bénéficié d’une cranioplastie avec l’usage du ciment osseux (polyméthylméthacrylate). Sur le plan pronostique, avec un suivi variant de deux à dix mois, nous avons observé une évolution favorable sur le plan clinique et radiologique dans le premier groupe de dix patients soit 76.93% (GOS 4-5). Dans ce groupe, on notait une disparation des signes radiologiques d’engagement cérébral dès le premier jour post opératoire. L’amélioration de l’état de conscience était progressive, en effet tous ces patients étaient extubés dans la première semaine après la chirurgie. Les séquelles neurologiques transitoires dans ledit groupe étaient variables : une aphasie motrice dans deux cas, une agitation psychomotrice dans cinq cas, une amnésie rétrograde dans cinq cas, un infantilisme dans un cas et un cas d’état de mal convulsif survenu deux mois après la cranioplastie (cas n°9). Ce dernier a été mis sous antiépileptique. Dans le second groupe, un patient soit 07.69% (cas n°7) était resté végétatif (GOS 3). Ce dernier patient est resté trois semaines intubé malgré l’amélioration des images radiologiques.IL a été transféré dans un centre de rééducation. Le troisième groupe était constitué des deux patients qui ont décédé soit 15 ,38% (GOS 1). Le premier patient décédé avait présenté un abcès intra cérébral, une hernie cérébrale à travers le foramen de craniectomie et une fistule de LCR. Le décès un mois après la craniectomie décompressive (Cas N°4). Le second patent est décédé par arrêt cardio-respiratoire deux semaines après la craniectomie (cas N°5). DISCUSSION La craniectomie décompressive est une chirurgie qui consiste à détacher une partie de la calvaria créant ainsi une fenêtre sur la voûte crânienne. C’est une chirurgie radicale dans le traitement de l’hypertension intracrânienne et permet l’expansion du volume cérébral, entrainant alors une diminution de la pression intracrânienne. La craniectomie décompressive est indiquée dans plusieurs situations : AVC ischémique et démateux, traumatisme crânien, tumeurs cérébrales, hématome intracérébral, etc. (3,12) Pour établir le diagnostic de l’hypertension intracrânienne, la ventriculostomie avec pose de cathéter intra-ventriculaire semble certainement la méthode la plus efficace car elle permet en même temps de drainer le LCR en cas de survenue d’une hypertension intracrânienne .Dans la plupart des cas cependant la PIC est mesurée à l’aide d’un capteur intra parenchymateux (4).Tous ces types de monitoring n’existent pas encore dans notre pays. Dans la présente étude, nous avons posé le diagnostic de l’hypertension intracrânienne sur la base d’un engagement cérébral associé à un coma post traumatique avec un Glasgow < 8 (8). Toutefois, certains auteurs ont rapporté que des signes d'augmentation de volume cérébral objectivés au scanner tels que la déviation de la ligne médiane et une oblitération des citernes de la base, peuvent être absents dans certains cas d'hypertension intracrânienne bien documentés (5,16).Concernant la chirurgie, le délai de l'acte chirurgical de 12 heures maximum après le traumatisme crânien et l'exclusion des cas de coma avec Glasgow inferieur à 4 avec dilatation bilatérale des pupilles sont des facteurs de bon pronostic largement reconnus (14,18). Sur le plan pronostique, nous avons observé 76.93 % d'évolution favorable avec un GOS à 4-5. Beaucoup d'auteurs ont attesté l'efficacité de cette chirurgie dans le traitement de l'hypertension intracrânienne. Du reste cette technique est recommandée par l'Association Américaine de Traumatisme Crânien et l'Association Européenne de Traumatisme Crânien comme traitement de second palier de l'hypertension intracrânienne post traumatique (1, 4,7, 11, 17). Néanmoins, certains auteurs (9,19) ont émis des réserves quant à l'apport réel de cette chirurgie à cause des complications qu'elle génère notamment la fistule du LCR, les infections, l'hydrocéphalie, les hernies cérébrales. Dans notre série nous avons observé chez le même patient qui est d'ailleurs décédé, un abcès cérébral, une fistule du LCR et une hernie cérébrale à travers le foramen de craniectomie. Dans le souci d'éviter les survenues des hernies cérébrales à travers le foramen de craniectomie certains auteurs (15) recommandent la craniectomie décompressive modifiée : une technique qui consiste à suspendre le volet osseux à la dure- mère au lieu de le détacher complètement. Dans notre série nous avons conservé le volet osseux sous le tissu adipeux de l'abdomen. C'est une approche qui contourne l'usage des implants tels que le polyméthylméthacrylate, le titane ou la céramique, réputés relativement couteux (17). Cependant nous avons observé trois cas de résorptions osseuses, cas N° 1, N°10 et N°11 et étions obligés d'utiliser le ciment osseux lors de la cranioplastie. Les deux principaux désavantages à conserver le volet osseux sous la peau abdominale sont la résorption osseuse et l'infection, rapportée notamment par Yang et coll. (19). C'est la raison pour laquelle certains auteurs, notamment Krishnan et coll. (6) recommandent de garder le volet osseux sous la galéa pour une meilleure conservation. CONCLUSION A l’issue de cette étude préliminaire, nous pouvons tirer les enseignements suivants: 1) La craniectomie décompressive est une technique relativement simple qui permet d’améliorer considérablement l’évolution clinique et radiologique des patients victimes de traumatisme crânien isolé et grave, présentant un engagement cérébral. Pour être plus efficace, elle doit être menée précocement. Cette chirurgie peut beaucoup apporter en milieu africain où les techniques sophistiquées de diagnostic et de surveillance de l’hypertension intracrânienne, la disponibilité d’implants pour la cranioplastie secondaire font cruellement défaut un peu partout. 2) Les complications telles que les fistules de LCR, les infections avec abcès cérébral et les hernies cérébrales sont redoutables. Cette expérience initiale somme toute satisfaisante, mérite d’être confirmée sur des séries plus conséquentes. Tableau I : Résumé des données cliniques et radiologiques
LégendeSGC = score de Glasgow initial, La craniectomie décompressive dans la prise en charge des traumatismes crâniens graves avec signes radiologiques d’engagement cérébral. 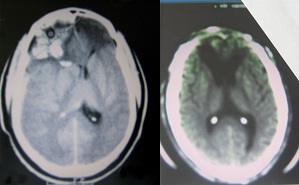 Fig. 1 : cas N°9 Homme, 36 ans, score de Glasgow initial à 6, engagement sous-falcoriel : le scanner cérébral montre le rétablissement de ligne médiane (à droite), déviée avant la craniectomie (à gauche). 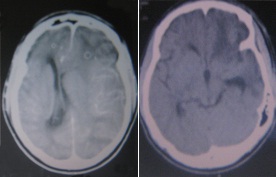 Fig. 2 : Cas N° 2 : Homme, 29 ans, Score de Glasgow initial à 7, engagement temporal : le scanner cérébral montre le rétablissement de la ligne médiane (à droite), déviée avant la craniectomie (à gauche). REFERENCES
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647