
|
|
|
ORIGINAL PAPERS / ARTICLES ORIGINAUX
LES ACCIDENTS VASCULAIRES CEREBRAUX DES ENFANTS DANS LES CENTRES HOSPITALIERS UNIVERSITAIRES DU TOGO DURANT 5 ANS : ASPECTS EPIDEMIOLOGIQUE, CLINIQUE ET THERAPEUTIQUE.
STROKES IN CHILDREN IN UNIVERSITY HOSPITALS IN TOGO OVER 5 YEARS: EPIDEMIOLOGICAL, CLINICAL AND THERAPEUTIC ASPECTS
E-Mail Contact - GUINHOUYA KOKOU MENSAH :
herve_guinhouya@yahoo.fr
Résumé Introduction : Les AVC pédiatriques regorgent assez de spécificités. Il s’avère important de mieux connaitre cette affection dans un contexte de rareté d’étude. Méthodes : Il s’est agi d’une série de cas à recueil de données rétrospectif allant du 1er janvier 2020 au 31 décembre 2024 soit une période de 10 ans. Résultats : Notre étude a porté sur 34 patients hospitalisés pour AVC dans les services de pédiatrie des deux CHU de Lomé et de celui de Kara. La moyenne d’âge des patients était de 7,68 ± 1,49 ans avec des extrêmes de 23 mois et de 15 ans. La drépanocytose était l’antécédent personnel le plus retrouvé (41,18 % des patients) suivie des cardiopathies congénitales (5,88 % des patients). Un déficit moteur hémi-corporel et un trouble de la marche constituaient les principaux motifs de consultation dans respectivement 41,18 % et 32,35 % des cas des patients, évoqués isolement ou associés à d’autres signes dont particulièrement l’hyperthermie et/ou les crises convulsives. La TDM a permis de retrouver un AVCI chez 28 patients (82,35 %) et un AVCH chez six patients (17,65 %). Trois décès (8,82 %) ont été enregistrés. La drépanocytose était l’étiologie la plus retrouvée soit dans 50 % des cas. Les principales étiologies retrouvées étaient la drépanocytose, les cardiopathies emboligènes d’origine congénitale et les causes infectieuses dans respectivement 50 %, 8,82 % et 8,82 % des cas. Conclusion : Les AVC pédiatriques constituent une pathologie grave révélés le plus souvent dans notre contexte par un déficit moteur et un trouble de la marche. L’AVCI constitue l’entité la plus fréquente et les étiologies sont dominées par la drépanocytose. Mots clés : AVC, pédiatrie, Togo
Abstract Objective : Describe the epidemiological and clinical characteristics of strokes in children in Togo. Introduction: Pediatric strokes are full of specificities. It is important to better understand this condition in a context of scarce research. Methods: This was a series of cases with a retrospective data collection from January 1, 2020, to December 31, 2024, a period of 5 years. Results: Our study focused on 34 patients hospitalized for stroke in the pediatrics departments of the two university hospitals of Lomé and that of Kara. The average age of the patients was 7.68 ± 1.49 years, with extremes of 23 months and 15 years. Sickle cell disease was the most common personal history found (41.18% of patients) followed by congenital heart diseases (5.88% of patients). A hemispheric motor deficit and a gait disorder were the main reasons for consultation in 41.18% and 32.35% of cases, respectively, in patients, mentioned in isolation or associated with other signs, particularly hyperthermia and/or seizures. The CT scan allowed the detection of an ischemic stroke in 28 patients (82.35%) and a hemorrhagic stroke in six patients (17.65%). Three deaths (8.82 %) were recorded. Sickle cell disease was the most commonly found etiology, accounting for 50% of cases. The main etiologies found were sickle cell disease, congenital embolic heart diseases, and infectious causes in 50%, 8.82%, and 8.82% of cases respectively. Conclusion: Pediatric strokes are a serious condition most often revealed in our context by a motor deficit and a gait disorder. Ischemic stroke constitutes the most frequent entity, and the etiologies are dominated by sickle cell disease. Keywords : Strokes, pediatrics, Togo
Introduction Les accidents vasculaires cérébraux (AVC) représentent un véritable enjeu de santé publique dans le monde (14). En 2019, l’incidence mondiale des AVC était estimée à 12,2 millions, la prévalence à 101 millions et la mortalité à 6,55 millions (7). En Afrique subsaharienne, l’âge moyen de survenue des AVC chez l’adulte est de 53 ans (5). Toutefois, il existe encore peu d’études consacrées aux AVC pédiatriques dans cette région (1,6,9,12,13). Malgré cette rareté, les AVC de l’enfant ne sont pas moins graves, car ils sont responsables de nombreuses séquelles. En effet, la lésion cérébrale survient sur un cerveau en développement, et les conséquences motrices, intellectuelles, comportementales, psychologiques ou adaptatives peuvent n’apparaître que plusieurs années après l’accident (2). Il apparaît donc essentiel de mieux connaître les spécificités de cette pathologie chez l’enfant, afin d’améliorer la prise en charge, notamment à la phase aiguë, mais aussi de renforcer les stratégies de prévention. Méthodologie Les services de pédiatrie du Centre Hospitalier Universitaire (CHU) Campus, du CHU Sylvanus Olympio (SO) et du CHU Kara au Togo ont constitué le cadre de l’étude. Les CHU Campus et SO sont situés à Lomé, capitale du pays au sud, tandis que le CHU Kara se trouve dans la ville de Kara au nord. Il s’est agi d’une série de cas rétrospective, couvrant la période du 1er janvier 2020 au 31 décembre 2024 (5 ans). L’étude a porté sur 34 patients hospitalisés pour AVC dans les services de pédiatrie des trois CHU. 🔸 Critères d’inclusion et d’exclusion
🔸 Outil de collecte Les données ont été recueillies à l’aide d’une fiche de collecte standardisée de type questionnaire, préétablie à partir des dossiers médicaux. Cette fiche structurée a permis de relever de manière systématique les informations sociodémographiques, cliniques, paracliniques et thérapeutiques. 🔸 Variables étudiées
Résultats Durant la période d’étude, 34 patients ont été hospitalisés pour AVC et sont donc rentrés dans notre étude. Nos résultats ont porté sur ces 34 patients hospitalisés. La moyenne d’âge des patients était de 7,68 ± 1,49 ans avec des extrêmes de 23 mois et de 15 ans. Vingt (58,82 %) patients étaient de sexe masculin et 14 de sexe féminin (41,18%) avec un sex-ratio Homme/Femme (H/F) de 1,43. Les antécédents personnel des patients ont été rapportés dans le tableau 1. Dix (29,41%) patients avaient des antécédents familiaux notamment 6 cas de présence de traits drépanocytaire, 2 cas de consanguinité et 1 cas d’hypertension artérielle. Selon le motif de consultation, nous avons noté 14 cas de déficit moteur hémicorporel, 11 cas de troubles de la marche, 5 cas de crises convulsives ainsi que 4 cas d’asymétrie faciale. La majorité des symptômes sont survenue brutalement chez 23 patients (67,65%) et rapidement progressif chez 11 patients (32,35%). Les données de l’examen clinique, ont été rapportées dans le tableau II. La tomodensitométrie cérébrale a permis de rapporter un AVC ischémique (AVCI) chez 28(82,35 %) patients et un AVC hémorragique (AVCH) chez 6 (17,65 %) patients. Les territoires de l’artère cérébrale moyenne (ACM) étaient les plus touchés chez 25(73,53%) patients. L’électrocardiogramme a été réalisé chez 10 (29,40%) patients et avait mis en évidence chez un patient un bloc de branche incomplet droit tandis que l’échographie cardiaque réalisée chez 9 (26,47%) patients, révélait une tétralogie de Fallot chez 1 (2,94%) patient et chez 1 (2,94%) une persistance du canal artériel avec un remodelage concentrique du ventricule gauche et chez 1 (2,94%) une communication interventriculaire chez un patient. L’échographie des troncs supra-aortiques (EDTSA) réalisée chez 4 (11,76 %) patients, n’a objectivé aucune anomalie. Les anomalies notables du bilan biologique ont été une drépanocytose SS chez 3(2,94%) patient, une séropositivité au VIH1 chez 1(2,94%) patient et une tuberculose neuroméningée chez 1(2,94%) patient. La durée moyenne d’hospitalisation était 9,43 jours avec des extrêmes de 3 et 25 jours. Quinze (44,11%) patients ont été pris en charge avant les 24 premières heures suivant le début des symptômes et 19 (55,88%) patients au-delà des 24 heures. La moitié des patients a bénéficié d’un traitement à base d’antiagrégant plaquettaire et 3 (8,82 %) patients ont bénéficié d’un traitement anticoagulant. Enfin, plus de la moitié des patients a bénéficié de la rééducation dont 20 (58,82 %) patients ont bénéficié d’une rééducation kinésithérapique et 9 (26,47%) patients ont eu recours aux soins orthophoniques. L’évolution a été favorable chez 24 patients (61,76 %), 10 (29,41%) patients ont présenté des complications et 3 (8,82%) patients sont décédés. Les étiologies des AVC en pédiatrie ont été rapportées dans le tableau III. Discussion Il serait réducteur de considérer notre étude comme représentative de l’ensemble des AVC pédiatriques au Togo. En effet, la rareté des services de neurologie au Togo (3 services) crée de fait un effet centripète mais limitatif de l’accès des populations aux soins neurologiques, surtout celles très éloignées desdits centres. En outre, notre étude a porté sur 34 cas d’AVC dans les CHU du Togo. Le fait que la totalité des soins soit exclusivement à la charge des patients, il n’est pas exclu que certains patients avec un diagnostic présomptif n’aient pas pu honorer la tomodensitométrie cérébrale et donc aient été exclus de notre étude. Enfin, le caractère rétrospectif avec comme difficultés d’archivage et de conservation des dossiers médicaux nuit à l’exhaustivité de notre étude. Dans notre série, la moyenne d’âge des patients était de 7,68 ± 1,49 ans avec des extrêmes de 23 mois et de 15 ans. Cette moyenne est superposable à celle de Thiam et al. au Sénégal en 2022 qui avaient rapporté un âge moyen de 7,7 ans avec des extrêmes de 7 mois et 18 ans (16), ainsi qu’à Tohodjèdé et al. au Bénin en 2018 (17) qui ont rapporté 8 ans avec des extrêmes de 12 mois et 15 ans. La drépanocytose est l’antécédent personnel le plus retrouvé avec un effectif de 14 patients (41,18 %). Ce résultat est similaire à celui de Tohodjèdé et al. au Bénin en 2018 qui avaient également noté une prédominance de la drépanocytose, tout comme rapporté par Mbaye et al. en 2021 (11) à Dakar et par Thiam et al. en 2022 à Ziguinchor au Sénégal (16). La drépanocytose comme principal antécédent pourrait s’expliquer par un contexte épidémiologique sous-régional marqué par une forte prévalence de la drépanocytose (4). Dans la littérature sous-régionale, après la drépanocytose, les cardiopathies occupent une place quasi-permanente au tableau des antécédents personnels (3,11,16,17). Notre étude ne déroge donc pas à cette règle. Par ailleurs, le déficit moteur hémicorporel et les troubles de la marche ont constitué les principales circonstances de découverte des AVC dans notre étude soit respectivement dans 41,18 % et 32,35 % des cas. Le déficit moteur est souvent évoqué isolément mais il est parfois associé à d’autres signes dont particulièrement l’hyperthermie et/ou les crises convulsives. Tout ceci est corroboré par les données de la littérature en ce qui concerne les spécificités des AVC pédiatriques surtout avant 10 ans puisqu’après 10 ans les AVC pédiatriques tendent à ressembler à ceux des adultes (10,13). En effet, ces derniers sont marqués par une grande fréquence du déficit moteur accompagné souvent d’une hyperthermie d’origine centrale et de crises convulsives qualifiées d’inaugurales (8). Tohodjèdé et al. au Bénin en 2018 et Thiam et al. au Sénégal en 2022 corroborent également ces faits (16,17). Nitusgau en Guadeloupe en 2017 (15), Mbaye et al. au Sénégal en 2021 (11) et Bandzouzi et al. en République du Congo en 2021 (3) n’avaient pas noté d’hyperthermie (3,11,15). Si l’hyperthermie n’a pas fait l’unanimité dans la littérature, tout amène à conclure que les crises seraient quasi-permanentes. Kolié et al. en Guinée Conakry en 2024 ont noté comme principaux motifs de consultation les crises convulsives et la fièvre (9). La survenue des AVC était brutale dans la majorité des cas (67,65 %) de notre série. Ce résultat est superposable à ceux de Tohodjèdé et al. au Bénin en 2018 et Bandzouzi et al., en République du Congo en 2021 (3,17). Mbaye et al. au Sénégal rapportent par contre 5,5 % (11) de survenue rapidement progressive contre 32,35 % pour notre série. Cela traduirait la coexistence des modes de survenue brutal et progressif en pédiatrie avec prédominance du mode de survenue brutale. Les troubles du langage ont été retrouvés chez 25 patients (73,53 %) dans notre étude. Ces derniers étaient essentiellement l’aphasie motrice dans 18 cas (52,94 %) et la dysarthrie dans sept cas (20,59 %). Ce résultat est loin de celui trouvé par Tohodjèdé et al. au Bénin en 2018 soit 12,50 % des patients (17) mais assez proche de celui trouvé par Bandzouzi et al. en République du Congo en 2021 soit 53 % des patients (3). En outre, la tomodensitométrie (TDM) cérébrale était l’examen de diagnostic positif et topographique réalisé par tous les patients inclus dans notre étude. Ce fut le cas chez Bandzouzi et al. en République du Congo en 2021 (3), Thiam et al. au Sénégal en 2022 (16), Kolié et al. en Guinée Conakry en 2024 (9). Nous avons ainsi retrouvé un AVCI chez 28 patients (82,35 %) et un AVCH chez six patients (17,65 %). Ce résultat est superposable à ceux de Nitusgau en Guadeloupe en 2017 (15), Tohodjèdé et al. au Bénin en 2018 (17), Bandzouzi et al. en République du Congo en 2021 (3), Mbaye et al. au Sénégal en 2021 (11), Thiam et al. au Sénégal en 2022 (16) et Kolié et al. en Guinée Conakry en 2024 (9) qui avaient une prédominance de l’AVCI selon respectivement les pourcentages suivants : 69,57 %, 68,75 %, 94,12 %, 83,75 %, 81,30 %, et 86,84 % (7,9,13,16). Les territoires de l’artère cérébrale moyenne (ACM) étaient les plus touchés (73,53 %). Ce résultat est superposable à celui de Bandzouzi et al. en République du Congo en 2021 (3) qui avaient trouvé une prédominance de l’ACM dans 81,30 % des cas. Tohodjèdé et al. au Bénin en 2018 avaient noté une atteinte de l’ACM dans 100 % des cas (17). Les cardiopathies retrouvées dans notre étude sont représentées par une tétralogie de Fallot, une communication interventriculaire (CIV) ainsi que la persistance du canal artériel à l’échographie. Aucune anomalie sur les axes vasculaires à destination cérébrale n’a été retrouvée à l’échodoppler des troncs supra-aortiques (EDTSA). Bandzouzi et al. en République du Congo en 2021 (3) avaient noté comme étiologies principales les cardiopathies emboligènes et les causes hématologiques. Chez 7 (20,59 %) patients, aucune cause n’était déterminée. Il s’agissait de 6 patients victimes d’AVCH et un d’AVCI. Ce taux pourrait s’expliquer par une limitation des explorations du fait que la totalité des soins et actes soient à la charge des patients et/ou de leur famille. Enfin, la prise en charge a associé en majorité un antiagrégant plaquettaire à la rééducation fonctionnelle. Aucune indication chirurgicale n’a été posée chez nos patients. Kolié et al. en Guinée Conakry en 2024 (9) avaient notifié une indication de chirurgie chez neuf patients (23,68 %) à savoir : deux cas d’hémorragie méningée post-traumatique, deux cas d’hydrocéphalie, deux cas d’abcès cérébral, un cas d’hémorragie méningée, deux cas d’astrocytome pilocytique. Sept ont été opérés et les deux derniers ont préféré l’indigénat (9). Nitusgau en Guadeloupe en 2017 avait noté un traitement fait d’antiagrégants plaquettaires chez tous les patients victimes d’infarctus cérébral et un traitement chirurgical dans quatre cas (17,39 %) (15). Au Bénin, Tohodjèdé et al. en 2018 ont noté un déficit moteur dans 100 % des cas, tous ont donc bénéficié d’une rééducation fonctionnelle (17). Après une hospitalisation de 9,43 jours, l’évolution a été favorable dans la majorité des cas (61,76 %), ce qui fut également observé par Bandzouzi et al. en République du Congo en 2021 (3). Kolié et al. en Guinée Conakry en 2024 avaient rapporté une évolution favorable dans 44,74 % des cas (9). Trois décès (8,82 %) ont été enregistrés dans notre étude. Ce résultat est superposable à celui de Thiam et al. à Ziguinchor au Sénégal en 2022, qui avaient rapporté deux décès soit 12,50 % des patients (16). Conclusion Les AVC pédiatriques constituent une entité particulière d’accident vasculaire survenant sur des êtres en développement. Ils sont spécifiques aussi bien sur le plan épidémiologique que sur le plan étiologique. Il s’avère important de les dissocier des AVC des adultes et de les reconnaitre afin d’éviter toute errance diagnostique. 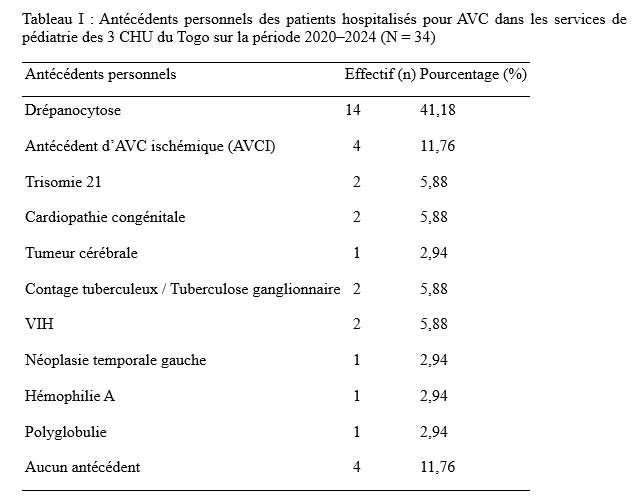 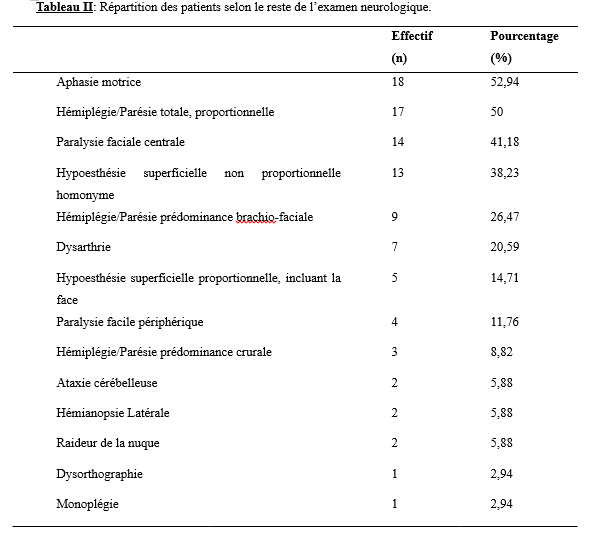 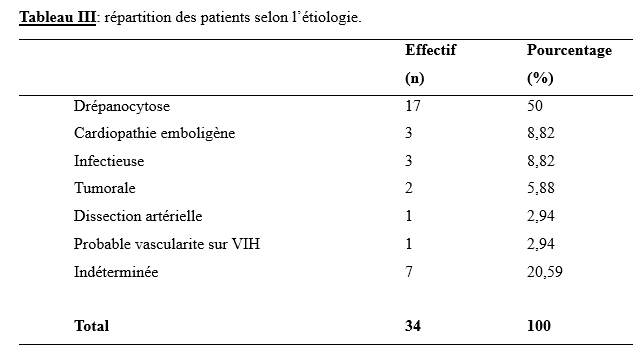 Références
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647