
|
|
|
CLINICAL STUDIES / ETUDES CLINIQUES
MUCOCELE FRONTO-ETHMOÏDALE GEANTE AVEC EXTENSION INTRACRANIENNE: A PROPOS D’UN CAS ET REVUE DE LA LITTERATURE
GIANT FRONTOETHMOIDAL MUCOCELE WITH INTRACRANIAL EXTENSION: CASE REPORT
E-Mail Contact - KABRÉ Abel :
kabrel@yahoo.fr
RESUME Les mucocèles sont des pseudotumeurs kystiques développées aux dépens des sinus paranasaux. D’évolution lente et silencieuse elles se révèlent le plus souvent par des complications rhinologiques ou ophtalmologiques. Les auteurs rapportent un cas rare d’une mucocèle fronto-ethmoidale géante avec céphalées et baisse de l’acuité visuelle de l’œil gauche. Le scanner montre une lésion kystique ayant entrainé une lyse des parois antérieure, postérieure du sinus frontal avec une extension intracrânienne et intra-orbitaire avec lyse de la paroi interne de l’orbite. Un abord trans-crânien a permis la cure de la malformation et une oblitération du canal naso-frontal. L’évolution est favorable avec une récupération visuelle complète. Les aspects physio-pathogéniques, thérapeutiques et pronostiques sont discutés. Mots clés : mucocèle fornto-ethmoidale, traitement, pronostic. ABSTRACT Mucoceles are cystic lesions from mucous tissue of para nasal sinuses. Their evolution is usually long and silent until opthalmological and or rhinological complications appeared. The authors reported a case with giant frontoethmoidal mucocele resulting in headache and unilateral visual loss. CT scan revealed cystic extension into the anterior cranial fossa with erosion of both anterior and posterior tables of frontal bone. The cyst was expanding into the orbit causing bone destruction of the medial wall of the orbit. The lesion was cured by a transcranial approach. Pathogenesis, surgical procedure and prognosis are discussed. Key words: forntoethmoidal mucocele, management, prognosis INTRODUCTION Les mucocèles sont des formations pseudo-kystiques expansives des sinus de la face, dues à une accumulation de mucus par obstruction des voies d’évacuation du sinus. C’est une affection relativement courante en Afrique, mais sa fréquence est difficile à évaluer en neurochirurgie du fait que les patients consultent le plus souvent en ORL où ils sont également pris en charge. L’intérêt de notre observation réside surtout sur le caractère géant de la lésion et son développement intra-crânien. OBSERVATION Patient de 58 ans cultivateur reçu pour tuméfaction frontale évoluant depuis 22 ans. La tuméfaction a augmenté de volume retombant progressivement sur l’il gauche. Il y a 4 ans sont apparues des céphalées croissantes résistant progressivement au traitement usuel avec du paracétamol. La consultation a été motivée par ces douleurs et l’aspect devenu monstrueux de la lésion entrainant une peur chez les parents et les voisins qui avaient commencé à isoler le malade. Il n’y a pas d’antécédent ni de pathologie inflammatoire chronique rhino sinusienne, ni de traumatisme facial, ni de chirurgie. L’examen clinique retrouve un ralentissement neuropsychique, le patient est indifférent par rapport à sa tumeur au front dont il ne se plaint guère ; pour lui cette lésion existe depuis longtemps et ne le gène nullement sauf depuis qu’elle recouvre l’il gauche. L’examen physique retrouve un bon état général ; il existe une tuméfaction fronto-nasale d’environ 16 cm de long x 13 cm de large à base d’implantation large. La lésion est pédiculée, retombant sur l’il gauche qui est complètement occlus; sa consistance est rénitente, liquidienne. La peau est lisse tendue avec des dilatations veineuses sous cutanées (fig1a). L’examen ophtalmologique retrouve une baisse de l’acuité visuelle non chiffré à l’il gauche, il n’y a pas de paralysie oculomotrice, le fond d’il est normal. L’examen neurologique ne retrouve pas de signe de localisation neurologique ; il existe une impotence de la main gauche dont le poignet est déformé par une cicatrice rétractile avec une déviation irréductible de la main en dehors. Le reste de l’examen est sans particularité. La tomodensitométrie (TDM) cranio-encéphalique (fig. 2) a objectivé une image kystique légèrement hypodense naso-fronto-orbitaire avec une capsule prenant le contraste. Il existe une lyse de la partie supérieure de la paroi interne de l’orbite gauche avec une intrusion intra orbitaire de la tumeur qui refoule l’il en dehors. Les parois antérieure et postérieure du sinus frontal sont lysées, la masse venant au contact de la dure mère du lobe frontal gauche, y exerçant un effet de masse sans envahissement cérébral. La lésion s’étend vers le bas sur les cellules ethmoïdales supérieures. Le malade est opéré par voie trans-crânienne par un abord bi coronal de Cairne Unterberger. A l’ouverture on découvre une poche kystique encapsulée contenant un liquide verdâtre épais gluant d’environ 800 cm3. En avant il existe une lyse complète de la paroi antérieure du sinus frontal et des sinus ethmoïdaux supérieurs, en arrière on note une disparition complète de la paroi du sinus frontal à gauche. On réalise l’exérèse de la muqueuse kystique sauf au niveau de la paroi postérieure où le sac est très adhérent à la dure mère. L’on décide de renforcer et d’isoler la dure mère des cavités naso-sinusiennes avec de la galéa. Le canal naso frontal est obturé avec de la galéa pour éviter la récidive. On pratique une cranialisation complète du sinus avec une exérèse de la partie restante de la paroi postérieure. A cause du risque infectieux, une cranioplastie du défect crânien frontal n’est pas immédiatement réalisée. L’on referme la peau avec un drainage sous cutané. L’examen anatomopathologique du kyste montre un aspect cytologique bénin, évoquant une lésion kystique avec remaniement inflammatoire subaigu de la muqueuse sinusienne. DISCUSSION L’origine des mucocèles est variable ; selon Molteni (10) 64 % des cas sont secondaires à une obstruction du canal fronto-nasal par un processus cicatriciel inflammatoire (polyposes, sinusites), traumatique, chirurgical ou tumoral. Dans les 36% restant l’étiologie reste inconnue comme chez notre patient chez qui nous n’avons retrouvé aucun antécédent notable. L’accumulation des sécrétions muqueuses va entraîner une érosion progressive des parois du sinus surtout aux dépens des zones de moindre résistance que sont la paroi supéro-interne de l’orbite et les sinus ethmoïdaux. Lund (9) a démontré que cette action physique mécanique du processus expansif était associée à des phénomènes inflammatoires dus à une libération de substances ostéoclastiques : prostaglandines PEG2, cytokines IL1, INFα et interleukines 1, 6. L’évolution clinique est longue et silencieuse. Le délai entre l’apparition de la tuméfaction et la prise en charge a été de 22 ans chez notre patient, de 20 ans et 32 ans respectivement par Odebode (12) et Kamoshima (7). Les signes initiaux sont essentiellement locorégionaux marqués par une tuméfaction frontale ou orbitaire qui va grossir, puis vont survenir des signes oculaires à type d’exophtalmie non axile avec une déviation du globe oculaire en bas et en dehors et une limitation des mouvements de l’il (8, 13, 17) ; plus tard peut survenir une baisse de l’acuité visuelle (1, 6, 14). D’autres fois il s’agit de signes ORL à type d’obstruction nasale, d’anosmie (5, 11, 12, 16). Une fistulisation du kyste peut survenir de façon spontanée ou au décours d’une tentative de drainage (11). Chez notre patient l’expansion a été antéropostérieure latérale ; la lyse osseuse a porté plus sur la paroi antérieure du sinus frontal que sur la paroi interne de l’orbite ce qui explique d’une part la discrétion des signes ophtalmologiques et d’autre part le développement extra crânien du kyste. La lyse de la paroi postérieure du sinus frontal est rare et peut conduire à des complications infectieuses (méningites, méningo-encéphalites, abcès cérébraux) ou des à rhinorrhées; parfois elle s’accompagne d’une expansion intracrânienne de la mucocèle (3, 10,12, 14) comme chez notre patient où le développement intracrânien de la mucocèle a exercé un effet de masse sur le lobe frontal expliquant la céphalée et les troubles neuropsychiques observés. Le scanner cranio-facial est aujourd’hui l’examen de choix pour faire d’une part le diagnostic de mucocèle d’autre part le bilan des lésions osseuses. La destruction des parois antérieure et postérieure du sinus avec un développement intra crânien minime permet de classer notre patient comme un type Va selon la classification proposée par Thiagarajan (15). L’IRM est indiquée pour un meilleur bilan des lésions cérébrales (17) mais surtout en cas de doute, pour éliminer des lésions pouvant porter à confusion telles que les encéphalocèles, les kystes épidermoïdes, le choléstéatomes, les méningiomes, les chordomes, les neurofibromes ; les tumeurs polypoïdes etc. (16). Le traitement des mucocèles est chirurgical. Son but est de rétablir un drainage adéquat du sinus sans entrainer de déformations cosmétiques ou fonctionnelles. Il faut réaliser l’exérèse de la paroi du kyste et oblitérer le sinus. Dans les formes de petit volume, les voies d’abord ORL classiques sont les plus utilisées : voies externes sus sourcilière de Jacques (8) et voie gingivo-jugale de Caldwell-Luc (2). Avec le développement de la chirurgie minimale invasive la voie endonasale par endoscopie avec ou sans guidage par navigation assistée par ordinateur se développe (4, 15). Elle est plus conservatrice et moins agressive élargissant les voies de drainage habituelles en respectant la muqueuse non tumorale. Mais il existe des limites que sont les lésions externes ou étendues comme chez notre patient. Le traitement idéal des mucocèles fronto-ethmoïdales volumineuses est un abord trans crânien par la réalisation d’un volet ostéoplastique suivie de la cranialisation du sinus puis au besoin d’une reconstruction osseuse et cutanée cranio-faciale esthétique. Chez notre patient la taille de la perte de substance osseuse prenant tout l’hémi- os frontal gauche et surtout un os mou ostéïtique ne permettaient pas de faire un greffon autogène par prélèvement de la table interne du crâne (10) et nous avons du renforcer la paroi méningée avec de l’épicrâne pour éviter une communication entre le cerveau et les cavités naso-sinusiennes. Une cranioplastie envisagée secondairement n’a pas été réalisée d’une part à cause du coût du ciment acrylique dans nos conditions de travail (10), d’autre part parce que le patient s’est déclaré satisfait de l’intervention qui lui a permis de réintégrer le tissu social sans entrainer de peur et de rejet. Le pronostic des mucocèles est le plus souvent bon ; une récidive à long terme est possible surtout pour les cas opérés avec des méthodes peu invasives : endoscopie endonasale, voie sus sourcilière de Jacques (2 ; 4). CONCLUSION Le sinus frontal est la localisation la plus fréquente des mucocèles. Leur évolution longue et silencieuse peut aboutir à des malformations géantes monstrueuses avec des répercussions sur le cerveau. Le diagnostic est scanographique ; un traitement par abord transcrânien permet une exérèse complète et un traitement complémentaire par reconstruction cranio-faciale. 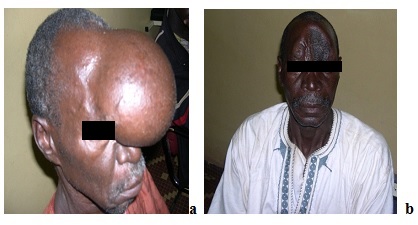 Fig. 1. Mucocèle fronto-ethmoïdale géante a : pre-opératoire ; b : post opératoire Fig 1. Giant fronto-ethmoidal mucocele a: before surgery b: after surgery 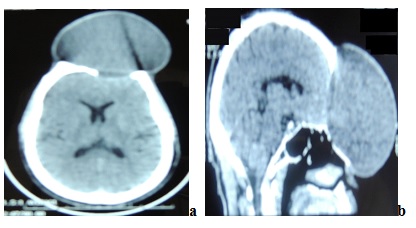 Fig 2: TDM: mucocèle fronto-ethoethmoïdale avec extension épidurale Fig 2. CT scans: frontoethmoidal mucocele with intracranial epidural extension BIBLIOGRAPHIE
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647