|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
CLINICAL STUDIES / ETUDES CLINIQUES
SCORE ICH ET PRONOSTIC VITAL DES ACCIDENTS VASCULAIRES CEREBRAUX HEMORRAGIQUES A BOUAKE, COTE D’IVOIRE.
ICH SCORE AND VITAL PROGNOSIS OF INTRACEREBRAL HEMORRHAGE IN BOUAKE, COTE D'IVOIRE.
E-Mail Contact - AKANI Ayé François :
akaniaye@yahoo.fr
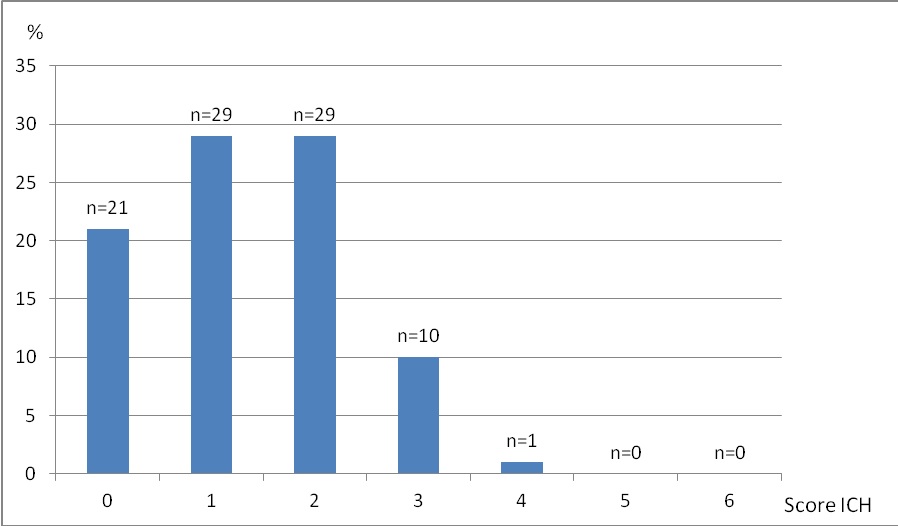
RÉSUME Introduction : L’hématome cérébral est une pathologie grave avec une mortalité de 35 à 52% à 30 jours. Le score ICH établit le pronostic vital de ces hématomes à un mois. Notre objectif était de mesurer l’applicabilité du score ICH au sein d’une population de noirs Africains et d’identifier les facteurs associés à la mortalité des hématomes cérébraux dans notre contexte. Matériel et méthode: L’étude était rétrospective descriptive et analytique portant sur l’ensemble des malades hospitalisés en neurologie au CHU de Bouaké en 2017 pour un hématome cérébral spontané. Résultats: Nous avons inclus 90 patients (53 hommes) avec un âge moyen de 66 ans (22 à 95 ans). La mortalité à J30 était de 31,11% dont plus de 60% de décès survenus après la première semaine. Le score ICH variait de 0 à 4. Un score de Glasgow < 12, une pression artérielle systolique > 200 mmHg, la présence de complications de décubitus et une hyperglycémie à l’admission > 7,7 mmol/l étaient significativement associés au risque de décès. Discussion : Bien que le risque de décès augmentait avec le score ICH, la mortalité observée n’était pas superposable à la mortalité prédite surtout pour les scores faibles (0,1, 2). Les autres facteurs associés au décès précoce pourraient être liés à nos conditions d’exercice (retard à la prise en charge, insuffisance du plateau technique). Conclusion: Le score ICH n’a pas permis de prédire avec justesse le pronostic des hématomes hospitalisés dans notre service. Mots-clés : AVC hémorragique – Côte d’Ivoire – Pronostic – Score ICH. SUMMARY Introduction: Intracerebral hemorrhage is a severe disease with a 30-day fatality rate of 35 to 52%. The ICH score is a clinical grading scale developped to predict 30 days mortality. The purpose of this study was to evaluate the accuracy of ICH score in an African black population and to identify associated 30-days fatality risk factors in spontaneous intracerebral hemorraghe. Material and method : It was a descriptive and analytical retrospective study of all patients admitted for spontaneous intracerebral hemorrhage in the neurological unit of Bouaké teaching hospital during twelve months (2017). Results : We included 90 patients (53 men) with a mean age of 66years (range from 22 to 95). 30 day fatality rate was 31.11% with more than 60% of deaths after the first week. ICH score ranged from 0 to 4. A Glasgow coma scale < 12, systolic blood pressure > 200 mmHg, early complications, and initial hyperglycemia > 7.7 mmol/, were significantly associated with the risk of early death. Discussion: Although the risk of death increased with ICH score, there was a significant difference within observed mortality and that predicted by the ICH score, especially for lower grades (0.1, 2). The other factors associated with the early death of patients could be related to our conditions of exercise (delay in taking charge, insufficient human and material resources). Conclusion: ICH score did not predict accurately the prognosis of cerebral hematomas hospitalized in our department. Keywords: Côte d’Ivoire – ICH score- Intracerebral hemorrhage – Prognosis. INTRODUCTION En Côte d’Ivoire, les accidents vasculaires cérébraux (AVC) représentent le premier motif d’hospitalisation en Neurologie (7), avec une prévalence hospitalière estimée à 35% à Bouaké, dont environ 40% d’hémorragie cérébrale (HC) (2). Cette forme demeure la plus grave avec une mortalité comprise entre 35-52% dans les 30 premiers jours suivant l’hématome (12). De nombreuses études ont essayé de prédire le pronostic des patients victimes d’un hématome cérébral, aboutissant à la mise en place de plusieurs scores. Parmi ceux-ci, le score le plus couramment utilisé est le score « ICH » (« Intra Cerebral Hemorrhage ») développé en 2001 aux USA. Ce score, simple et reproductible, allant de zéro à six, est corrélé à la mortalité à 30 jours (5). Il a été validé dans plusieurs études, sur différentes populations, notamment en Amérique latine et en Asie (3, 6), mais pas sur des populations d’Afrique subsaharienne, où la prise en charge des HC ne s’effectuant pas dans des conditions optimales, le pronostic vital pourrait impliquer d’autres facteurs associés. Nous avons ainsi réalisé cette étude afin de mesurer la congruence du score ICH avec la mortalité observée au sein d’une population de noirs Africains et d’identifier d’autres facteurs associés à la mortalité des HC. MATERIEL ET METHODES L’étude était rétrospective, descriptive et analytique, portant sur tous les malades hospitalisés du 1er janvier au 31 décembre 2017 pour un hématome cérébral spontané au service de neurologie du CHU de Bouaké. Bouaké est la 2ème ville de la Côte-d’Ivoire (environ 1 500 000 habitants). Elle dispose d’un seul service public de Neurologie qui comprend 8 lits d’hospitalisation, sans unité neurovasculaire. Ont été inclus tous les dossiers de patients hospitalisés pour un hématome cérébral spontané durant la période d’étude, à partir des données cliniques et radiologiques. Les patients dont les dossiers étaient incomplets n’ont pas été inclus. Les différentes variables étudiées concernaient les données sociodémographiques (sexe, âge, profession, niveau de scolarité et lieu de résidence), les données cliniques (facteurs de risque vasculaire, délai d’admission, pression artérielle, température et signes neurologiques à l’admission), les données scannographiques (volume et localisation de l’hématome, effet de masse, engagement, inondation ventriculaire), les examens biologiques (NFS, glycémie, urée, créatinine, transaminases, TP, TCK, CRP, VS, sérologie VIH), le traitement reçu, le score ICH (Tableau I), les modalités évolutives, la durée d’hospitalisation et la mortalité à J30. Les données concernant cette mortalité à J30 ont été recueillies soit en cours d’hospitalisation, soit aux visites de suivi post-hospitalisation, soit au téléphone. Les données descriptives ont été exprimées en proportions, ou en moyennes ± écart-type. Le test de Chi-2 et le test exact de Fischer (p < 0,05) ont été utilisés pour l’analyse univariée des facteurs de mortalité. RESULTATS Durant la période d’étude, 344 patients ont été hospitalisés pour un AVC confirmé à l’imagerie. Parmi eux, nous avons enregistré 126 cas d’hématomes spontanés, soit une proportion de 36,62%. Trente-six patients dont les dossiers étaient insuffisamment renseignés ou qui étaient perdus de vue ont été rejetés. Ainsi, nous avons retenu 90 dossiers. L’âge-moyen des patients était de 66 ans (22 à 95 ans), dont 3 patients de plus de 80 ans. Les caractéristiques socio-démographiques sont regroupées dans le tableau II. Le délai moyen d’admission aux urgences était de 1,6 jours (38 heures). Soixante-quatre patients (71,11%) ont consulté dans les 24 premières heures. Le score ICH moyen était de 1,35 avec un minimum à 0 et un maximum à 4 (figure 1). La majorité des patients (87,78%) avait un score ICH entre 0 et 2. La mortalité à 30 jours était de 31,11%, soit 28 décès dont 11 (39,29%) à J7 et 17 (60,71%) à J10. Concernant les composantes du score ICH, le trouble de la vigilance était significativement associé à la mortalité à J30. Les taux de mortalité selon les scores ICH sont représentés dans la figure 2. La figure 3 compare la mortalité observée et celle prédite. Les autres facteurs indépendants, prédictifs de mortalité étaient : la présence de complications de décubitus, une hyperglycémie à l’admission supérieure à 7,7 mmol/l et une HTA systolique > 200 mmHg (tableau III). DISCUSSION Ce travail présente les résultats du pronostic vital de 90 patients hospitalisés en Neurologie pour un hématome cérébral spontané. Il a objectivé une mortalité globale de 31,11% et le score ICH testé chez nos patients, ne prédisait pas correctement le risque de décès. La mortalité globale enregistrée était inférieure à celle de plusieurs études qui ont testé ce score (5, 3, 11), probablement du fait que les patients les plus graves (score de Glasgow < 8), étaient pris en charge en réanimation (donc non inclus dans notre étude). Ceci explique aussi au moins en partie qu’aucun patient n’ait eu un score ICH > 4. En effet, un score de Glasgow à 3 ou 4 attribue 2 points dans l’élaboration du score ICH. En outre, le jeune âge relatif des patients (seulement 3 patients avaient 80 ans et plus) rendait peu probable l’attribution du point en rapport avec l’âge dans l’établissement de ce score. Malgré l’absence de score élevé (5 ou 6), les scores calculés augmentaient avec le risque de décès comme dans l’étude originale d’Hemphill (5). Quand on compare la mortalité observée avec celle prédite pour chaque score, on constate que pour les scores ICH de 0 à 2, la mortalité observée était nettement supérieure à celle prédite, avec notamment une mortalité observée de 14% pour un score à 0, alors que dans l’étude originale, on ne notait aucun décès pour un score à 0. Pour les scores de 3 et 4, la mortalité observée était inférieure ou presque égale à celle prédite. Ainsi le score ICH ne prédisait pas le risque de mortalité de notre population et le risque d’erreur était plus grand pour les scores faibles. Plusieurs raisons peuvent expliquer cet écart : 1-le retard de la prise en charge, avec un délai moyen d’admission aux urgences au-delà de 24 heures, ce qui fait que le score établi ne reflète pas toujours celui de la phase aigüe ; 2- l’insuffisance des ressources médicales (matériel et personnel) et le niveau économique faible des patients en l’absence de couvrture maladie en Afrique noire (les soins étant entièrement à la charge du patient) qui augmentent le risque de décès après un HC, quand bien même cet hématome serait apparemment bénin (score ICH bas). Cette situation justifie l’implication d’autres facteurs de mortalité, non liés à la gravité propre de l’hématome cérébral. Cette dernière hypothèse est renforcée par le taux élevé de décès enregistrés à distance de la phase aiguë. En effet, plus de 60% des décès sont survenus après la première semaine d’hospitalisation, en rapport avec les difficultés de la prise en charge hospitalière. Ainsi, un score de Glasgow < 12, une hypertension artérielle systolique > 200 mmHg, une hyperglycémie à l’admission supérieure à 7,7 mmol/l et la présence de complications de décubitus étaient significativement associés au décès. Ces facteurs identifiés sont classiquement cités dans la littérature africaine comme facteurs de mortalité des HC : les escarres et les pneumopathies au Togo et au Congo (1, 10), l’hyperthermie à Dakar, au Sénégal (13). Concernant l’hypertension artérielle, principal facteur de risque de l’AVC hémorragique (4, 8), le lien entre sa sévérité et un mauvais pronostic est bien établi (9). L’hyperglycémie à la phase aiguë constitue aussi un facteur de mortalité et de mauvaise récupération fonctionnelle, même si le mécanisme n’est pas tout à fait élucidé (14, 15). CONCLUSION Cette étude rétrospective est l’une des rares à avoir testé l’applicabilité du score ICH au sein d’une population de noirs Africains. Même si elle comporte certaines limites en rapport avec la petite taille de l’échantillon et le grand nombre de perdus de vue, l’étude a souligné les difficultés à prédire la mortalité de l’HC en utilisant cet outil pronostic dans nos conditions de travail. Ainsi une adaptation de ce score serait souhaitable, en tenant compte des facteurs locaux qu’il convient de préciser par des études plus puissantes. Tableau I : Détermination du score ICH (d’après Hemphill et al. (5))
Tableau II : Caractéristiques sociodémographiques de la population étudiée (N = 90)
 Figure 2 : Proportion de décès à 30 jours au sein de la population étudiée selon le score ICH (N=90)
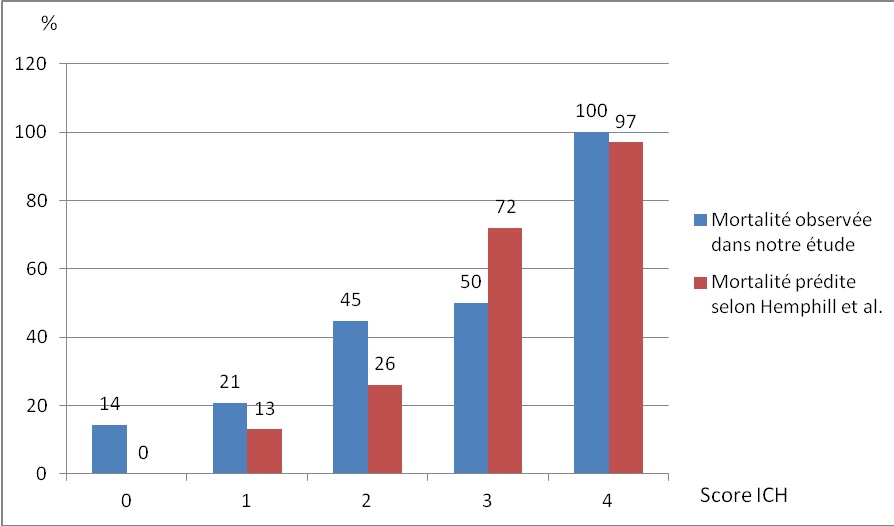 Figure 3 : Comparaison de la mortalité prédite par le score ICH (selon Hemphill et al., 2001 (5) et la mortalité observée au sein de la population étudiée en fonction du score ICH Tableau III : Analyse univarièe de l’influence des paramètres étudiés sur la mortalité de la population étudiée
RÉFÉRENCES
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647