
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
CLINICAL STUDIES / ETUDES CLINIQUES
HYDROCEPHALIE POST-MENINGITIQUE DU NOURRISSON A DAKAR
POST MENINGITIC HYDROCEPHALUS OF THE INFANT IN DAKAR
E-Mail Contact - BA Momar Code :
momarcodeba@yahoo.fr
RÉSUMÉ Introduction Matériel et méthodes Résultats Conclusion Mots clés : Méningite, Hydrocéphalie, Nourrisson ABSTRACT Background and Purpose Methods Results Conclusion INTRODUCTION L’étiologie post-infectieuse de l’hydrocéphalie varie entre 7 et 48 % (10) et reste corrélée au niveau de santé de la population du pays considéré. Les méningites se compliquent d’hydrocéphalie selon plusieurs mécanismes (9). Si dans les pays occidentaux, l’origine malformative et tumorale constituent les principales causes d’hydrocéphalie, dans les pays sous-développés l’origine infectieuse reste la plus fréquente. Cette prédominance des hydrocéphalies post-infectieuses à tendance à s’atténuer dans notre pratique courante, surtout chez le nourrisson avec un profil étiologique qui tend vers celui des pays développés. Cette étude a ainsi pour objectif de déterminer les raisons de ce recul des hydrocéphalies post-méningitiques. MATERIELS ET METHODES RESULTATS Epidémiologie L’étiologie post-méningitique représentait 42 cas sur les 92 hydrocéphalies prises en charge dans cette tranche d’âge et pendant la même période. On notait une légère prédominance masculine avec un sexe ratio de 1,3 (figure 1). Seuls 7 nourrissons avaient une couverture vaccinale optimale pour les vaccins du programme élargi de vaccination (Tableau 1). La tranche d’âge de 6 à 12 mois était la plus touchées (11 cas/42). L’âge moyen était de 7,6 mois (Tableau 2). Clinique. La macrocrânie (28 cas) a été le signe d’alerte associée ou non à des signes neurologiques. La cécité n’a été retrouvée que dans 2 cas. Les principaux signes cliniques sont résumés dans les tableaux 4, 5 et la figure 3. Paraclinique L’ETF et/ou la TDM cérébrales ont permis de confirmer le diagnostic d’hydrocéphalie avec quelques fois des signes indirects d’infections du système nerveux central. Le tableau 6 résume les différents types d’hydrocéphalie retrouvés à l’imagerie. L’analyse bactériologique et chimique du LCR a été réalisée après ponction ventriculaire (35 cas) ou ponction lombaire. Traitement Dans 37 cas, les patients ont bénéficié d’un traitement chirurgical fait essentiellement d’une dérivation ventriculo-péritonéale après stérilisation du LCR. Quatre enfants n’ont pas pu être dérivés pour des raisons suivantes : un cas d’hydrocéphalie modérée non évolutive, deux décédés avant l’intervention, un cas d’évasion. Les patients ont été opérés après un délai moyen de 3 mois. Evolution L’évolution postopératoire immédiate a été simple dans 35 cas. Nous avons eu des complications à type d’infection postopératoire (méningite) dans 5 des cas et de troubles trophiques (escarres pariétales) dans 2 cas. DISCUSSION La fréquence de survenue d’une hydrocéphalie au cours de l’évolution de la méningite est très variable allant de 5 % (2) à 62,5% (5). Dans notre série, 20 % des méningites se sont compliquées d’hydrocéphalie, taux relativement faible si on le compare aux séries sub-sahariennes à savoir : au Cameroun (7), en Côte d’ivoire (6) et au Nigeria (14) qui ont retrouvés respectivement 30% ; 54 % et 28%. Cependant ces taux restent élevés par rapport aux séries européenne et magrébine du faite de la qualité de leur prise en charge (consultation précoce, antibiothérapie bien conduite sans fenêtre thérapeutique) des méningites, qui reste endémique dans plusieurs régions tropicales. Cette fréquence est même sous estimée car beaucoup de cas sont taxés de « neuropaludisme ». Depuis quelques années cette prédominance des hydrocéphalies post-infectieuses commence à s’atténuer grâce à l’efficacité de la prévention, notamment des programmes élargis de vaccination qui sont systématiques et qui touchent actuellement une grande partie de la population (Plus de 77 % à Dakar selon le Ministère de la Santé). Le délai « d’apparition » de l’hydrocéphalie par rapport au début de la méningite est variable et dépend du mécanisme de l’hydrocéphalie. Mais dans la majorité des cas, l’hydrocéphalie survient au cours de la phase aigue de la méningite (1,8), ce qui s’est confirmée dans notre série. Dans notre pratique, ce diagnostic se fait plus précocement, du fait de la réalisation systématique de l’ETF ou de la tomodensitométrie cérébrales dans la surveillance des méningites. L’heamophilus influenzae et le streptocoque pneumoniae sont les germes les plus rencontrés dans de nombreuses séries africaines (1,6), même si on note des proportions importantes de bactériologies négatives (71,4 % dans notre série). Ceci n’est pas surprenant du fait des méningites décapitées par l’automédication et surtout de la proportion non négligeable des méningites virales, car dans la majorité des cas, la recherche étiologique se limite à la bactériologie. En effet le diagnostic virologique des méningites n’est pas de routine dans de nombreux pays africains. Le mécanisme de survenue de l’hydrocéphalie au cours de la méningite peut être obstructif, ou par l’intermédiaire d’une fibrose des villosités arachnoïdiennes (4,6). L’hydrocéphalie obstructive post-méningitique était considérée comme l’apanage de la méningite tuberculeuse (11), mais d’autres germes ont été également incriminés à savoir le Streptocoque Pneumoniae, le Klebsiella Pneumoniae, le Viridans Streptococci, le Listeria Monocytogenes, l’herpes simplex type 1 et 2 (8,9). C’est la fibrose des villosités qui a été retenue dans notre série, pour expliquer les 76,19% d’hydrocéphalies tétraventiculaires. Ceci concorde avec les données de la littérature (3,6). Dans notre série la mortalité (4.76%) est comparable à la mortalité des autres hydrocéphalies non tumorale (13,15). Cependant les hydrocéphalies néonatales post méningitiques et post-hémorragiques sont souvent considérées comme ayant le pronostic intellectuel le plus péjoratif (12). Ce pronostic dépend essentiellement de la qualité de la prise en charge initiale de la méningite et de la rapidité de la dérivation, qui n’est pas systématique si l’hydrocéphalie n’est plus évolutive. On s’est aidée dans certains cas, d’une dérivation ventriculaire externe lorsque l’hydrocéphalie était menaçante ; mais dans la majorité des cas, une surveillance clinique était instituée pour apprécier de l’évolutivité de cette hydrocéphalie avant de décider de la dérivation. La quasi totalité des patients opérés ont bénéficié d’une dérivation ventriculo-péritonéale. Le coût encore élevé des shunts, leurs complications fréquentes devront sans doute nous conduire à réviser notre procédure. L’endoscopie, disponible à Dakar semble être une alternative intéressante .Des facteurs prédictifs de réussite de cette technique ont été isolés : l’âge, la perméabilité de l’aqueduc du mésencéphale (16). Des études prospectives dans d’autres régions africaines devraient pouvoir lever les dernières équivoques. CONCLUSION L’étiologie post-méningitique des hydrocéphalies reste fréquente en dépit des efforts entrepris dans le domaine de la prévention par la généralisation des programmes élargis de vaccination, même si l’écart se réduit entre les pays développés et sous-développés. Beaucoup reste cependant à faire dans sensibilisation des populations pour adhérer au programme et dans le renforcement des moyens diagnostiques et thérapeutiques. Tableau 1 : répartition des patients selon la couverture vaccinale (PEV).
Dans la majorité des cas l’information concernant la couverture vaccinale est donnée par les parents Tableau 2 : Répartition des malades en fonction de la tranche d’âge
Tableau 3 : Bactériologie du LCR
Tableau 4 : Répartition des patients selon le périmètre crânien.
* Dérivation Standard. Tableau 5 : répartition des patients selon le type d’hydrocéphalie.
* Hydrocéphalie. 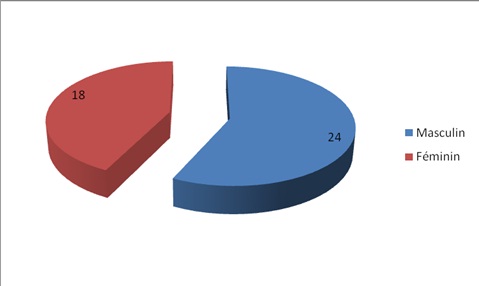 Figure 1  Figure 2
BIBLIOGRAPHIE.
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647
