
|
|
|
CASE REPORT / CAS CLINIQUE
LE NEURINOME KYSTIQUE DU TRIJUMEAU – A PROPOS D’UN CAS ET REVUE DE LA LITTERATURE
TRIGEMINAL CYSTIC SCHWANNOMA - CASE REPORT AND REVIEW OF THE LITERATURE
E-Mail Contact - AMMAR Haddou :
haddouammar1@hotmail.com
RESUME Nous rapportons un cas de schwannome du trijumeau découvert à la suite d’une paralysie isolée du nerf oculomoteur externe gauche. C’est un homme de 21 ans admis au service ORL et Chirurgie Cervico Faciale pour diplopie isolée évoluant depuis trois mois. L’examen ORL et neurologique montrent une paralysie de la sixième paire crânienne gauche. Le scanner (TDM) et l’imagerie par résonance magnétique (IRM) montre un large kyste de la fosse cérébrale moyenne. La voie sous temporale intra et extra dural a permis une résection de la tumeur. L’anatomopathologie a confirmé le schwannome du trijumeau. Notre patient a maintenue une paralysie fruste du VI pendant 06 mois de surveillance. Mots Clés : Paralysie du VI, schwannome, schwannome kystique du V ABSTRACT One case of trigeminal schannoma presnting abducens nerve plasy as initial symptom is reported. A 21-year-old male was admitted because of double vision of thee months duration. Key words: Abducens nerve plasy, schwannoma, trigeminal cystic schwannoma INTRODUCTION Le schwannome du trijumeau est une tumeur bénigne, décrite pour la première fois par SMITH en 1938[1]. Elle naît à partir des cellules périphériques de Schwann de n’importe quel segment ou branche du trijumeau. Le schannome de la cinquième paire crânienne ( V ) est une tumeur rare, elle représente moins de 1% des tumeurs intracrâniennes et moins de 8% des schannomes intracrâniens [3,8] . C’est une tumeur qui intéresse l’oto-rhino-laryngologiste et le neurochirurgien et impose leur collaboration dans toutes ses étapes diagnostiques et thérapeutiques. NOTRE OBSERVATION Monsieur M.A âgé de 21 ans, célibataire, jeune recru militaire , sans aucun antécédent pathologique particulier, admis en consultation du service ORL de l’Hôpital Militaire Avicenne de Marrakech au Maroc, pour une diplopie gauche isolée, évoluant pendant 3 mois, sans céphalées ni fièvre ni altération de l’état général, l’examen ORL clinique a montré une atteinte de la sixième paire crânienne gauche, les autres paires crâniennes étaient sans particularités, l’otoscopie et l’audiométrie tonale liminaire étaient normales. L’examen ophtalmologique a confirmé la diplopie gauche sans exophtalmie ni baisse de l’acuité visuelle. L’examen neurologique a montré une atteinte isolée du nerf moteur oculaire externe gauche sans autre déficit sensitivomoteur. Un syndrome de la loge caverneuse est évoqué, ce qui a justifié la demande d’un scanner (TDM) et une résonance magnétique (IRM) crâniocérébrales. La TDM a montré la présence d’un processus tumoral expansif développé au niveau de la partie externe gauche du tronc cérébral en contraste spontané avec un faible rehaussement après injection de produit de contraste (Figure n° 1). L’IRM a montré un processus kystique extra axial intéressant la loge caverneuse gauche et s’étendant vers la fosse cérébrale postérieure (Figure N°2 et 3). Les diagnostics évoqués sont le schwannome kystique du V, le lymphangiome kystique ou un cholestéatome. Une angio-IRM a complété l’imagerie clinique n’ayant pas montré d’anévrisme, d’anomalie vasculaires ou d’hyper vascularisation tumorale. Devant cette incertitude diagnostique, la chirurgie est décidée dans un but diagnostic et thérapeutique. Le patient et ses parents sont avertis des buts et des conséquences potentiels de la chirurgie. Apres avoir eu leur consentement, le patient est vu en consultation d’anesthésie. La voie d’abord sous temporale a été préférée que la voie trans-pétreuse pour préserver la fonction auditive jusqu’à là normale. La tumeur était avasculaire, kystique et contenait un liquide brun clair. Après évacuation du contenu du kyste, le reste de la tumeur est réséqué par morcellement en respectant les structures nerveuses et vasculaires adjacentes. La résection chirurgicale a été macroscopiquement complète. L’examen histologique de la pièce chirurgicale a confirmé le diagnostic de schwannome kystique du trijumeau en montrant la présence de cellules de Schwann allongées dont le cytoplasme est peu abondant contenant des noyaux en forme de bâtonnets donnant un aspect fibrillaire. Cet aspect histologique est compatible avec un type A d’ANTONI (Figure N°4). Les suites opératoires immédiates sont simples mais le patient gardait toujours une diplopie gauche moins évidente qu’avant la chirurgie et une hypo esthésie fruste de l’hémiface gauche. DISCUSSION Le schannome du trijumeau est une tumeur bénigne développée à partir des cellules de Schwann de n’importe quel segment du nerf ou ses branches de division. Sur le plan épidémiologique, les schwannomes du trijumeau sont rares et représentent 0,07% à 3,6% de toute les tumeurs intracrâniennes [8,4] et 0,8 à 8% des schwannomes intracrâniens [2,5]. L’âge moyen de révélation est aux alentours de 40 ans [2, 12] avec des âges extrêmes de 07 ans à 63 ans. Notre patient était âgé de 21. La prédominance féminine est notée par presque tous les auteurs. Le tableau clinique des schwannomes développés à partir du ganglion de Gasser dans le cavum de Meckel ou de la partie proximale des branches de division est expliqué par une extension vers le haut et latéralement dans la fosse temporale, mais aussi en dedans vers le sinus caverneux (cas de notre observation) dont le contenue vasculo nerveux peut être comprimé ou même envahi. Lorsque la tumeur est très évoluée, l’extension peut se faire vers l’orbite à travers la fente sphénoïdale ou vers la fosse infra temporale à travers le foramen ovale ou le trou grand rond. Une érosion de l’apex pétreuse et de la paroi supérieure du canal carotidien peut être notée. La symptomatologie clinique peut se résumer en : atteinte trigéminale, longtemps isolée à type de paresthésie, hypoesthésie, diminution du réflexe cornéen et l’atteinte motrice rarement notée. L’atteinte oculomotrice est dominée par une diplopie par atteinte du moteur oculaire externe (VI) (cas de notre patient), l’atteinte du V et VI constitue le syndrome de Gradenigo. Le moteur oculaire commun (III) et le pathétique (IV) sont rarement atteints [8]. Les signes tardifs sont : l’exophtalmie, la baisse de l’acuité visuelle par atteinte du nerf optique, la paralysie faciale et l’hypoacousie par atteinte directe du nerf facial (VII) ou nerf acoustico-vestibulaire (VIII) soit directement soit après érosion du pocher. L’atteinte des nerfs mixte par extension au tronc cérébral et les signes de compression cérébrale ou cérébelleuse. Le diagnostic positif des schwannomes du trijumeau est difficile à poser sur la clinique seule. L’imagerie clinique faite da la TDM, l’IRM et l’angio IRM permet de déterminer, la localisation de la tumeur ses limites anatomiques, ses rapports avec les structures vasculo nerveuses, son degré de vascularisation. Cette imagerie permet aussi d’évoquer les diagnostics différentiels les plus probables et conditionne le choix de la voie d’abord chirurgicale [11]. Plusieurs classifications scanographique des schwannomes du trijumeau ont été établies dont la plus récente est celle de YOCHIDA en 1999 [12] qui classe les schwannomes du V en : Le diagnostic de certitude est posé par l’étude anatomopathologique. L’aspect macroscopique du schwannome du V montre une tumeur excentrée par rapport au trajet du nerfs, c’est une tumeur bien circonscrite par une fine capsule lisse, sa forme est sphérique ou ovoïde, sa consistance est ferme avec parfois des remaniements kystiques ou nécrotico hémorragique [7]. L’aspect microscopique au microscopie optique est classé en deux types : le type A d’ANTONI où le tissu est fibrillaire dense constitué de cellules bipolaires étoilées est allongées possédant un cytoplasme peu abondant et un noyau en forme de bâtonnet. CONCLUSION Le schwannome du trijumeau est une tumeur bénigne, mais dangereuse par sa topographie et ses rapports avec les éléments vasculaires et nerveux. La prise en charge chirurgicale ou par radiothérapie et source de morbidités et de séquelles permanentes. Les récidives ne sont pas rares d’où l’interet d’une surveillance, clinique et radiologique, prolongée. Les progrès de l’imagerie clinique permettent le diagnostic précoce et une aisance dans la surveillance post thérapeutique. 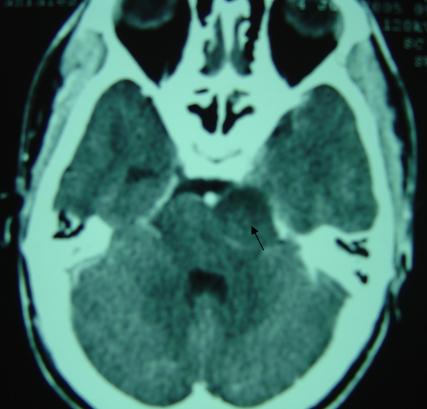 Figure N°1 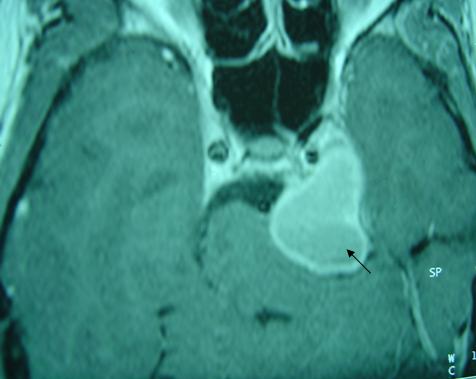 Figure N° 2 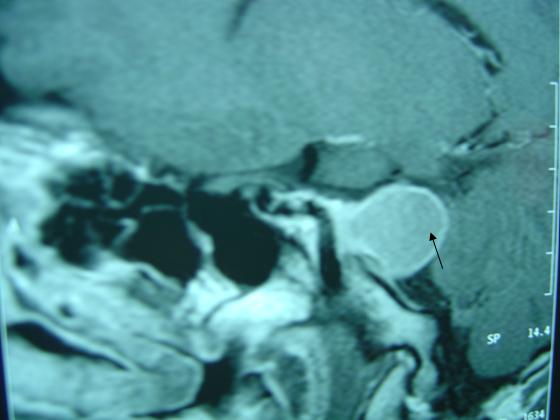 Figure N°3 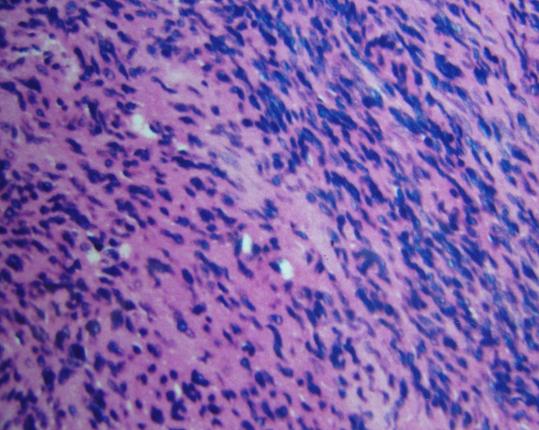 Figure N°4 REFERENCES
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647