ORIGINAL PAPERS / ARTICLES ORIGINAUX
LES TUMEURS ORBITAIRES EN NEUROCHIRURGIE : PROFIL EPIDEMIOLOGIQUE ET THERAPEUTIQUE A ABIDJAN ENTRE 1991 ET 2012
ORBITAL TUMORS IN NEUROSURGERY: EPIDEMIOLOGIC AND THERAPEUTIC PROFILE AT ABIDJAN BETWEEN 1991 AND 2012
- Service de neurochirurgie du CHU d’Abidjan Yopougon
RESUME
Introduction
En Afrique Sub-Saharienne, les tumeurs orbitaires constituent un réel challenge notamment pour le praticien de par le diagnostic tardif, les manifestations cliniques polymorphes et la population infantile concernée. Ce sont des processus expansifs, bénins ou malins, développés au sein et/ou aux alentours du cadre orbitaire. Leur prise en charge a connu un essor remarquable du fait des progrès récents d’imagerie. L’exiguïté du siège lésionnel, l’expansion intracrânienne éventuelle et surtout la compromission visuelle précoce rendent difficile la chirurgie, parfois seule arme au diagnostic positif.
Objectifs
Etablir le profil épidémiologique des tumeurs orbitaires en Neurochirurgie à Abidjan et en identifier les modes de traitement neurochirurgical disponibles.
Patients & Méthode
Il s’est agi d’une étude rétrospective et analytique. Cinquante-deux (52) patients hospitalisés en Neurochirurgie-Abidjan ont été colligés entre Janvier 1991 et Décembre 2012 (22 ans), opérés ou non pour masse orbitaire documentée (diagnostic radiologique et histologique).
Résultats
Les néoplasies orbitaires ont surtout concerné l’enfant (44,23%). Le sex-ratio était de 1,47. L’exophtalmie était prépondérante (92,3%). Le siège intra-conique orbitaire a été plus retrouvé par TDM ou IRM (53,84%). Quarante-neuf patients ont chirurgicalement été pris en charge dont 16 par abord supérieur (30,77%) et 24 par abord latéral préférentiel (46,15%). Par ce dernier, l’exérèse a été partielle (9,61%) ou complète (28,84%). Ont été colligés 4 rhabdomyosarcomes embryonnaires, 2 rétinoblastomes, 3 lymphomes non-hodgkiniens, 2 gliomes et 1 kyste du nerf optique, tous pédiatriques.
Conclusion
L’abord latéral neurochirurgical des lésions orbitaires permet un contrôle endocrânien rigoureux et surtout la décompression neurovisuelle. Toutefois, chirurgie d’exérèse ou biopsie, la précocité de prise en charge et surtout la nature histologique lésionnelle demeurent obsessionnelles pour le chirurgien.
Mots – Clés : Côte d’Ivoire – Exophtalmie – Neurochirurgie – Tumeurs Orbitaires
ABSTRACT
Introduction
Orbital tumors are of a real challenge in sub-Saharan area especially for the practitioner due to the diagnosis delay, several clinical presentations and the child most often affected. They represent expansive processes, benign or malign, developed within and/or near the orbital frame. Their care has known a real rise because of recent progress of imaging. The narrowness of the lesion site, the possible intracranial expansion and especially the premature visual compromise make difficult the surgery, sometimes the only weapon for positive diagnosis.
Aim
To establish the epidemiological profile of orbital tumors in the Neurosurgery department of Abidjan and to identify their available neurosurgical therapeutic modes.
Methodology
We proceed of a retrospective and analytic report which has brought together, from January 1991 till December 2012 (22 years), the data of fifty-two patients operated or not in Neurosurgery for a documented orbital mass (with radiological and histological diagnosis).
Results
The orbital neoplasm mostly concerned children (44.23%) with a ratio of 1.47. The proptosis (exophtalmos) was dominating (92.3%) and the orbital intraconical location mostly found by CT-Scan or MRI (53.84%). Forty-nine patients were surgically cared of whom 16 by a superior approach (30.77%) and 24 by a lateral one preferentially (46.15%). For this last, the remove was complete in 28.84% and partial in 9.61%. We found 4 embryonic rhabdomyosarcomas, 2 retinoblastomas, 3 non-Hodgkin’s lymphomas, 2 optic nerve gliomas and 1 optic nerve cyst, all paediatric.
Conclusion
The neurosurgical lateral approach of orbital lesions allows a good intracranial control and of course a visual decompression. However, as an all-remove surgery or as a biopsy one, the early care and surely the histological diagnosis remain obsessional for the surgeon
Keywords: Côte d’Ivoire – Exophtalmia – Exophtalmos- Tumors- Orbital Tumors
INTRODUCTION
Les tumeurs orbitaires sont des processus expansifs, bénins ou malins, développés au sein et/ou aux alentours du cadre orbitaire (5). Elles sont diverses et variées, potentiellement agressives, tant au plan visuel que cérébral. D’où l’intérêt neurochirurgical dans la prise en charge de ces affections.
Elles représentent un problème de prise en charge notamment chez les enfants d’âge scolaire qu’elles intéressent ; avec un pronostic visuel parfois rapidement compromis. Ainsi, la précocité diagnostique et thérapeutique reste habituellement de mise pour cette particularité clinique.
La fréquence des tumeurs orbitaires varie selon qu’il s’agisse de séries ophtalmologiques ou neurochirurgicales (5). Pour les premières, les masses inflammatoires infectieuses ou parasitaires (20%) sont au premier rang, tandis qu’en neurochirurgie les néoplasies orbitaires issues du système nerveux et des méninges sont majoritaires (30-50%) (6). En effet, il existe plus de 70 diagnostics anatomopathologiques pour près de 13 types tumoraux orbitaires neurochirurgicaux ou ophtalmologiques (5). Les contingences diagnostiques en Afrique (coût onéreux, tradithérapie, etc…) disproportionnent, en outre cette variabilité ; la consultation tardive en constituant le facteur limitant essentiel.
Bien que les tumeurs orbitaires soient relativement rares (3,5-4%) (4), elles peuvent être associées à une morbidité significative et à un risque de mortalité. D’où l’importance de bien appréhender les paramètres nosologiques utiles à une prise en charge précoce. Ces lésions de par leurs topographies justifient parfois pour leur exérèse, des sacrifices vasculo-neuro-oculaires importants.
La récurrence des tumeurs orbitaires, l’absence de données de la série neurochirurgicale dans notre contexte et la pratique devenue régulière des voies d’abord orbitaires ont inspiré l’étude clinique suivante.
OBJECTIFS
- Etablir le profil épidémiologique des tumeurs orbitaires au service de Neurochirurgie d’Abidjan
- Identifier les modes de traitement neurochirurgical disponibles.
MATERIELS & METHODE
Pour notre étude, tous les dossiers de tumeurs orbitaires intra-/extraconiques avec empreinte oculo-optique ont été recensés. Les masses orbitaires documentées (clinique, paraclinique, traitement, anatomopathologie, évolution) ont fait l’objet de notre analyse rétrospective entre Janvier 1991 (période de début du service) et Décembre 2012, soit 22 ans. Les données ont été collectées et discutées selon la littérature. Au total, 52 patients ont été colligés.
RESULTATS
La moyenne annuelle de survenue a été de 2,36 durant la période d’étude, avec un pic d’hospitalisation les 2 dernières années (Figure 1). Cette affection a concerné plus d’hommes (31) que de femmes (21) pour un ratio à 1,47. Plus d’un quart des patients était des élèves et les tranches d’âges jeunes ont été les plus touchées, entre 6 et 45 ans. La moyenne d’âge était de 25,18 ans.
L’exophtalmie a été le signe prépondérant (92,3%), surtout unilatérale (43/52) et non-axile (57,7%) ; mais en général associée à une baisse d’acuité visuelle : amblyopie modérée à cécité. (Figure 2). Neuf et demi pour cent des patients possédaient des antécédents oculo-orbitaires et 13,46% avaient préalablement initié des traitements traditionnels. Le délai d’admission était tardif pour la plupart des patients (≥ 6 mois : 67,3%).
L’IRM crânio-encéphalique n’a été employée que dans 10% durant l’étude ; le diagnostic radiologique ayant été fait par TDM crânio-encéphalique dans tous les cas, parfois initié par échographie orbitaire (4%). Les néoplasies étaient intra-orbitaires strictes ou étendues (28 cas) ou consistaient en une extension orbitaire de lésions endo/exocrâniennes (24 cas).
Quarante-neuf patients ont été opérés. Il s’est agi d’un abord latéral (24), mais aussi supérieur (16), parfois combiné (5). Le premier était plus en faveur d’une exérèse complète (~30%) (Figure 3). Une variété de lésions anatomopathologiques a été identifiée (Tableau 1). Douze patients ont réalisé une chimiothérapie adjuvante dont 5 pour sarcomes, 2 pour blastomes, 3 pour lymphomes non-hodgkiniens et 2 pour métastases d’adénocarcinomes. Un seul patient a effectué une radiothérapie pour méningiome sphéno-orbitaire multi-récidivant. L’évolution a été favorable dans 60% des cas avec un recul satisfaisant à 6 mois (11,5%). Nous avons dénombré 5 décès (9,6%) (Figure 4). Le séjour hospitalier a été d’au plus 15 jours pour la plupart des patients (53,85 %) durant la période d’étude.
DISCUSSION
I. Données Épidémiologiques
La prévalence a été évaluée à 0,54% pour 9612 patients durant la période d’étude. KAYA G et col. à Brazzaville – Congo retrouvaient 0,28% en 13 ans ; contre 0,36% en 6 ans estimée par BELLA LA et col. à l’hôpital gynéco-obstétrique et pédiatrique de Yaoundé – Cameroun (1,11). Leur relative rare prévalence durant la période d’étude, tient au fait que l’orientation initiale des patients en neurochirurgie n’est pas systématique en pratique clinique quotidienne. La plupart des patients proviennent d’une consultation ophtalmologique.
Les tumeurs orbitaires engagent lourdement le pronostic visuel. Elles peuvent créer un handicap intellectuel et social majeur notamment pour des enfants scolarisables. En 2000, l’OMS annonçait 1,4 millions d’enfants aveugles dans le monde avec 17% de cause orbito-oculaire (13). Les lésions rencontrées dans notre cohorte d’étude ont concerné 23 enfants (44,23%) ; presque tous d’âge scolaire (âge ≥ 2 ans = 21/23). A Abidjan, KOMAN E et al. ont trouvé en 7 ans 64% de tumeurs malignes oculo-orbitaires pédiatriques (14). KOKI G à l’Institut d’Ophtalmologie Tropicale d’Afrique (IOTA) estimait à 31,6% les pathologies tumorales oculo-orbitaires pédiatriques en 1 an au Mali (13).
Les adultes jeunes (16 – 45 ans) (34,7%) ont été moins intéressés que les enfants. Selon le rapport 2010 de la société de neurochirurgie de langue française (SNCLF), corroborant la littérature, la pathologie tumorale orbitaire concerne surtout les adultes féminins d’âge moyen entre 50 et 60 ans (5). Nous avons enregistré une relative prédominance masculine (sex-ratio = 1,47) autant que l’ont constatée plusieurs études (Congo-Brazzaville, Cameroun, Nigéria, Mali, Maroc, Togo, Ouganda) (1,11,20). Par contre, d’autres travaux ont été en faveur de cette prépondérance féminine (Côte d’Ivoire, Maroc, France, USA) (2,11,14,23).
Près des 2/3 des patients ont consulté entre 3 et 6 mois (30,77%) et près de la moitié (46,15%) après 6 mois. Ceci pourrait présumer de la précarité du niveau socio-économique des patients. Par ailleurs pour bon nombre de patients, des habitudes traditionnelles inappropriées et longues, l’automédication ou des thérapies religieuses (13% dans notre série) avant de consulter, semblent jouer un rôle prépondérant au diagnostic tardif. MOUSSALA M et col dans leur étude au Cameroun notifiaient l’influence néfaste et constante des guérisseurs traditionnels à une consultation tardive de masse orbito-oculaire. Ceux-ci justifiant un sort jeté ou utilisant abusivement des mixtures, scarifications ou incantations (20). KOMAN E retrouvait 68% de patients ayant consulté après 3 mois avec 40% de tradithérapie (14).
II. Données Cliniques
L’exophtalmie a été la circonstance de découverte la plus commune à tous les cas (92,3%), corroborant la littérature (2). Bien qu’il s’agisse d’une valeur relativement faible pour évoquer un problème de santé publique, elle suscite un intérêt certain tant est qu’il soit admis que : « derrière une exophtalmie se cache une tumeur jusqu’à preuve du contraire » (13). Ses caractéristiques cliniques présument au mieux de la lésion subjacente voire du type tumoral éventuel. C’est un paramètre précis d’évaluation chirurgicale. La régression de l’exophtalmie s’est remarquée pour près de 60% des cas de l’étude.
La lésion peut évoluer initialement selon un mode inflammatoire incitant à consulter (3,7,8), 38,46% dans notre étude. L’étude ophtalmologique abidjanaise de 2009 sur les cancers orbito-oculaires retrouvait 68% (14). On définit ainsi les Orbitopathies Inflammatoires Idiopathiques (IOI : Idiopathic Orbitopathy Inflammatory), anciennement appelées « Pseudotumeurs Inflammatoires » : ce sont des processus expansifs intra-orbitaires primitifs de nature inflammatoire, souvent mal limités se présentant comme une exophtalmie d’allure tumorale. Elles représentent 6,6 % de la pathologie orbitaire tumorale dans la population pédiatrique, sans distinction de sexe ou race (3,7,8). Au cours du rhabdomyosarcome, fréquent chez l’enfant, l’exophtalmie s’accompagne très souvent de signes inflammatoires palpébraux (3).
Dix pour cent des patients avaient une histoire clinique en rapport avec la région orbito-oculaire dont 1 pour rétinoblastome. La notion de traumatisme crânien a été retrouvée chez 3 patients. L’événement traumatique peut-il revêtir un caractère d’inducteur ou d’accélérateur du phénomène tumoral ? Une évaluation clinique soigneuse et globale du patient reste déterminante au diagnostic (10).
Au plan visuel, l’amblyopie sévère voire la cécité monoculaire était régulière dans notre série (17/52 cas) du fait d’un retard de consultation ou d’une évolution et une extension tumorale importantes. L’atteinte associée des autres nerfs oculomoteurs était rare (4 cas). Le déficit moteur des membres était objectif pour 3 patients en rapport avec une extension lésionnelle cérébrale frontale (2 cas) et une lésion bifocale orbitaire et rachidienne (1 cas).
III. Données anatomopathologiques
La variété lésionnelle des tumeurs orbitaires se transcrit entre autre par plusieurs classifications anatomopathologiques parfois superposables (Shield 2004 ; Garity-Handerson 2007 ; Adenis-Morax 2008 ; Rapport SCNLF 2010) (4). Une classification topographique nous semble plus adaptée à toute approche chirurgicale. Elle distingue 3 types se basant sur les rapports entre la lésion et le cône musculaire : tumeur intraconique – tumeur extraconique – tumeur intracanaliculaire (4).
Il existe une prédominance du lymphome de Burkitt et du Rétinoblastome pour l’Enfant Africain (1,11,20). Dans notre étude, 3 affections ont constitué une exclusivité pédiatrique : 6 – 13 ans pour le rhabdomyosarcome, 7 – 11 ans pour le lymphome et 4 – 14 ans pour le rétinoblastome. Le rhabdomyosarcome orbitaire est la tumeur primitive maligne la plus fréquente de l’enfant (≈ 10%). En général, il s’agit du type embryonnaire avant 10 ans et du type alvéolaire, de moins bon pronostic, après 10 ans (19). Tous les cas colligés de notre série étaient du type embryonnaire, même après l’âge de 10 ans (4 cas – 7,7%). Au Pays-Bas, KOOPMAN JH et col. trouvaient des résultats semblables : 12% de rhabdomyosarcome dans une étude de 367 tumeurs orbitaires malignes primaires entre 1986 et 2006 pour une incidence d’âge moyen de 10,9 ans (15).
Par ailleurs, il s’est agi de 23 tumeurs primitives et de 23 tumeurs propagées secondaires. Dix-sept cancers ont été colligés dont 10 pédiatriques (19,23%). Plusieurs néoplasies orbitaires infantiles sont bénignes et sont le résultat d’anomalies de développement : encéphaloméningocèle, kyste dermoïde / epidermoïde orbitaire, kyste du nerf optique (2 cas dans notre série). MEDJOUBI M, ARNE JL et al. en France remarquaient, de leur étude sur les tumeurs orbitaires pédiatriques que, 80% étaient bénignes dominées par le kyste dermoïde contre 20% de lésions malignes primitives (rétinoblastome et rhabdomyosarcome) et métastatiques (18).
L’immunohistochimie reste d’utilité certaine au diagnostic positif car l’examen anatomopathologique seul en est peu exhaustif et limité. Elle a été réalisée pour près de la moitié des patients (48,07%).
IV. Données thérapeutiques
La chirurgie des tumeurs orbitaires par voie neurochirurgicale est recommandée pour des lésions à cheval entre l’orbite et l’endocrâne, en position médiale par rapport au nerf optique ou développées dans l’apex orbitaire (20,21). La voie neurochirurgicale classique décrite par Walter Dandy est l’abord supérieur sub-frontal intradural avec/sans dépose de l’arcade sourcilière (6). Elle a été employée dans 19,23% des cas dans notre série. Ses indications subsistent autant que les complications fréquentes y afférentes : sa longue durée, la traction peropératoire quasi constante du pôle frontal, une fistule cérébrospinale éventuelle, l’épilepsie, etc…
Outre cette voie, la voie latérale stricte ou modifiée est aussi usitée, avec pour intérêt premier la régression de l’exophtalmie par orbitotomie latérale (23). Utilisée pour la première fois pour résoudre une exophtalmie bilatérale basedowienne, par réduction de la graisse orbitaire, cette technique s’est étendue à d’autres indications et notamment des lésions latéro-orbitaires, telles que l’adénome pléomorphique de la glande lacrymale (22,23). Son emploi pour la quasi moitié des patients colligés de l’étude (46,15%), témoigne de son utilité et sa récurrence dans notre pratique. Avec pour point focal le fraisage de la paroi latérale de l’orbite (12/24 cas dans l’étude), elle assure d’emblée une régression de la protrusion oculaire. Par ailleurs par fraisage du ptérion, cet abord expose au mieux les pôles cérébraux frontal et temporal permettant leur contrôle et l’exérèse d’éventuelles extensions lésionnelles vers la fosse cérébrale moyenne. Parfois, la grande aile du sphénoïde peut être aussi fraisée permettant d’atteindre le sinus caverneux homolatéral (1 cas). De plus, le microscope opératoire a révolutionné cette chirurgie, permettant une dissection microchirurgicale plus élaborée de la région orbitaire (6).
La voie latérale orbitaire ne souffre d’aucun préjudice esthétique et reste de faible morbidité d’exécution par rapport aux autres abords ; qu’il s’agisse d’une lésion intraconique supposée non extirpable – du moins à 50%, ou d’une lésion agressive à extension endo- ou exocrânienne vers la fosse infratemporale. L’exérèse totale est possible par cette voie (28,84% des cas) de par l’accès large qu’elle autorise. Des 57 tumeurs orbitaires d’une série maxillo-faciale lyonnaise, 43 ont été abordées par voie latérale pour 40 cas d’exérèse totale (9).
La chimiothérapie et la radiothérapie sont les thérapies adjuvantes courantes ; la première beaucoup plus que la seconde, de par les conséquences radiques potentielles (radionécrose, névrite radique) (16,19). L’emploi diffère selon le résultat anatomopathologique et est fonction de l’âge du patient, du pronostic visuel, des taille – localisation et extension tumorales. Le lymphome de Burkitt endémique en Afrique présente un caractère de chimiosensibilité quelque soit l’âge (12). Cette chimiosensibilité pourrait probablement pondérer certaines indications opératoires notamment en cas d’antécédent connu ; la difficulté est le délai du diagnostic positif. Une décompression visuelle chirurgicale est utile à un diagnostic précoce avec un pronostic visuel amélioré, en particulier chez l’enfant. En Tunisie, Lachkhem A et al. relève que 12 patients ont effectué une radiothérapie postopératoire et 9 une chimiothérapie néoadjuvante pour cancers orbitaires. Le faible effectif de radiothérapie effectuée est dû à l’absence de plateau technique surplace (16).
V. Données évolutives
Le niveau premier d’appréciation reste la régression de l’exophtalmie. L’amélioration visuelle a été remarquée pour des processus bénins inflammatoires ou malformatifs, totalement extraits chirurgicalement et pour lesquels l’acuité visuelle initiale était supérieure à la perception lumineuse. Dans ce cadre, 38.46% de nos patients ont été répertoriés.
Les complications inhérentes à la neurochirurgie des tumeurs orbitaires existent et peuvent être polymorphes pouvant aller jusqu’à la souffrance cérébrale postopératoire (1 cas de ramollissement hémorragique frontal droit dans notre série). En tout état de cause, la morbidité postopératoire dépend certes de l’Indice de Karnofsky préopératoire, mais surtout du type d’abord chirurgical. La voie latérale neurochirurgicale, selon ses indications précises, parait moins délétère pour le parenchyme cérébral.
Par ailleurs, les 5 cas de décès dont 2 enfants (9,61%) représentent ceux survenus durant le séjour hospitalier. Il s’est agi de 4 cancers (1 hémangiopéricytome sphéno-orbitaire, 1 rétinoblastome, 1 rhabdomyosarcome embryonnaire, 1 méningiome du toit orbitaire) et 1 tumeur bénigne (infiltration granulomateuse non spécifique du sinus caverneux). Cette mortalité est presque toujours liée au degré de malignité lésionnelle et au stade avancé de la maladie au moment du diagnostic ; autant que l’ont remarqué Hernandez et col. au Mali (13).
CONCLUSION
Autant les éléments tissulaires de la loge orbitaire sont nombreux et variés, autant les tumeurs qui en dérivent sont diverses et conjuguent le même sort : une atteinte visuelle et/ou cérébroméningée grave, rapidement invalidante voire mortelle. En dépit de ce fait alarmant, le retard de consultation constitue un contraste social. Ce handicap visuel souvent observé chez une population jeune suscite chaque jour l’intérêt du praticien en général et celui du chirurgien en particulier.
Au fil des années, l’intérêt neurochirurgical s’est porté sur la voie latérale, selon ses variantes et les différents attributs ; notamment la régression de l’exophtalmie, atout majeur ; mais aussi l’exérèse tumorale optimale pour un diagnostic histologique plus fiable. Toutefois, son abord requiert une connaissance parfaite et rigoureuse de l’anatomie topographique et chirurgicale, aux fins de minimiser au mieux la morbidité péri-opératoire.
Le but final dans les néoplasies orbitaires est de parvenir au diagnostic positif précoce pour un traitement adapté. L’essor des techniques immunohistochimiques et des thérapies complémentaires y contribue au mieux. La prise en charge pluridisciplinaire autant qu’un plateau technique efficient en sont les gages. Par ailleurs, une sensibilisation accrue voire des campagnes de dépistage précoce pourrait aider à pallier le retard diagnostique qui environne cette affection.
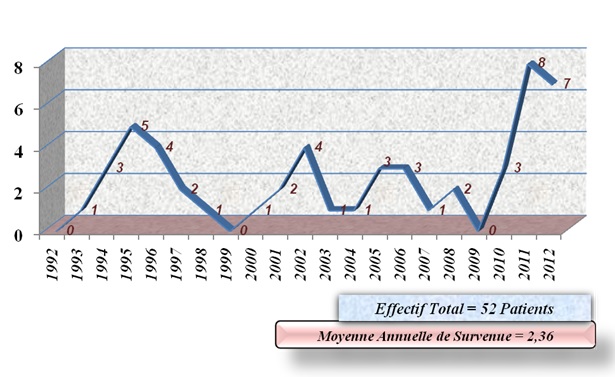
Figure 1
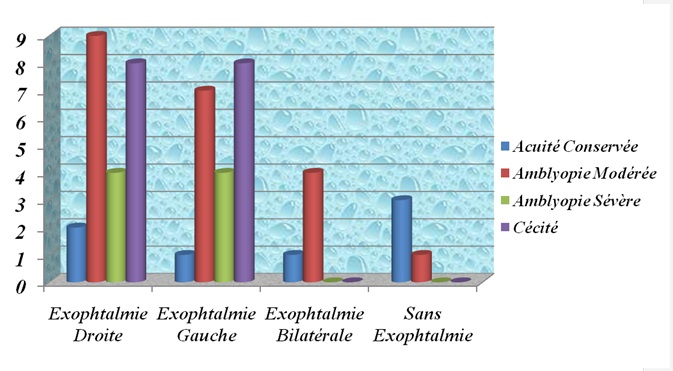
Figure 2
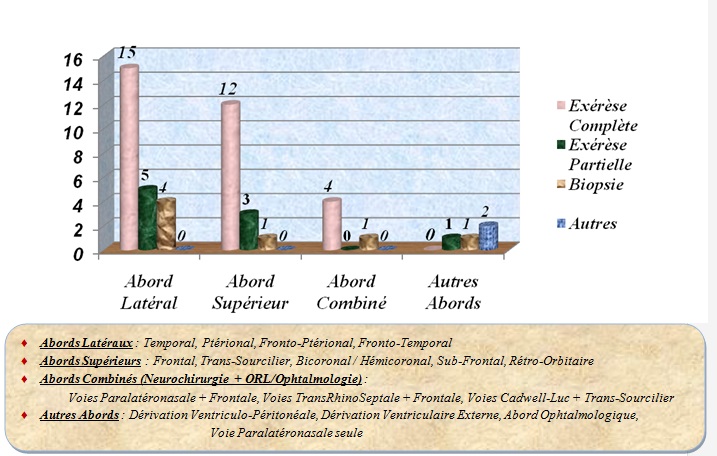
Figure 3
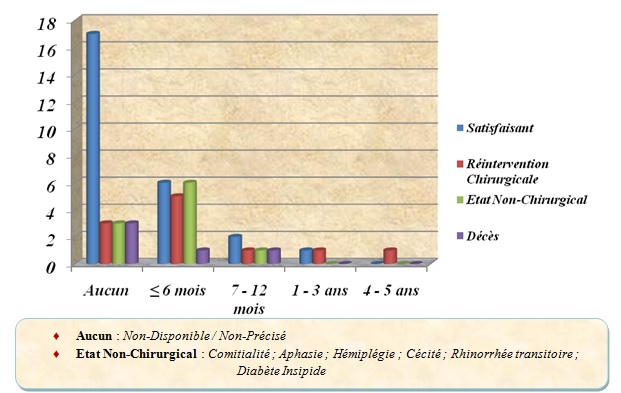
Figure 4
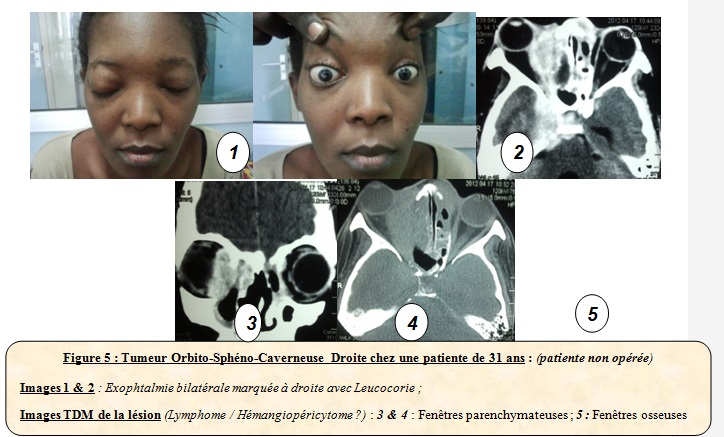
Figures 5
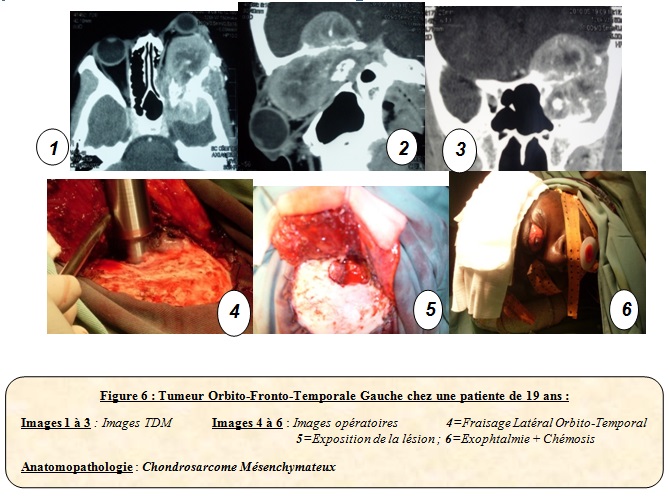
Figures 6
Tableau 1 : Répartition des patients selon le diagnostic anatomopathologique
| Diagnostic Anatomopathologique |
|
Effectif |
Effectif (Total) |
Pourcentage (%) |
| Sarcomes |
|
|
|
|
| |
Rhabdomyosarcome Embryonnaire |
4 |
|
|
| |
Chondrosarcome Mésenchymateux |
1 |
|
|
| |
Sarcome d’Ewing |
1 |
|
|
| |
Sarcome de Kaposi |
1 |
|
|
| |
|
|
7 |
13,46 |
| Carcinomes |
|
|
|
|
| |
Carcinome Vésiculaire |
|
|
|
| |
Glande Thyroïde |
1 |
|
|
| |
Métastases d’Adénocarcinomes |
2 |
|
|
| |
|
|
3 |
5,77 |
| Blastomes |
|
|
|
|
| |
Rétinoblastomes |
2 |
|
|
| |
Neuroblastome (Sympathoblastome) |
1 |
|
|
| |
|
|
3 |
5,77 |
| Lymphomes Non-Hodgkinien de Burkitt |
|
|
3 |
5,77 |
| Tumeurs du Nerf Optique |
|
|
|
|
| |
Gliome du Nerf Optique |
2 |
|
|
| |
Kyste de Gaine du Nerf Optique |
1 |
|
|
| |
|
|
3 |
5,77 |
| Méningiomes |
|
|
|
|
| |
Méningiome Toit Orbite |
1 |
|
|
| |
Méningiome Méningothélial |
|
|
|
| |
Sphéno-Orbitaire |
1 |
|
|
| |
|
|
2 |
3,84 |
| Tumeurs du Sinus Caverneux |
|
|
|
|
| Adénome Hypophysaire (Acromégalie) |
|
1 |
2 |
3,84 |
| Tumeurs Vasculaires |
|
|
|
|
| |
Angiomes |
2 |
|
|
| |
Résille Vasculaire |
1 |
|
|
| |
Hémangiopéricytome Sphéno-Orbitaire |
1 |
|
|
| |
|
|
4 |
7,7 |
| Dysplasie Fibreuse |
|
|
1 |
1,92 |
| Hyperparathyroïdie (Tumeur Brune) |
|
|
1 |
1,92 |
| Encéphalocèle |
|
|
1 |
1,92 |
| Mucocèles |
|
|
|
|
| |
Non Suppurées |
4 |
|
|
| |
Suppurées* |
7 |
|
|
| |
|
|
11 |
21,15 |
| Orbitopathies Inflammatoires Idiopathiques (Pseudotumeurs Inflammatoires) |
|
|
|
|
| |
Pseudotumeur inflammatoire |
1 |
|
|
| |
Granulome histiocytaire (Maladie de Destombes-Rosaï-Dorfman) |
1 |
|
|
| |
Rhinosclérome (Klebsiella rhinoscleromatis) |
1 |
|
|
| |
Dacryo-Adénite non-spécifique |
1 |
|
|
| |
Tuberculose Caséo-Folliculaire |
1 |
|
|
| |
|
|
5 |
9,61 |
| Non – Précisés / Non – Parvenus |
|
|
6 |
11,53 |
(*) : Germes identifiés : Pseudomonas aeruginosa (2) ; Staphyloccocus aureus (1) ; Providencia rettgeri (1) ; Non-Précisé (3)
REFERENCES
- BELLA LA, EVINA TA, EBALLE OA. Les tumeurs oculaires primitives de l’enfant : aspects épidémiologiques et histopathologiques à l’hôpital gynéco-obstétrique et pédiatrique de Yaoundé. Sante. 2010 Jul-Sept;20(3):139-41.
- BOUSQUET O, EL OUAHABI A, LE RESTE P-J, SACKO O. Rapport 2010 : Les Tumeurs de l’Orbite. Activité neurochirurgicale. Neurochirurgie. 2010 Apr-Jun;56(2-3):213-6.
- BOIVIN L, ADENIS JP. Infections orbitaires de l’enfant : clinique, imagerie et traitement. J Fr Ophtalmol. 2009 May;32(5):368-73.
- CHARFI A, KEDOUS S, KHALIFA Z, ENNAILI M et al. Tumeurs primitives de l’orbite. Traitement chirurgical. J Tun ORL. 2011 Jun-Dec;26:12-7.
- CIVIT T. Rapport 2010 : Les tumeurs de l’orbite : Introduction. Neurochirurgie. 2010 Apr-Jun;56(2-3):75-76.
- COPHIGNON J, MOURIER KL. Tumeurs et Masses Orbitaires. Livre Neurochirurgie France : Campus Neurochirurgie; 2008 Décembre. p. 1-11.
- ESPINOZA GM. Orbital Inflammatory Pseudotumors: Etiology, Differential Diagnosis and Management. Curr Rheumatol Rep. 2010 Dec;12(6):443-7.
- GODDE-JOLLY D, DUFIER J-L. Ophtalmologie Pédiatrique : Tumeurs Orbitaires chez l’Enfant. 2ème Ed. Paris : Masson; 1992. p. 117,126-8.
- GLEIZAL A, BERA J-C, LAVANDIER B, BEZIAT J-L. Voies d’abord craniofaciales des tumeurs orbitaires et découpe osseuse ultrasonique. J Fr Ophtalmol. 2007;30(9):882-91.
- HARVEY JACKSON. Orbital Tumors. Ann R Coll Surg Engl. 1951 Aug;9(2):123-40.
- KAYA GG, MAKITA BAGAMBOULA C, PEKO J-F, SILOU J-F. Profil des affections orbitaires au Centre Hospitalier et Universitaire de Brazzaville, Congo. Etude rétrospective de 704 cas. J Fr Ophtalmol. 2006 Mar;29(3):281-8.
- KOFFI KG, BOSSON NM, AKA-ADJO MA, DIOP S, N’DHATZ E, AHMEDOU O, SANOGO I, SANGARE A. Résultats du traitement du lymphome de Burkitt africain. Expérience du service d’hématologie clinique du CHU de Yopougon (Abidjan). Med Afr Noire. 1997;44(12):635-9.
- KOKI G, SYLLA F, TRAORE J. L’Exophtalmie de l’Enfant à l’Institut d’Ophtalmologie Tropicale de l’Afrique (IOTA). Med Trop (Mars). 2009 Oct;69(5):467-70.
- KOMAN E, SAFEDE K. Epidémiologie et prise en charge des exophtalmies tumorales malignes au CHU de Cocody. [Thèse de Doctorat d’Etat en Médecine]. Abidjan: Université Félix Houphouët-Boigny Unité de Formation et de Recherche des Sciences Médicales soutenue; 2010 Juin.
- KOOPMAN JH, Van Der HEIDEN-Van Der LOO M, Van DIJK MR, BIJSLMA WR. Incidence of Primary Malignant Orbital Tumours in the Netherlands. Eye (Lond). 2011 Apr;25(4):461-5.
- LACHKHEM A, KHAMASSI K, HAMOUDA RB, GRITLI S. Les cancers de l’orbite. Etude rétrospective à propos de 31 cas. J Tun ORL. 2007 Dec;19:29-32.
- LARSEN WJ, SCHOENWOLF, BLEYL, BRAUER, FRANCIS-WEST DHEM A, MILAIRE. Développement de l’Appareil Pharyngien et de la Face ; des Oreilles et des Yeux. In: Embryologie Humaine. 3ème Ed. Bruxelles: De Boeck; 2011. p. 545-9, 611.
- MEJDOUBI M, ARNE JL, SEVELY A. Tumeurs orbitaires chez l’enfant: revue iconographique en TDM et IRM. J Radiol. 2007 Dec;88(12):1855-64.
- MONTCRIOL AL, BLANCHARD S, MARGARON F, LABALETTE P. Rhabdomyosarcome orbitaire embryonnaire : A propos de 2 cas. J Fr Ophtalmol. 2007 Apr;30(2):2S281.
- MOUSSALA M, MBAKOP A, ONDOA MEKONGO M, NDOUMBE P. Diagnostic tardif des tumeurs oculo-orbitaires et médecine traditionnelle au Cameroun. A propos de 2 cas. Med Afr Noire. 1998 Jan;45(1):22-6.
- STEVEN A, LOWE JS. Anatomie Pathologique Générale et Spéciale. 1ère Ed. France: De Boeck Supérieur; 1997. p. 447.
- TOUSSAINT P, MILLAZZO S, LE GARS D, ROSAT P. L’abord neurochirurgical des tumeurs de l’orbite : Ses variantes, ses indications. Bull Soc Ophtalmol Fr. 1994;94(2):187-90.
- WIRTSCHAFTER JD, CHU AE. Lateral orbitotomy without removal of the lateral orbital rim. Arch Ophthalmol. 1988 Oct;106(10):1463-8.






