
|
|
|
CLINICAL CASE/CAS CLINIQUE
PREMIERES THROMBOLYSES DE L’INFARCTUS CEREBRAL A L’HOPITAL MILITAIRE DE NOUAKCHOTT : A PROPOS DE DEUX CAS
FIRSTS CEREBRAL INFARCTION THROMBOLYSIS AT THE MILITARY HOSPITAL ON NOUAKCHOTT: ABOUT TWO CASES
E-Mail Contact - MAHMADY Mohamed :
mmedelemine@gmail.com
Résumé: La prise en charge de l’accident vasculaire cérébral ischémique (AVCI) par une thrombolyse intraveineuse (TIV) en extrême urgence, est le principal déterminant du pronostic vital et fonctionnel. Elle constitue un véritable enjeu de santé publique. Bien que la TIV soit le traitement de choix des infarctus cérébraux, elle reste exceptionnelle dans notre pays. La thrombolyse intraveineuse réalisée à la phase aigüe des infarctus cérébraux a permis d’améliorer le pronostic des patients. Toutefois, son utilisation reste limitée dans nos pays. Nous rapportons 2 cas de thrombolyses diagnostiqués d’AVCI en phase aiguë aux urgences de l’hôpital militaire de Nouakchott –Mauritanie, durant la période de Juin 2023 à Décembres 2023. Ils ont été admis dans un délai inférieur à 4h30. Le score de NIHSS à l’admission était respectivement 14 et 12. L’indication de thrombolyse a été retenue après une imagerie cérébrale. Patients thrombolysés par l’Altéplase à la dose de 0.9 mg/mg en service de réanimation. L’évolution marquée par une récupération progressive à H1 et H12 en poste thromolyse évaluée par la régression de socre de NIHSS. Retour a domicile à J5. Le score de Rankin modifié (mRS) à 3 mois était respectivement à 1 et 0. La thrombolyse est la modalité thérapeutique des infarctus cérébraux à la phase aigüe par excellence qui permet une meilleure récupération des patients. Elle doit se faire dans un milieu adéquat pour une surveillance étroite. Mots clés : AVC ischémique, thrombolyse, Mauritanie
Abstract: The management of ischemic stroke (SCI) by intravenous thrombolysis (IVT) in extreme urgency is the main determinant of vital and functional prognosis. It constitutes a real public health issue. Although IVT is the treatment of choice for cerebral infarctions, it remains exceptional in our country. Intravenous thrombolysis performed in the acute phase of cerebral infarctions has improved the prognosis of patients. However, its use remains limited in our countries. We report 2 cases of thrombolysis diagnosed with SCI in the acute phase in the emergency room of the military hospital of Nouakchott -Mauritania during the period from June 2023 to December 2023. They were admitted within a period of less than 4h30. The NIHSS score on admission was 14 and 12 respectively. The indication for thrombolysis was retained after brain imaging. Patients thrombolyzed by Altéplase at a dose of 0.9 mg/mg in the intensive care unit. The evolution was marked by a progressive recovery at H1 and H12 in post-thromolysis assessed by the regression of the NIHSS score. Return home on D5. The Rakinscore(mRS) at 3 months was 1 and 0 respectively. Thrombolysis is the therapeutic modality for cerebral infarctions in the acute phase par excellence which allows a better recovery of patients. It must be done in an adequate environment for close monitoring. Keywords: ischemic stroke, thrombolysis, Mauritania IntroductionL’accident vasculaire cérébral ischémique (AVC) est une pathologie aiguë qui constitue, selon l’Organisation Mondiale de la Santé (OMS), la deuxième cause de mortalité dans le monde et la troisième cause de mortalité dans les pays développés [13]. AVC ischémique se défini par l’installation brutale d’un déficit neurologique focalisé secondaire à d’une réduction ou interruption brutale du débit sanguin cérébral [3]. L’imagerie par résonnance magnétique (IRM) cérébrale reste la modalité de choix pour le diagnostic de l’ischémie cérébrale, elle pose le diagnostic dès la première minute et visualise le foyer ischémique quelle que soit sa taille ou sa topographie [1]. Avec le vieillissement de la population, on estime une augmentation de 55% du nombre global d’AVC d’ici 2030 [12]. En Afrique les AVC constituent 30 à 37 % des hospitalisations en neurologie et responsable d’un tiers de décès [2]. Dans notre pays, les AVC occupent une place prédominante dans l’activité hospitalière quotidienne avec 35 % des hospitalisations et une mortalité de 20,3 % [6]. La prise en charge, en extrême urgence, est le principal déterminant du pronostic vital et fonctionnel, ce qui constitue un véritable enjeu de santé publique particulièrement dans les pays en voie de développement [9].La prise en charge des AVC à la phase aiguë demeure une préoccupation en Afrique subsaharienne, remettant au premier plan la notion d’urgence neurovasculaire, n’est que rarement pratiquée en Afrique subsaharienne, hors Afrique du Sud, seules quelques observations isolées ont été publiées [9,10]. Nous rapportons les premiers cas de thrombolyse au cours d’un infarctus cérébral réalisés en secteur public en Mauritanie. Cas cliniques Cas clinique N° 1 : Patiente âgée de 23 ans, droitière, étudiante à l’université. Elle est reçue aux urgences de l’hôpital militaire de Nouakchott à 13h, pour un déficit moteur de l’hémicorps gauche associé à de trouble du langage de survenu brutal, évoluant depuis 1h45 min. elle n’est pas rapportée d’antécédents personnels ou familiaux connus. L’examen neurologique retrouvait une patiente consciente, bien orientée dans le temps et dans l’espace, une hémiplégie gauche totale et proportionnelle, paralysie faciale gauche, sans trouble sensitif avec un score de National Institute Health score Scale (NIHSS) à 14. L’IRM cérébrale montrait un hypersignal en diffusion avec restriction du coefficient apparent de diffusion au niveau du territoire sylvien profond droit, avec une séquence FLAIR strictement normale évoquant une ischémie aiguë dans le territoire de la sylvienne profonde droite (Figure 1). 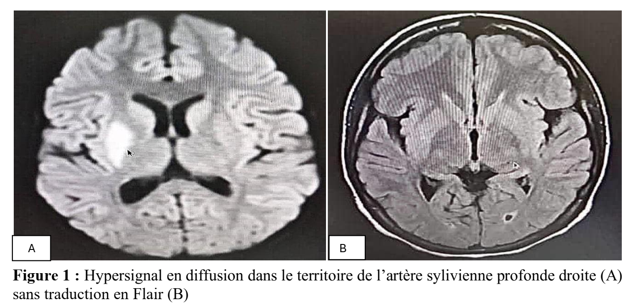 L’indication d’une thrombolyse intraveineuse était posée. La thrombolyse a été réalisée au service de réanimation, car l’hôpital ne dispose pas d’une unité neurovasculaire (UNV). Le protocole de thrombolyse a été effectué avec l’Altéplase à la dose de 0,9 mg/kg administrée en intraveineuse selon les recommandations. L’évolution après 1h de thrombolyse était marquée par une récupération complète du langage, la régression de la paralysie faciale, une récupération partielle du déficit du membre supérieur (3/5) et du membre inférieur (2/5) avec un score NIHSS à H1 de thrombolyse à 6. A la douzième heure (H12) score de NIHSS était passé à 2. Le scanner cérébral à H24 post-thrombolyse était normal (Figure 2). 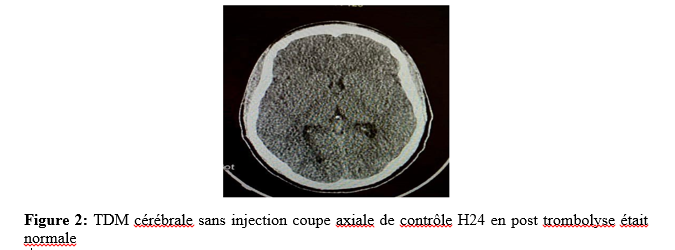 Le bilan étiologique réalisé, à savoir echo-doppler du troc supra-aortque (TSA) et echo-coeur et un Holter ECG de 24h, holter ECG de 72H, bilan lipidique, glucidique, immunologique et de thrombophilies étaient sans anomalie retrouvée. Après 5 jours d’hospitalisation la patiente a rejoint son domicile sous l’acide acetyl salicylique à 100 mg par jour avec une rééducation motrice en ambulatoire. Le score de Rankin modifié (mRS) à 3 mois était à 1 avec reprise des études universitaires. Cas clinique N°2 : Patient âgé de 57 ans droitier, ingénieur, s’est présenté aux urgences à 19h30 pour un déficit moteur de l’hémicorps droit d’installation brutale évoluant depuis 2 heures. Il était connu porteur d’une dyslipidémie et d’un diabète de type 2 non suivi. L’examen clinique retrouvait un patient éveillé, désorienté dans le temps et dans l’espace, apathique, avec une hémiplégie droite à prédominance crurale (cotation musculaire 3/5 au membre supérieur et 0/5 au membre inférieur) soit un score de NIHSS à 12. Le scanner cérébral avec angioscanner cérébral étaient normaux (Figure3). 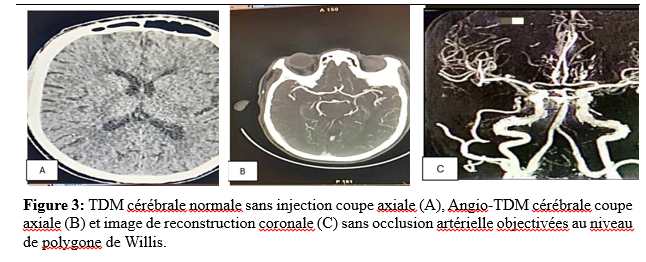 L’indication de thrombolyse a été retenue. La thrombolyse a été réalisée au service de réanimation. Le protocole de thrombolyse a été effectué avec l’Altéplase à la dose de 0,9 mg/kg administrée en intraveineuse. Le patient a bien récupéré après traitement avec un score de NIHSS à 8 et 3 respectivement à H1 et H24.Le scanner cérébral de contrôle à H24 a objectivé un infarctus cérébral au niveau du territoire de l’artère cérébrale antérieure droite, sans transformation hémorragique (Figure 4). 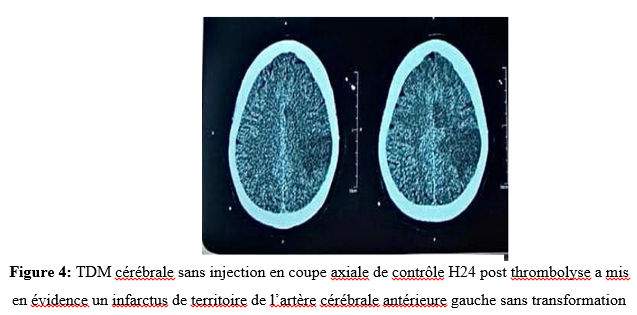 L’écho-doppler des TSA, echo-cœur, holter ECG de 72H n’ont montré aucune anomalie. Le cholestérol LDL à 1,6 g/l, Hémoglobine glyquée à 8,9%. Le patient est rentré à domicile après 5 jours, il a été, mis sous acide acetyl salicylique à 100 mg, un antidiabétique oral, une statine, ainsi qu’une rééducation fonctionnelle. Le score de Rankin modifié (mRS) à 3 mois était à 0 avec une reprise des activités professionnelles. Point de vue du patient : les patients étaient satisfaits de la qualité des soins et des résultats thérapeutiques. Consentement éclairé : les patients étaient informés de la procédure de publication d’un article de recherche et ont donné leur consentement. Discussion Nous rapportons les 2 premiers cas de thrombolyse d’infarctus cérébral réalisés avec succès à l’hôpital militaire de Nouakchott. Les stratégies thérapeutiques impliquant La thrombolyse intraveineuse (TIV) ontété validées par des essais cliniques randomisés et reste à l’heure actuelle le seul traitement médicamenteux de reperfusion dans la prise en charge de l’ischémie cérébrale en phase aiguë selon les recommandations de l’European Stroke Organisation 2021 [4]. Le produit disponible dans notre contexte est l’Altéplase, activateur recombinant du plasminogène (rt-PA). L’efficacité est démontrée jusqu’à 4 h 30 après le début des symptômes. La synthèse des études montre très clairement qu’une TIV réalisée dans les 90 minutes permet de diminuer de 50% le handicap fonctionnel à 3 mois [3, 4, 5, 8]. La thrombolyse reste une pratique rare en Afrique subsaharienne et les informations sur la thrombolyse des infarctus cérébraux dans ces pays sont limitées [9, 11]. Une revue systématique de la littérature publiée par Lozano R et al montrait que les obstacles majeurs à la prise en charge de qualité de l’AVC en Afrique sont multiples. Il s’agit de la méconnaissance des signes et symptômes de l’AVC, le manque de moyens de transport médical, d’unités spécialisées dans les AVC, ainsi que le cout élevé de la thrombolyse [9]. L’IRM cérébrale reste la modalité de choix pour le diagnostic de l’ischémie cérébrale permettant de visualiser très précocement le foyer ischémique quelle que soit la taille ou la topographie [4, 5]. Mais dans notre contexte elle n’est pas toujours accessible ; Notre première patiente a été thrombolysée sur la base de l’IRM cérébrale car elle était venue l’après-midi, moment où le service d’IRM était toujours fonctionnel. En cas de non disponibilité de l’IRM, un scanner avec angioscanner cerebral est réalisé. Le scanner cérébral est généralement normal dans les 6 à 12 premières heures d’un infarctus cérébral [4]. L’angioscanner précise le niveau d’occlusion vasculaire [3]. Chez notre 2ème patient la thrombolyse était réalisée sur le scanner. La thrombolyse doit être réalisée dans un milieu disposant d’une unité de soins intensive neurovasculaire (UNV). Si non disponible, la thrombolyse peut être réalisée en ranimation pour une surveillance étroite, comme chez nos cas. La survenue d’un saignement au sein d’un infarctus cérébral est la complication principale du traitement avec un taux de transformation hémorragique entre 5 à 7% [4]. C’est un phénomène spontané qui, dans l’immense majorité des cas reste asymptomatique [4]. Chez nos cas il n’y avait pas de transformation hémorragique au scanner cérébral de contrôle fait systématiquement à H24 post-thrombolyse. Suivi post-AVC : La filière de prise en charge des AVC ne s’arrête pas à la sortie de l’hôpital, mais prend en compte également le suivi du patient après son AVC et notamment dans l’accompagnement du retour à domicile. Le suivi régulier des patients victimes d’un AVC permet de réduire les récidives en diminuant d’environ 50% la morbi-mortalité et d’aider le patient dans sa réinsertion professionnelle, sociale et permet d’améliorer sa qualité de vie [7]. Nos 2 patients ont été revus en consultation à 3 mois post-AVC avec un score de Rankin modifié (mRS) respectivement à 1 et 0. Limites de l’étude Notre étude a été limitée par le faible nombre de cas (2 cas). A ce jour, peu de patients dans notre pays bénéficient de cette prise en charge. Elle reste volontiers réservée à des patients qui ont les moyens car la thrombolyse n’est pas prise en charge par l’assurance maladie, et le produit thrombolytique n’est pas accessible même si le patient est vu initialement dans les délais. Implications cliniques et perspectives
Notre étude est la première étude de thrombolyse des infarctus cérébraux au secteur public en Mauritanie qui ouvre des perspectives pour de futures recherches plus larges pour une meilleure évaluation de cette technique dans notre pays. ConclusionLa prise en charge des AVC ischémiques en phase aiguë par la thrombolyse est la modalité thérapeutique par excellence qui permet une meilleure récupération des patients. Elle doit se faire par des personnels qualifiés en neuro-vasculaire et dans un milieu adéquat pour une surveillance étroite. Chaque minute compte dans la course à la reperfusion cérébrale. Une véritable course contre la montre s’enclenche dès l’apparition des premiers signes cliniques évocateurs d’un AVC d’où l’importance de créer une filière neurovasculaire au secteur public et nos efforts doivent être poursuivis pour sa mise en œuvre effective. RemerciementsNous tenons à remercier les personnes sans lesquelles cette étude n’aurait pas été possible. Les co-auteures ont tous lus et validé ce travail Financement : Aucun financement utilisé. Conflits d’intérêts : Aucun. Code éthique : Cette étude être conformes au code d’éthique de l’Association médicale mondiale (Déclaration d’Helsinki). Référence :
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647