
|
|
|
ORIGINAL PAPERS / ARTICLES ORIGINAUX
DELAI D’ADMISSION DES PATIENTS VICTIMES D’ACCIDENTS VASCULAIRES CEREBRAUX ISCHEMIQUES A L’UNITE NEUROVASCULAIRE DU CENTRE HOSPITALIER UNIVERSITAIRE DE LIBREVILLE
ADMISSION DELAY OF PATIENTS WITH ISCHEMIC STROKE TO THE STROKE UNIT OF THE LIBREVILLE UNIVERSITY HOSPITAL
E-Mail Contact - NYANGUI MAPAGA JENNIFER :
jenica45@yahoo.fr
Resumé Introduction : Chaque minute compte pour sauver le cerveau, soulignant l’importance de la rapidité de la prise en charge des accidents vasculaires cérébraux (AVC). Toutefois, l’accès rapide aux soins demeure un défi majeur de santé publique en Afrique subsaharienne. Objectif : Déterminer le délai d’admission des patients victimes d’AVC ischémique (AVCI) à l’unité neurovasculaire (UNV) du Centre Hospitalier Universitaire de Libreville (CHUL) et identifier les facteurs associés au retard d’admission. Méthodologie : Il s’agissait d’une étude transversale descriptive et analytique menée à partir des dossiers de patients adultes admis pour AVCI confirmé à l’imagerie cérébrale. Résultats : Cent quarante-six patients ont été inclus. L’âge moyen était de 58,9 ± 13,2 ans, avec une prédominance masculine (53,4 %). La majorité des patients (95,0%) vivaient en famille. Les symptômes survenaient le plus souvent à domicile, et 79,5 % des patients étaient transportés par un particulier. Plus des trois quarts des patients (75,3 %) étaient admis à l’UNV au-delà de 4,5 heures après le début des symptômes. Les facteurs significativement associés au retard d’admission étaient un âge inférieur à 50 ans, la survenue des symptômes en semaine et la présence d’un déficit moteur. Conclusion : Le délai d’admission des AVCI à l’UNV du CHUL demeure élevé. Des efforts importants restent nécessaires pour améliorer l’organisation de la filière de soins des AVC au Gabon. Mots-clés : délai d’admission, AVC ischémique, unité neurovasculaire, prise en charge, Libreville.
Abstract Background : Time is a critical determinant of outcome in acute ischemic stroke, highlighting the importance of rapid access to specialized care. However, timely stroke management remains a major public health challenge in sub-Saharan Africa. Objective : To assess admission delays among patients with acute ischemic stroke admitted to the stroke unit of the Libreville University Hospital (CHUL) and to identify factors associated with delayed admission. Methods : A descriptive and analytical cross-sectional study was conducted using medical records of adult patients admitted for imaging-confirmed ischemic stroke. Results : A total of 146 patients were included. The mean age was 58.9 ± 13.2 years, with a male predominance (53.4%). Most patients lived with their families (95.0%). More than three-quarters of patients (75.3%) were admitted to the stroke unit beyond 4.5 hours after symptom onset. The median admission delay was 11.5 hours. Independent factors associated with delayed admission were age below 50 years, stroke onset during weekdays, and the presence of motor deficit. Conclusion : Admission delays for ischemic stroke patients at the CHUL stroke unit remain substantial and exceed the recommended therapeutic window. Strengthening public awareness and optimizing the stroke care pathway are essential to improve acute stroke management in Gabon. Keywords : ischemic stroke, admission delay, stroke unit, management, Libreville.
INTRODUCTION L’accident vasculaire cérébral ischémique (AVCI) correspond à un déficit neurologique de survenue brutale durant plus de 24 heures, secondaire à une diminution ou une interruption de l’apport sanguin cérébral, par oblitération artérielle ou trouble hémodynamique [25,8]. Il représente plus de 80 % des AVC [21,22] et constitue un problème majeur de santé publique en raison de sa mortalité élevée et des incapacités fonctionnelles qu’il engendre à long terme [11]. La physiopathologie de l’AVCI souligne l’importance cruciale du facteur temps : chaque minute de retard entraîne la perte d’environ deux millions de neurones et accélère le vieillissement cérébral, d’où le concept universellement admis de « Time is brain » [26]. La prise en charge précoce à la phase aiguë améliore significativement le pronostic fonctionnel et vital des patients. C’est dans ce contexte qu’ont été développées les unités neurovasculaires (UNV), reposant sur une prise en charge multidisciplinaire spécialisée. Les essais cliniques randomisés ont démontré que les UNV réduisent la mortalité, le handicap et le recours à l’institutionnalisation après AVC [27]. Ce bénéfice est renforcé par la thrombolyse intraveineuse (TIV), dont l’efficacité est étroitement dépendante du délai d’administration. Les recommandations de l’American Stroke Association préconisent un délai porte-aiguille (door-to-needle time) inférieur à 60 minutes [16,21], bien que seulement environ 30 % des patients atteignent cet objectif dans de nombreuses séries. Depuis octobre 2021, le Gabon dispose d’une UNV fonctionnelle au CHUL, avec accès à la thrombolyse intraveineuse. La présente étude avait pour objectif d’évaluer le délai d’admission des patients victimes d’AVCI dans cette unité et d’identifier les facteurs associés aux retards observés. METHODOLOGIE L’étude a été menée à l’UNV du service de neurologie du CHUL, ouverte depuis la mi-octobre 2021 et disposant d’une capacité d’accueil de cinq lits. Il s’agissait d’une étude transversale descriptive et analytique réalisée sur la première année de fonctionnement de l’UNV. Ont été inclus tous les patients âgés de 18 ans et plus, admis pour un AVC ischémique confirmé par l’imagerie cérébrale. Les données ont été recueillies à partir d’une revue documentaire des dossiers médicaux à l’aide d’une fiche d’enquête standardisée. Les variables étudiées concernaient les caractéristiques sociodémographiques, le jour et le lieu de survenue des symptômes, le mode de transport vers l’hôpital, les facteurs de risque cardiovasculaires, les données cliniques et paracliniques, ainsi que les modalités thérapeutiques. La variable dépendante était le délai d’admission à l’UNV, défini comme l’intervalle de temps entre la survenue des premiers symptômes et l’admission effective à l’UNV. L’analyse statistique a été réalisée à l’aide du logiciel Stata version 15. Les variables quantitatives étaient exprimées en moyenne ± écart-type ou en médiane avec intervalle interquartile selon la distribution. Les variables qualitatives étaient présentées en effectifs et pourcentages. Les variables ayant une valeur de p < 0,20 en analyse bivariée ont été introduites dans le modèle de régression logistique multivariée, afin d’identifier les facteurs indépendamment associés au retard d’admission. Le seuil de significativité était fixé à p < 0,05. L’anonymat et la confidentialité des données ont été strictement respectés. RESULTATS Au total, 146 dossiers de patients victimes d’AVCI ont été inclus durant la période d’étude. Les hommes représentaient 53,4 % de l’effectif, avec un sex-ratio de 1,1. L’âge moyen était de 58,9 ± 13,2 ans, avec des extrêmes allant de 24 à 88 ans. La majorité des patients vivaient en famille (94,9 %). Les retraités constituaient le groupe socioprofessionnel le plus représenté (41,1 %) (Tableau I). 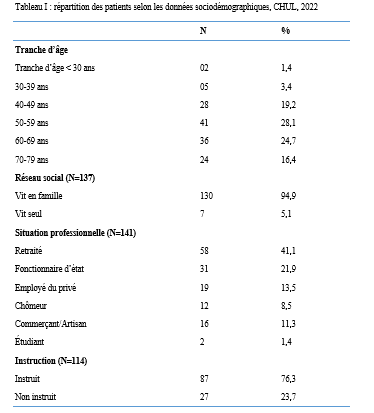 La distance médiane entre le lieu de survenue de l’AVC et le CHUL était de 6 km, et plus de la moitié des patients résidaient à moins de 10 km de l’hôpital. Les symptômes survenaient principalement à domicile (91,1 %) et en semaine (72,6 %). Une prise en charge non conventionnelle a été observée chez 18,5 % des patients, dont certains avaient eu recours à un tradipraticien. Le service d’appel des urgences n’a été sollicité que dans 3,4 % des cas. La majorité des patients (79,5 %) a été transportée au CHUL par un particulier. Le délai médian d’admission à l’UNV était de 11,5 heures, avec un délai moyen de 27,6 ± 54,7 heures. Plus de 75 % des patients ont été admis au-delà de la fenêtre thérapeutique de 4,5 heures. 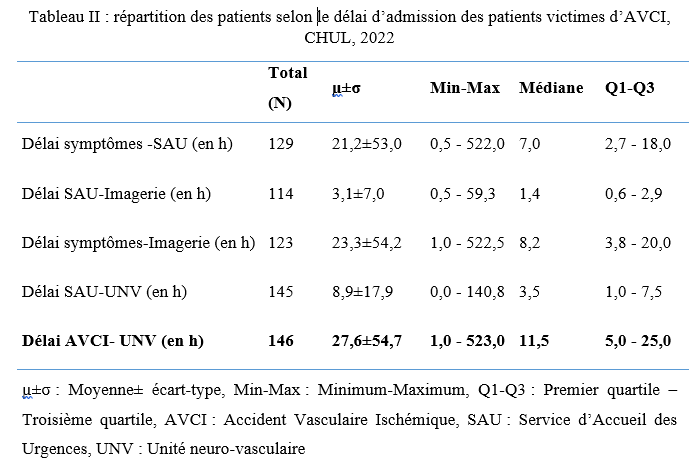 L’hypertension artérielle constituait le principal facteur de risque cardiovasculaire, retrouvée chez 72,6 % des patients. Le score de Glasgow moyen à l’admission était de 14,3 ± 1,6. Plus de 89% des patients présentaient un déficit moteur à l’admission à l’UNV. Les premiers symptômes étaient précisés chez 127 (87,0%) patients. Ils survenaient à domicile (91,1%) et en semaine chez 72,6% des patients. Par ailleurs, 27 (18,49%) patients ont eu une prise en charge non conventionnelle, parmi lesquels 15 patients ont eu recours à un tradipraticien. Le service d’appel des urgences a été contacté dans 3,4% des cas. Sur les 146 patients, 61 (41,8%) ont été pris en charge dans un autre centre avant d’être référés au CHUL. 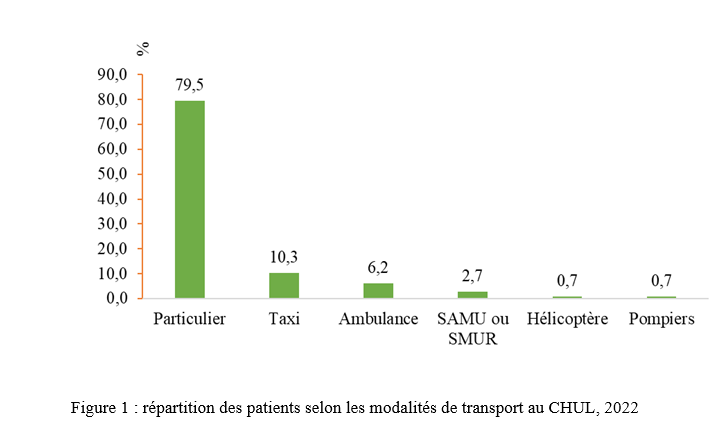 Les patients ont été conduits au CHUL dans 79,5% des cas par un particulier (figure 1) Sur l’ensemble des 146 patients inclus, 110 (75,3 %) ont été admis à l’UNV au-delà de 4,5 heures après l’apparition des premiers symptômes. En analyse bivariée, le retard d’admission à l’UNV était significativement associé à l’âge des patients (p = 0,043). Les patients âgés de moins de 50 ans présentaient un risque de retard d’admission trois fois plus élevé que ceux âgés de 50 ans et plus (OR = 3,1 ; IC95 % [1,0–9,6]). Les autres caractéristiques sociodémographiques, notamment le sexe, la situation matrimoniale, la profession, le réseau social, la distance par rapport au CHUL et le niveau d’instruction, n’étaient pas significativement associées au retard d’admission, bien que certaines tendances aient été observées (Tableau III). 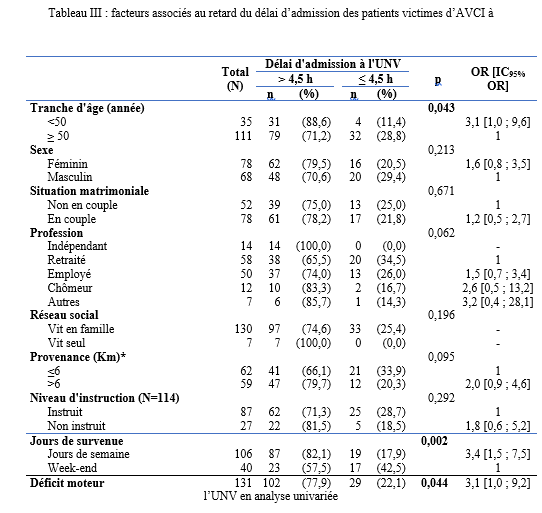 Par ailleurs, la survenue des symptômes en semaine était fortement associée au retard d’admission (p = 0,002), avec un risque multiplié par 3,4 (OR = 3,4 ; IC95 % [1,5–7,5]). De même, la présence d’un déficit moteur à l’admission était associée de façon significative au retard d’admission (p = 0,044), avec un OR de 3,1 (IC95 % [1,0–9,2]). Une fréquence élevée du retard d’admission était observée chez les femmes (79,5 %), chez les patients résidant à plus de 6 km du CHUL (79,7 %) et chez les patients non instruits (81,5 %), sans toutefois atteindre le seuil de significativité statistique. Après ajustement sur les facteurs de confusion potentiels, l’analyse multivariée a montré que deux variables restaient indépendamment associées au retard d’admission à l’UNV (Tableau IV). 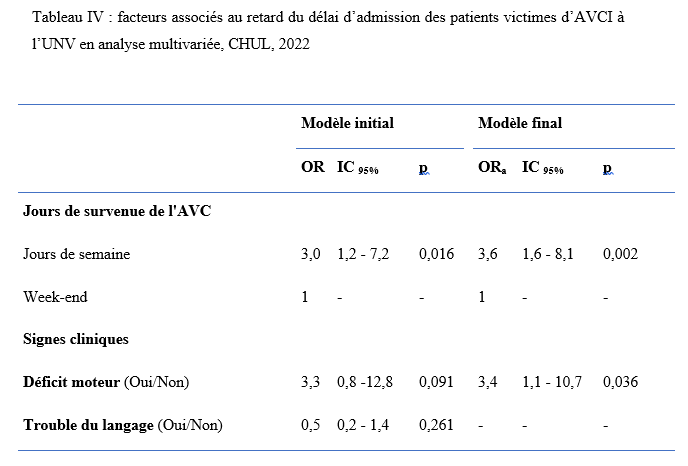 La survenue de l’AVC en semaine était associée à un risque significativement accru de retard d’admission (ORa = 3,6 ; IC95 % [1,6–8,1] ; p = 0,002). De même, la présence d’un déficit moteur à l’admission était un facteur indépendant de retard (ORa = 3,4 ; IC95 % [1,1–10,7] ; p = 0,036). Les troubles du langage n’étaient pas significativement associés au retard d’admission après ajustement. DISCUSSION L’accident vasculaire cérébral ischémique (AVCI) en phase aiguë constitue une urgence médicale absolue, nécessitant une prise en charge rapide et spécialisée dès les premières heures. Un diagnostic précoce et des interventions thérapeutiques appropriées améliorent significativement le pronostic vital et fonctionnel des patients. À l’inverse, un retard thérapeutique expose à des complications neurologiques sévères et engendre un coût économique important pour le patient, sa famille et le système de santé [22]. Dans notre étude, le délai moyen d’admission à l’UNV du CHUL après le début des symptômes était de 27,6 ± 54,7 heures, avec un délai médian de 11,5 heures. Près de 75,3 % des patients ont été admis au-delà de la fenêtre thérapeutique de 4,5 heures, limitant ainsi l’accès à la thrombolyse intraveineuse. Ces résultats sont comparables à ceux rapportés par Damon et al. au Sénégal en 2020, où le délai moyen d’admission des AVCI était de 26,59 ± 55,34 heures, avec seulement 33 % des patients admis dans les trois premières heures [10]. De manière générale, en Afrique subsaharienne, les délais d’admission demeurent largement supérieurs à la fenêtre thérapeutique recommandée pour la thrombolyse. Aref et al. en 2021 et Ahmed Nasreldein et al. en 2022 rapportaient respectivement des délais moyens de 8 heures et 12 heures [5,2]. Ces retards s’expliquent par des facteurs multiples, incluant des déterminants environnementaux, socioculturels et économiques. Comparativement, les délais observés dans notre étude sont nettement supérieurs à ceux rapportés dans les pays à revenu intermédiaire ou élevé. Ghadimi et al. en Iran en 2021 et Raúl Soto-Cámara et al. en Espagne en 2019 rapportaient des délais moyens et médians respectifs de 4,8 ± 5,7 heures et 2,2 heures [15,28]. Cette différence s’explique notamment par l’existence, dans ces pays, de filières de soins AVC bien structurées, incluant un « code AVC » activé dès la phase préhospitalière. En Iran, les patients dont les symptômes débutent dans les 4,5 heures sont intégrés dans un circuit de soins organisé permettant une prise en charge rapide. Des délais encore plus courts ont été rapportés en Italie par Vidale et al. en 2013, avec un délai médian de 2 heures [30]. En Suisse, Joachim Fladt et al. rapportaient en 2019 un délai préhospitalier médian de 3,1 heures, bien que près de la moitié des patients arrivaient encore au-delà de 4,5 heures, malgré un système de santé performant et une couverture géographique restreinte [14]. De même, en Europe et aux États-Unis, seulement un tiers des patients victimes d’AVC aigu arrivent à temps pour bénéficier d’une thrombolyse, malgré des systèmes de soins bien organisés [30]. Dans notre contexte, le retard préhospitalier observé pourrait s’expliquer par un faible niveau de sensibilisation de la population aux signes de l’AVC, mais également par l’influence persistante des mythes, croyances et représentations culturelles. Par ailleurs, le retard observé après l’arrivée à l’hôpital, notamment pour la réalisation et l’interprétation de l’imagerie cérébrale, suggère que la filière de soins AVC n’est pas encore pleinement optimisée. Or, les recommandations internationales préconisent un délai inférieur à 60 minutes entre l’arrivée à l’hôpital et l’initiation du traitement, incluant un délai d’interprétation de l’imagerie inférieur à 45 minutes [17]. Malgré les avancées majeures dans la prise en charge de l’AVCI aigu, les délais préhospitaliers n’ont pas significativement diminué depuis 2006 dans plusieurs pays, avec une majorité de patients n’arrivant pas avant trois heures [14]. Ces retards expliquent en grande partie la faible proportion de patients éligibles aux thérapies de recanalisation. Dans notre étude, les patients âgés de moins de 50 ans présentaient un retard d’admission plus fréquent que ceux âgés de 50 ans et plus. Ce constat rejoint celui de Tong et al. aux États-Unis en 2012, qui montraient que plus les patients étaient jeunes, plus le délai d’admission était long [29]. Cette situation pourrait s’expliquer par une moindre perception de la gravité des symptômes chez les sujets jeunes, souvent actifs professionnellement, retardant ainsi la recherche de soins. À l’inverse, les patients plus âgés, souvent entourés familialement et présentant davantage de comorbidités, perçoivent plus rapidement les symptômes comme graves. Une fréquence élevée de retard d’admission a également été observée chez les femmes (79,5 %), bien que le sexe féminin n’ait pas été significativement associé au retard. Amalia et al. en Indonésie en 2023 rapportaient toutefois une association entre le sexe féminin et la présentation tardive aux urgences [4]. Dans notre contexte, ce retard pourrait s’expliquer par la nature atypique ou non focale des symptômes. Une revue systématique et méta-analyse de Mariam Ali et al. en 2022 montrait que les femmes présentaient plus fréquemment des symptômes non focaux tels que la dysarthrie, les vertiges, les nausées ou vomissements, sources d’errance diagnostique, tandis que les hommes présentaient plus souvent des déficits focaux évidents [3]. Contrairement à d’autres contextes africains, la dépendance financière des femmes vis-à-vis de leur conjoint ne semble pas être un facteur déterminant au Gabon, où les femmes occupent une place socio-économique comparable à celle des hommes. Le niveau d’instruction n’était pas significativement associé au retard d’admission dans notre étude, bien que celui-ci soit plus fréquent chez les patients non instruits. Des observations similaires ont été faites par Kabanda et al. à Kinshasa en 2024. Un faible niveau d’éducation limite la reconnaissance des signes d’AVC et la compréhension de leur gravité, retardant ainsi le recours aux soins d’urgence [20]. Les antécédents cardiovasculaires, notamment l’hypertension artérielle et le diabète, étaient associés à une admission plus précoce, comme rapporté par Fladt et al. [14] et Kakame et al. à Kampala en 2023 [19]. Cette association pourrait refléter une meilleure sensibilisation de ces patients aux complications cardiovasculaires. Le retard d’admission était plus fréquent chez les patients résidant à plus de 6 km du CHUL, rejoignant les données montrant que l’éloignement géographique favorise le recours initial à la médecine traditionnelle, notamment en milieu rural [7]. Par ailleurs, les AVC survenus en semaine étaient associés à un risque de retard 3,4 fois plus élevé que ceux survenus le week-end, observation également rapportée par Damon et al. [9]. Ce phénomène pourrait s’expliquer par les contraintes professionnelles et la densité du trafic routier en semaine. Enfin, la majorité des patients (89,8 %) ont été transportés par des moyens non médicalisés. Des résultats similaires ont été rapportés au Gabon par Nyangui et al. [17] et au Togo par Balogou et al. [1]. Or, le transport médicalisé améliore significativement les chances de survie et de prise en charge précoce des patients victimes d’AVC [12]. La présence d’un déficit moteur était associée à un risque accru de retard d’admission, alors que la gravité globale de l’AVCI ne l’était pas. Ces résultats contrastent avec certaines études asiatiques et européennes, où la gravité des symptômes était associée à une arrivée précoce [6,13,18]. Dans notre contexte, le manque de reconnaissance des symptômes, l’automédication, le recours aux méthodes traditionnelles et la consultation initiale dans des structures non médicalisées pourraient expliquer ces observations. CONCLUSION Le délai d’admission des patients victimes d’AVCI à l’UNV du CHUL demeure long et largement supérieur à la fenêtre thérapeutique recommandée. Les principaux facteurs associés au retard d’admission étaient l’âge inférieur à 50 ans, la survenue de l’AVC en semaine et la présence d’un déficit moteur. Ces résultats soulignent la nécessité de renforcer la sensibilisation de la population aux signes de l’AVC et d’améliorer l’organisation de la filière de soins, notamment la phase préhospitalière et le transport médicalisé. Le développement d’un véritable « code AVC » et l’optimisation des délais intrahospitaliers constituent des perspectives essentielles pour améliorer le pronostic des patients victimes d’AVC au Gabon. REFERENCES
|
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647