CLINICAL STUDIES / ETUDES CLINIQUES
LES TUMEURS INTRAVENTRICULAIRES DE L’ENCEPHALE
BRAIN INTRAVENTRICULAR TUMORS
- Service de Neurochirurgie, CHU de Yopougon 21 BP 632 Abidjan 21 Côte d’Ivoire
RESUME
Objectif
Rapporter notre expérience des tumeurs intraventriculaires encéphaliques.
Methodes
Etude rétrospective descriptive et analytique portant sur une série de 19 patients traités de Janvier 1994 à décembre 2004. L’évaluatio n diagnostique s’est faite à l’aide de la tomodensitométrie crânio-encéphalique et de l’étude neuro-pathologique des pièces opératoires.
Les tumeurs paraventriculaires prolabées dans les ventricules ont été exclus.
RESULTATS : Il s’agissait de 12 patients de sexe masculin et 7 de sexe féminin (sex ratio: 1.71). L’âge moyen des patients a été de 19 ans variant entre 2 et 52 ans avec un pic de fréquence entre 20 et 29 ans. Le syndrome d’hypertension intracrânienne a été la circonstance diagnostique la plus fréquente (89.4%) et l’hydrocéphalie présente chez 78.95% des patients.
La tomodensitométrie cranio-encéphalique a été réalisée dans tous les cas. Les ventricules latéraux ont été le site anatomique le plus touché (52.63%) suivi du troisième ventricule (26.32%) puis du quatrième ventricule (21.05%). L’évaluation de la qualité de l’exérèse tumorale a montré 61.11% d’exérèse complète contre 38.89% d’exérèse partielle. D’un point de vue neuropathologique l’Ependymome a été la tumeur la plus fréquente (21.05%) et la majorité des tumeurs était bénigne ou à faible potentiel évolutif. La mortalité globale liée aux tumeurs intraventriculaires a été de 21.04% (4 cas) avec une mortalité opératoire à 10.52% (2 cas).
Conclusion
Ce travail portant sur les tumeurs intraventriculaires dans leur ensemble semble être le premier effectué en Afrique subsaharienne. Malgré leur siège ces tumeurs sont souvent curables lorsque le diagnostic est posé précocement. L’exérèse tumorale complète doit être tentée autant que possible
Mots clés : Encéphale – tumeurs intracrâniennes – tumeurs intraventriculaires
SUMMARY
Aim
to report our experience about intraventricular tumors.
Methods
Descriptive retrospective and analytic study directed on a sample of 19 subjects treated from january 1994 to december 2004. Diagnostic evaluation was made pby using CT- scan and the neuropathological study of the operative pieces. Paraventricular tumors were excluded.
Results
We undertook a retrospective study of the 19 patients : 12 males and 7 females (sex ratio 1.75). The average age was 19 years old ( 2 to 52 years old) with high frequency between 20 and 29 years old. The increase of intracranial pressure syndrom was the mostly frequent diagnostic circonstance (89.4%) and 78.4% of the patients carry hydrocephalus.
The CT- scan was tested to all cases. Lateral ventricles were the mostly affected anatomic site (52.63%), follow by the third ventricle (26.32%) then the 4th ventricle (21.05%).
The evaluation of tumoral resection quality shows 61.11% of complete resections versus 38.89% of partial resections. Ependymoma was the most frequent tumor (21.05%) and the majority of them were potentially benign. Global death mortality was 21.04% (4 cases) with a death rate during surgery of 10.52% (2 cases).
Conclusion
Despite their localisation, intraventricular tumors can be cured if the diagnosis is made early. Complete resection should be done.
Key words: Brain, intracranial tumors, intraventricular tumors.
INTRODUCTION
Les tumeurs intraventriculaires regroupent les tumeurs naissant à l’intérieur des cavités ventriculaires et de formations qui leurs sont propres (épendyme, plexus choroïdes, inclusions embryonnaires participant a la formation de la toile choroïdienne) [5].
Il s’agit de tumeurs rares représentant moins 1% de l’ensemble des tumeurs du système nerveux central [15]. Leur originalité réside dans le fait : [13]
qu’elles retentissent sur la circulation du liquide cérébro-spinal (LCS) et sont donc à l’origine d’un syndrome d’hypertension intracrânienne précoce,
qu’elles correspondent à des types histologiques particuliers puisque naissant des formations propres aux cavités ventriculaires,
qu’elles constituent un challenge chirurgical car en dépit de leur profondeur rendant leur exérèse périlleuse ; elles sont souvent bénignes et devraient être extirpées sans troubles fonctionnels majeurs, contrastant en cela avec les tumeurs hémisphériques.
Le but de cette étude est de rapporter notre expérience portant sur 19 cas de tumeurs intraventriculaires encéphaliques traités dans notre service.
MATERIEL ET METHODE
Du 1er janvier 1994 au 31 décembre 2005, 628 tumeurs intracrâniennes ont été opérées dans le service de Neurochirurgie du CHU de Yopougon (Abidjan, Côte d’Ivoire). Parmi celles-ci,
dix-neuf cas de tumeurs intraventriculaires (3.02%) ont été notés. Les tumeurs paraventriculaires secondairement prolabées dans les ventricules ont été exclus. Une étude rétrospective de tous les patients a été menée.
RESULTATS
Dix-neuf cas de tumeurs intraventriculaires en 12 ans d’exercice soit 3.02% de l’ensemble des tumeurs intracrâniennes.
Le sexe masculin prédominait avec 12 patients contre 7 patients de sexe féminin.
L’âge moyen des patients était de 19 ans avec des extrêmes de 2 à 52 ans et un pic de fréquence dans la tranche d’âge de 20 à 29 ans.
Un syndrome d’hypertension intracrânienne dominait le tableau clinique (89.47% des patients). Les crises convulsives étaient observées dans 31.57% des cas et l’hémiparésie dans 36.84% des cas. Un syndrome cérébelleux était présent chez 3 patients (15.78%).
A l’admission 15/19 patients avaient un état de vigilance normal, 3 étaient obnubilés et 1 dans le coma.
L’hydrocéphalie était présente chez 15 patients (78.95%), 11 patients (73.33%) ont fait l’objet d’une dérivation du LCS avant (3) et après (8) l’exérèse tumorale. Il s’agissait de 7 derivations ventriculo-péritonéales, de 3 dérivations ventriculaires externes et d’un shunt interventriculaire dans le cas d’une obstruction du foramen interventriculaire gauche. L’imagerie diagnostique se résumait à la tomodensitométrie crânio-encéphalique. Cet examen a permis de poser le diagnostic topographique et présomptif de nature (Fig. 1 à 5). Les ventricules latéraux ont été le site de prédilection (tableau I).
Les tumeurs des ventricules latéraux ont été plus fréquentes au niveau de l’atrium (60% des cas). La chirurgie a constitué l’essentiel du traitement. Une exérèse tumorale a été réalisée chez 18 patients (94.7 %), 1 patient a bénéficié d’une dérivation ventriculo-péritonéale à titre palliatif.
Les voies d’abord ont été transcorticales (61.11%), suboccipitale médiane (22.23%) ou interthalamo-fornicale (16.66%).
Les tumeurs des ventricules latéraux ont été abordées préférentiellement par voies transcorticales (90%) ; tandis que dans 10% des cas la voie interthalamo-fornicale a été utilisée. Les tumeurs du 3e ventricule ont été abordées par voie interthalamo-fornicale (75% des cas) ou transcorticale antérieure (25%). La voie suboccipitale médiane a été la seule utilisée dans les tumeurs du 4e ventricule.
L’exérèse tumorale a été jugée complète chez 11 patients (61.11%) et partielle chez 8 patients (38.89%).
Sur cette série 8 types tumoraux ont été recensés dominé par des tumeurs bénignes ou à faible potentiel évolutif. L’Ependymome a été la tumeur la plus fréquente (21.05%) (tableau II). Des complications post-opératoires sont survenues chez 2 patients, dominées par des séquelles comitiales (cas1 : hémorragie intraventriculaire, ventriculite, comitialité; Cas 2 : état de mal convulsif). Les patients ont été suivis avec un recul variant de 6 mois à 12 ans.
Huit patients (42.10%) ont présenté une évolution favorable ; 2 patients ont évolué favorablement mais avec des séquelles (hémiplégie et comitialité) ; deux reprises évolutives et une récidive nécessitant une reintervention ont été notées.
La mortalité globale liée aux tumeurs intraventriculaires a été de 21.04% (4cas), tandis que la mortalité opératoire a été de 10.52% (2 cas).
DISCUSSION
Les tumeurs intraventriculaires sont des lésions rares [15]. Elles représenteraient 1% de l’ensemble des tumeurs intracrâniennes [15] et environ 3% de l’ensemble des tumeurs intrâcraniennes de l’adulte. Leur fréquence est élevée dans la population pédiatrique : 5% des tumeurs de l’enfant [19], 9% pour Santoro et Al et 16 % des tumeurs de l’enfant et de l’adolescent pour Anderson et Al [1]. L’âge moyen des patients a été de 19 ans et ces tumeurs apparaissaient rarement après 30 ans.
En réalité il existe une différence de type tumoral entre les adultes et les enfants [19].
Les épendymomes, l’astrocytome subépendymaire à cellules géantes, les tumeurs des plexus choroïdes sont observées préférentiellement chez l’enfant.
Le subépendymome, le neurocytome central, les méningiomes et les métastases sont l’apanage fréquemment de l’adulte.
Les tumeurs intraventriculaires retentissent précocement sur la circulation du LCS, bloquant de façon plus ou moins complète les voies d’écoulement. Elles donnent un syndrome d’hypertension intracrânienne précoce qui peut rester longtemps isolé [5]. L’hydrocéphalie semble être la règle dans ces lésions et pose des problèmes thérapeutiques parfois complexes. Son traitement préalable par un shunt interne au moment du diagnostic ne fait pas l’unanimité [5]. Il existerait une possibilité de métastase abdominale par voie du LCS en cas de dérivation ventriculo-péritonéale en dehors de toute exérèse tumorale.
L’hydrocéphalie peut persister après l’exérèse tumorale du fait d’adhérences intraventriculaires, d’une épendymite aseptique ou de saignements intraventriculaires [6,10,14].
Hormis une hypertension intracrânienne majeure menaçant la vie du patient une dérivation du LCS ne nous parait indiquée qu’en cas de persistance de l’hydrocéphalie après exérèse tumorale.
Les signes en rapport avec une élévation de la pression intracrânienne dominent logiquement le tableau clinique (céphalées : 89.4%, troubles visuels : 78.94% ; vomissements: 52.63%; convulsions : 31.57%). Parfois elles sont asymptomatiques [8], de découverte alors autopsique ou fortuite.
Les tumeurs des ventricules latéraux sont les plus fréquentes représentant près de la moitié des tumeurs intraventriculaires [1]. L’atrium ventriculaire du fait de sa richesse en plexus choroïdes est le site de prédilection au niveau des ventricules latéraux. En terme de fréquence suivent les tumeurs du troisième ventricule puis du quatrième ventricule.
Les tumeurs intraventriculaires sont habituellement bénignes ou à faible potentiel évolutif [1,5,7,16,19]. Les formations pouvant donner naissance aux tumeurs intraventriculaires vraies sont en nombre restreint. Il en résulte une certaine monotonie des types histologiques. Cette monotonie rend compte d’un nombre relativement limité de type tumoral par rapport au nombre de patients. Dans cette série 8 types tumoraux ont été recensés (sur 19 patients) dont 7 étaient bénins. Le fait marquant de cette étude est la présence du glioblastome intraventriculaire dans des proportions assez élevées. Ces tumeurs, vu les délais de prise en charge long pourraient provenir de la transformation d’un astrocytome préexistant.
La chirurgie demeure le traitement de première intention d’une tumeur intraventriculaire [1].
Elle se justifie par la nature bénigne de la plupart de ces tumeurs mais également par le risque de blocage des voies d’écoulement du LCS.
L’exérèse complète assure alors la guérison de la plupart de ces tumeurs [11,19]. Elle reste donc souhaitable.
Le choix de la voie d’abord demeure le problème majeur de cette chirurgie. Idéalement, la voie choisie devra permettre une exposition suffisante permettant autant que possible une exérèse en monobloc [1,15,19]. Elle devra éviter une rétraction cérébrale excessive afin de limiter les dommages au cortex fonctionnel.
Les tumeurs des ventricules latéraux ont été toutes abordées par voie transcorticale se fondant sur leur localisation. Dans un cas, la tumeur du ventricule latéral se prolabait dans la partie antérieure du troisième ventricule. L’abord transfrontal transventriculaire a été alors complété par une voie interthalamo-fornicale car le foramen interventriculaire n’était pas suffisamment dilaté. Les tumeurs du troisième ventricule ont été pour la majorité abordées par voie interthalamo-fornicale. Dans un cas de tumeur de la partie antérieure du troisième ventricule un abord transfrontal transventriculaire a suffit à l’exérèse car le foramen interventriculaire apparaissait dilaté par une hydrocéphalie. Les tumeurs du 4e ventricule ont été toutes abordées par voie suboccipitale médiane.
Classiquement, les tumeurs de la partie antérieure des ventricules latéraux peuvent être abordées par voie transfrontale transventriculaire ou par voie interhémisphérique transcalleuse antérieure [1,9]. Les voies transcorticales exposent à des crises convulsives, des troubles mnésiques, une hémiparésie et parfois à un mutisme [18]. Elles exposent difficilement le ventricule latéral opposé. L’abord interhémisphérique transcalleux même s’il peut entraîner une hémiparésie, un mutisme akinétique ou à un syndrome de déconnexion interhémisphérique est la voie idéale pour les tumeurs de cette région [18].
La voie transcalleuse peut être rendue moins invasive par une ouverture du corps calleux de 10 à 15 mm. Ce type d’ouverture permet l’entrée pour la majorité des lésions dans la corne antérieure ou le corps du ventricule latéral et permet d’éviter les troubles moteurs, visuels,sensoriels et cognitif liés a l’abord transcalleux [18]. Devant une lésion occupant les 2 ventricules latéraux, l’abord transcalleux est l’approche la moins invasive [2]. Il est possible d’utiliser cette voie lorsque la taille des ventricules est normale [3,9].
Les tumeurs de l’atrium ventriculaire sont abordées idéalement par voie parieto-occipitale superieure [18]. Cette voie est la plus utilisée pour son accès direct à la lésion mais expose cependant à des séquelles telles qu’une apraxie, une acalculie et des troubles visuels.
L’abord transtemporal peut être utilisé dans les tumeurs de cette région avec comme risque la survenue de troubles visuels et d’une aphasie pour les lésions de l’hémisphère dominant [18].
La troisième voie utilisable est la voie parieto-temporale latérale avec comme inconvénient dans les lésions de l’hémisphère dominant, une dyslexie,une agraphie,une acalculie et une apraxie idéo-motrice [18].
L’abord transcalleux postérieur a également été proposé mais il ne permet pas l’exérèse de lésions larges de l’atrium ventriculaire.
Les tumeurs de la corne temporale peuvent être atteinte par voie transcorticale latérale à travers le gyrus temporal moyen ou le gyrus temporal inférieur[18]. Yarsagil et al [18] recommande la voie transsylvienne transcisternale antéro-médiale pour atteindre la corne temporale.
Cette voie permet d’éviter les lésions de la boucle antérieure des radiations optiques à condition qu’une retraction rigide ne soit pas appliquée au lobe temporal.
Les tumeurs isolées de la corne occipitale peuvent être traité par un abord occipital ou un abord parietal postérieur transsulcal [18].
L’abord chirurgical du 3e ventricule pose des problèmes délicats. Le siège profond de cette cavité et ses rapports avec des structures nerveuses vitales conditionnent les difficultés de la voie d’abord [4].
L’abord de la partie antérieure du troisième ventricule necessite au préalable l’ouverture de la corne antérieure du ventricule latéral par voie interhémisphérique transcalleuse ou par voie transcorticale. Ces 2 voies sont complètées par un abord transforaminal si le foramen interventriculaire est suffisamment dilaté. L’abord transforaminal peut permettre d’éviter des complications motrices, cognitives et ischémiques importantes [18].
En cas d’exposition insuffisante du troisième ventricule un abord interthalamo-fornical (voie subchoroïdienne transvelum interpositum ou transchoroïdienne [9] ) peut être réalisé. Cette voie élargit le foramen interventriculaire vers l’arrière en soulevant la toîle choroïdienne[9].
Elle respecte le pilier antérieur du fornix donc évite les séquelles mnésiques [4].
L’exérèse des tumeurs de la partie postérieure du 3e ventricule peut se faire par voie interhémisphérique postérieure parieto-occipitale [18]. Il peut en resulter des lésions des radiations optiques et du cortex visuel, qui peuvent être évitées par une incision à travers le gyrus précunéal, antérieure au sillon pariéto-occipital [17]. Ces lésions peuvent également être abordées par voie supracérébélleuse médiane ou paramédiane [18]
L’exérèse des tumeurs du 4e ventricule peut se faire par voie suboccipitale médiane inférieure [18]. La chirurgie du 4e ventricule est souvent associée à une morbidité importante incluant ataxie, troubles de la coordination et atteinte des voies longues. Ces complications dépendent bien souvent des rapports de la tumeur avec des zones hautement fonctionnelles telles que le plancher du 4e ventricule, les noyaux cérébélleux, et les pédoncules cérébélleux.
Si la chirurgie est le traitement de choix des tumeurs intraventriculaires, certaines lésions rares telles que le germinome ne nécessite pas de traitement chirurgical en première intension.
L’évolution et surtout la survie dépendent, bien entendu, du délai de prise en charge, de l’état clinique préopératoire apprécié par l’index de Karnofsky, du type histologique et de la qualité de l’exérèse tumorale.
Le degré de l’exérèse est corrélé directement au pronostic [8]. La voie d’abord constitue également un facteur pronostic, d’où la nécessité de choisir la voie qui permet, par une trajectoire courte, d’atteindre la tumeur [8].
Tous types histologiques confondus nous avons noté 42.1% d’évolution favorable, 1 récidive, 2 reprises évolutives et 4 décès. La mortalité opératoire a été de 10,5% (2 patients).
Plus que le type histologique et la qualité de l’exérèse tumorale, ces décès étaient imputable à un mauvais état clinique préopératoire (index de Karnofsky à 30 pour le 1er cas et à 20 pour 2e cas) et à un délai de prise en charge long (90 et 2160 jours).
La tendance actuelle serait de proscrire la chirurgie conventionnelle aux patients ayant un mauvais état général et neurologique préopératoire et leur proposer plutôt des thérapeutiques moins lourdes (chirurgie endoscopique, stéréotaxie).
CONCLUSION
Les tumeurs intraventriculaires, malgré leur profondeur, sont habituellement curables. Leur traitement est purement chirurgical avec une difficulté variable dépendant à la fois du volume tumoral et de la localisation précise à l’intérieur de la cavité ventriculaire, conditionnant un abord plus ou moins facile. La voie d’abord devra minimiser la manipulation de structures neurologiques et vasculaires vitales. L’exérèse complète doit donc constituer le traitement de première intention pour éviter des thérapies adjuvantes parfois lourdes et inefficaces. De notre étude, ressort la nécessité d’une part, d’informer davantage la population afin qu’elle consulte plus précocement et, d’autre part, d’améliorer le plateau technique et la couverture sociale pour promouvoir une prise en charge précoce.
Tableau I : Répartition des tumeurs intraventriculaires selon le siège.
| |
n |
% |
| Ventricules latéraux |
10 |
52.63 |
| Troisième ventricule |
5 |
26.32 |
| Quatrième ventricule |
4 |
21.05 |
| Total |
19 |
100 |
Tableau II : Neuropathologie des tumeurs intraventriculaires.
| |
n |
% |
| Ependymome |
4 |
21.05 |
| Oligodendrogliome |
3 |
15.79 |
| Astrocytome |
3 |
15.79 |
| Glioblastome |
3 |
15.79 |
| Craniopharyngiome |
2 |
10.53 |
| Kyste épidermoïde |
2 |
10.53 |
| Méningiome |
1 |
5.26 |
| Tératome |
1 |
5.26 |
| Total |
19 |
100 |
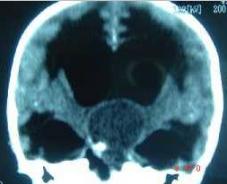
Figure 1
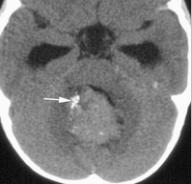
Figure 2
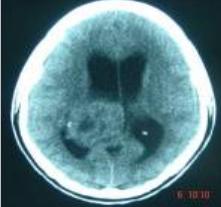
Figure 3
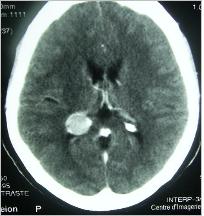
Figure 4
REFERENCES
- ANDERSON RCE, GHATAN S, FELDSTEIN NA. Surgical approaches to tumors of the lateral ventricle. Neurosurg Clin N.Am.2003;14:509-525.
- BOUGEARD R, MAHLA K, ROCHE PH, HALLACQ P, VALLÉE B, FISHER G. Kyste épidermoïde des ventricules latéraux. Neurochirurgie 1999;45:316-320.
- CARMEL PW. Tumors of the third ventricle. Acta Neurochirurgica 1985;75:136-146.
- DELANDSHEER JM, GUYOT JF, JOMIN M, SCHERPEREEL B, LAINE E. Accès au troisième ventricule par voie inter-thalamo-trigonale. Neurochirurgie 1978;24:419-422.
- FOURNIER D, PASCO-PAPON A, MENEI P, MERCIER P, GUY G. Tumeurs intraventriculaires. Encycl Med Chir Neurologie; 17.250-A-10,1997.
- HOFFMAN H. Supratentorial brain tumors in children.Youmans (Ed), Neurological surgery, 2nd edition, vol 5. Saunders, Philadelphia, USA (1982), P 2720.
- KLOC W, IMILIENSKI BL, WASILEWSKI W, STEMPNIEWICZ M, JENDE P, KARWACKI Z. Meningioma of the lateral ventricles of the brain in children. Child’s Nerv Syst 1998;14:350-353.
- KOELLER K, SANDBERG GD. From the archives of the AFIP: cerebral intraventricular neoplasms: radiologic-pathologic correlation. Radiographics 2002;22:1473-1505.
- LEJEUNE JP, TOUSSAINT P. Anatomie et techniques chirurgicales pour l’abord du troisième ventricule. Neurochirurgie 2000;46:188-202.
- MATSUHIMA M, YAMAMOTO T, MOTOMACHI M, ANDO K. Papilloma and veinous angioma of the choroids plexus causing intraventricular hemorrhage: report of 2 cases. J Neurosurg 1973;39:666-670.
- NAKAJIMA M, NAKASU S, HATSUDA N, TAKEICHI Y, WATANABE K, MATSUDA M. Third ventricle choroid glioma: case report and review of the literature. Surg Neurol 2003; 59:424-428.
- NISHIO S, MORIOKA T, MIHARA F, FUIKI M. Subependymoma of the lateral ventricles. Neurosurg Rev 2000; 23: 98-103.
- PECKER J, GUY G, SCARBIN JM. Les tumeurs intraventriculaires supratentorielles. Sem.Hôp. Paris 1971; 47: 526-534.
- PIGUET V, DE TRIBOLET N. Choroid plexus papilloma of the cerebello-pontine angle presenting as subarachnoid hemorrhage : case report. Neurosurgery 1984;15:114-116.
- SANTORO A, SALVATI M, FRATTI A, POLLI FM, DELFINI R, CANTORE G. Surgical approaches to tumours of the lateral ventricles in the dominant hemisphere. J Neurosurg Sci 2002; 46:60-65.
- TORTORI-DONATI P, FONDELI MP, ROSSI A, PIATELLI G, BALZANIRI C. Intraventricular supratentorial tumors in children. Rays 1996; 21:26-49.
- YARSAGIL MG. Microneurosurgery of CNS Tumors. Stuttgart, Georg Thieme Verlag, 1996,vol IVB, pp 38-42, 56-57, 63-65, 313-318, 320-323
- YARSAGIL MG, ABDULRAUF SI. Surgery of intraventricular tumors. Neurosurgery 2008;62:1029-1040.
- ZUCCARO G, SOSA F, CRUCIA V, LUBIENIECKY, MONGES J. Lateral ventricle tumors in children : a serie of 54 cases. Child’s Nerv Syst 1999;15: 774-785.




