|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
ABSTRACT Background Aim Methods Results Conclusion Key words: Developing country, Geriatric population, Nigeria, Neurological diseases Introduction Objectif Méthodes Résultat Conclusion Mots clés: Gériatrie, maladies neurologiques, Nigéria INTRODUCTION Neurological disorders constitute a major burden of disease worldwide (14). This is more so in the elderly patients in whom non communicable conditions like stroke and neurodegenerative diseases predominate. In the developing countries, neurological infections like meningitis and tetanus also contribute significantly to the high burden of disease (6). Worldwide, one out of nine deaths results from a disorder of the nervous system (1). Moreover, stroke and other cardiovascular diseases are likely to increase substantially over the next few decades in lower-income countries(3). This is because of their expected health and demographic transition, adding to the current infectious and poverty-related disease (21). The highest incidence and prevalence of disorders of the nervous system are in developing countries, where the number of neurologists is lowest (1, 2). Furthermore, there has been enough evidence showing that, in the years to come, policy-makers and health-care providers in developed and developing countries alike may be unprepared to cope with the predicted rise of the prevalence of mental and neurological disorders and the disability associated with them (23). The world’s population is ageing and life expectancy is projected to continue to rise, with gains of 10 years or more in sub-Saharan Africa by 2020 (1). Although enormous challenges still persist in the control of infectious diseases in sub-Saharan Africa, the emergence of non communicable diseases especially stroke and other cardiovascular diseases has added to the threats on the health of adult Africans (12). The health transition has therefore led to what has been known as a double burden of disease’ for the developing world: first the unfinished agenda’ of the infectious diseases (particularly among the young) and second the emerging agenda’ of non communicable diseases particularly cerebrovascular diseases and malignancies. This paper is a study of the pattern of neurological disorders amongst geriatric patients (aged 60years and above) admitted into the medical wards of University of Port Harcourt Teaching Hospital (UPTH). It also sets out to determine the current burden of such diseases in this age group and to assess the mortality rates from neurological disorders among this age group. METHODS Retrospective data was obtained from the ward registers and the medical records department for all geriatric patients (aged 60 years and above) managed in the medical wards of the University of Port Harcourt Teaching Hospital between June 2002 and May 2006. The University of Port Harcourt Teaching Hospital serves as the main referral centre for Rivers State and neighbouring States of Abia, Akwa Ibom, Bayelsa and Imo States, all in the Niger Delta region of Nigeria. Data extracted included age, sex, diagnosis and outcome of treatment. Diagnosis of most cases was clinical. In the study period covered, there were no facilities for electrodiagnostic procedures such as nerve conduction studies, electromyography and electroencephalography. Only very few patients with cerebrovascular accident and other intracranial pathologies had computer tomography scan or magnetic resonance imaging performed on them as most could not afford to pay for it. Diagnosis of stroke subtype was often done with the WHO criteria for acute stroke syndrome (16). All neurological admissions were analyzed and classified in accordance with the ICD- 10 (22). Data was analyzed using the statistical package SPSS 11. RESULTS There were 1138 patients aged 60 years and above admitted into the medical wards over the study period out of 2736 total medical admission. This constitutes 41.6% of all medical admissions over the same period. Geriatric patients with neurological disorders were 368, representing 13.5% of all medical admissions and 32.2% of total geriatric admissions respectively. The age and sex distribution of all admitted geriatric patients is as shown in Table I. There were 197 males and 170 females admitted with neurological disorders, giving a male to female ratio of 1.2:1. There was a decreasing frequency of geriatric admissions for neurological disorders with increasing age. Stroke, the commonest cause of geriatric neurological admission, accounted for 289 (78.7%) cases. Hypertensive encephalopathy was responsible for 23 (6.3%) admissions. Neurodegenerative disorders like Parkinsonism and dementia constituted 5% of all geriatric admissions. There were nine cases of dementia, clinically diagnosed following neuropsychological assessment as Alzheimer’s disease in two patients, vascular dementia in another two while five patients had senile dementia. Pyogenic meningitis and transient ischemic attack accounted for 5 (1.4%) admissions each. The total mortality from neurological disorder among geriatric patients during the period was 137(37.3% of all neurological disorder). Stroke constituted the highest mortality with a total of 115 (83.9%) deaths. Of these, ischaemic stroke had a case fatality rate (CFR) of 37.2% while intracranial heamorrhage alone and that with subarachnoid extension had a CFR of 64% and 57.1% respectively (Table II). Subarachnoid heamorrhage (SAH) had a CFR of 25%. Some neurological infections like rabies, tetanus, tuberculous meningitis though rare, all DISCUSSION Stroke is the third most common cause of adult mortality worldwide after ischaemic heart disease and cancer (23). Most of the stroke incidence in developing countries is likely accounted for by the increasing prevalence of conventional risk factors such as hypertension (which increases with age), diabetes, hypercholesterolaemia and smoking as populations adopt a more urbanized lifestyle (4). A high prevalence rate of hypertension (as high as 30.2% in those aged 60-64 years and 44.8% in the age group 65-69 years) has been reported from urban areas of Nigeria (18, 8). Only 33.8% of these patients are aware of being hypertensive and only about 65% of those who are aware are said to be on any form of treatment (8). In a setting like this, the incidence of long term complications of hypertension such as stroke is expected to be high. Stroke accounted for 78.7% of all the neurological disorders in this study. Reports from previous studies in Nigeria and other populations of African descent shows that majority of stroke cases occur as a complication of hypertension (15, 5). A similar high frequency of stroke was also reported by McLigeyo( 13) amongst geriatric admissions at the Kenyatta National Hospital; Kenya. Talabi(19) also reported a predominance of stroke (50.4%) in a 3-year review of neurological admissions into the adult ward of a tertiary centre in Ibadan, South- West Nigeria. The age distribution of geriatric admissions (Table1) shows a decreasing frequency of geriatric admissions with increasing age. This may be a reflection of the general population distribution of adult Nigerians seen in this hospital, or it may suggest a negative relationship on survival between the effect of hypertension and other non-communicable diseases with increasing age (18). There were 19 cases of neurological infections constituting 5.2% of all geriatric neurological admissions. The commonest infections were Pott’s disease and pyogenic meningitis. Other infections seen were tetanus, tuberculous meningitis, rabies and cerebral abscess. This is in keeping with findings by Chapp- Jumbo( 6) who reported pyogenic meningitis as the commonest cause of neurological infection in the same centre among patient. Tetanus, rabies, tuberculous meningitis, and cerebral abscess, all had a case fatality rate (CFR) of 100%. These cases are also preventable and call for the need for booster doses of tetanus vaccine to be given to the elderly. Improved housing and tuberculosis control programmes might help reduce the incidence of tuberculosis. RECOMMENDATION Of all mortality resulting from neurological disorders, Stroke deaths constituted 83.9 %. with intracerebral heamorrhage recording a case fatality rate as high as 64%. This high mortality is a cause for alarm and further reiterates the need for a preventive strategy in the face of an ever increasing burden on scarce health resources. This could be addressed by improving public knowledge about stroke through health education, encouraging self health monitoring practice (blood pressure and blood sugar checks) and medication compliance. The individual should be encouraged through jingles, radio announcement, bill boards, television advert to attend periodic medical checkup as hypertension is a silent disease. Other risk factors for stroke, for example diabetes mellitus and hyperlipideamia should be periodically checked for. The patronage of prayer houses as an alternative to hospital should be discouraged so that patients could be managed early at the onset of their ill health to reduce mortality. A major responsibility of the healthcare provider is to spend quality time with identified risk group (geriatric) and advise on lifestyle modification like regular exercise ( at least thirty minutes brisk walk daily ), low salt diet, avoidance of smoking and excessive alcohol intake. Emphasis should be made on the benefits of taking grain, fruit, vegetables and legumes, in addition to the need for drug compliance. These have been found to reduce the risk of stroke significantly (7). CONCLUSION The implication of this study is that major input in healthcare and preventive activities especially in neurological services should be directed at stroke. The need for setting up of a dedicated stroke centre even if at the regional level cannot be overemphasized. There is also a need to intensify effort at adequate monitoring of blood pressure, provision of affordable hypertensive treatment and secondary stroke prevention measure. TABLE 1 Age-Sex distribution of all geriatric patients
TABLE 2 Distribution of neurological morbidity and mortality
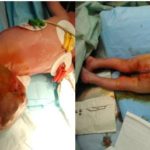
RESUME Objectif Méthode Résultats Conclusion Mots clés : chimiothérapie, chirurgie, Niger, tératome sacro-coccygien, traitement. SUMMARY Objective Method Results Conclusion Key words: chemotherapy , Niger, sacrococcygeal teratoma, surgery,treatment INTRODUCTION Le tératome sacro-coccygien est une tumeur congénitale germinale se développant à la région pré sacrée. L’incidence se situe entre 0.25-0.28/10000 naissances (3,4). Dans 90% des cas, les tératomes sacro-coccygiens sont rapportés chez le nouveau né. Il ya une forte prédominance féminine et chez les jumeaux (11,20). Le tératome se développe à partir des cellules embryonnaires pluripotentes du nud de Hensen échappant au contrôle de l’induction neuronale. (1, 2 , 3, 4, 6, 7 16, 18). Selon la localisation, basée sur l’extension locorégionale, les tératomes sacro-coccygiens ont été classés en 4 types. La localisation a une valeur pronostique (1,11). Dans les 2/3 des cas, il s’agit d’une une tumeur bénigne (1, 2, 3, 6, 7,16). Holzgreve et col. (10) ont décrit un algorithme dans la prise en charge des tératomes sacro-coccygiens. Les tératomes bénins ont un taux de récidive significatif. En présence de métastases, la chimiothérapie donne des bons résultats. (16). A partir d’une étude rétrospective, nous décrivons le profil épidémiologique des tératomes sacro-coccygiens observés à Niamey. En se basant sur les possibilités diagnostiques et thérapeutiques locales ainsi que les données de la littérature, nous proposons une stratégie de prise en charge. METHODE Une étude rétrospective a été réalisée dans le service de neurochirurgie de l’hôpital national de Niamey portant sur les tératomes sacro-coccygiens admis entre Janvier 1998 et novembre 2008. Il s’agissait d’une analyse des dossiers de patients, nourrissons et adultes admis et opérés pour tératome sacro-coccygien. La classification clinique de la section chirurgie de l’académie américaine de pédiatrie a été utilisée. L’examen clinique et radiologique déterminait le siège du tératome et ainsi la voie d’abord. Ont été aussi analysés les aspects tumoraux per-opératoires et les difficultés de la résection complète. Une analyse des arguments de l’indication opératoire en l’absence de la chimiothérapie au Niger a été menée. L’évolution post opératoire immédiate et à 3 mois a été analysée. Une revue de la littérature sur la pathogénie des tératomes sacro-coccygiens, les moyens diagnostiques et thérapeutiques anténataux a été réalisée. RESULTATS Etaient sélectionnés les dossiers de 59 patients opérés entre janvier 1998 et novembre2008. L’étude comprenait 59 nouveaux nés et nourrissons âgés de 1jour à 8mois. La moyenne d’âge était de 47.34 jours. Il s’agissait de nourrissons de sexe féminin dans 66.01% des cas (39 cas), des nouveaux nés issus de mariage consanguin dans 28.81% (17 cas). Le niveau socio-économique des parents était faible dans 91.52% des cas (54 patients) ; il s’agissait de grossesse de 8-9 mois dans 93.44% des cas (56 cas). Une échographique prénatale a été faite dans 7.45% des cas (12cas) et a révélée la malformation dans 2cas (3.38%). L’accouchement a été réalisé par césarienne dans 38.98% des cas (23 cas). La taille de la malformation était comprise entre 24 et 43cm de grand diamètre avec une moyenne de 26.57cm. L’intervention chirurgicale a été pratiquée de manière constante après J15 de naissance. A 3 mois post opératoire 41 patients sur 59 étaient revus (7 décès et 11 perdus de vue). Sur ces 41 patients, une récidive était palpable dans 11 cas (18.03%). Il s’agissait de patients pour lesquels l’exérèse complète n’était pas possible. Dans cette série l’exérèse incomplète était associée aux décès et aux récidives. Les patients revus sans récidive (30 patients) ont eu une bonne évolution avec un recul de 1 an pour chacun. Certaines récidives ont été réopérées (4/11 cas) avec absence de développement tumoral à 1an. DISCUSSION La plupart des tumeurs du nouveau né sont des tératomes (5). Elles sont localisées au niveau sacro-coccygien dans 57% des cas (3). Une forte prédominance féminine et chez les jumeaux (11, 17, 20) sont observées. Dans 66.01% des cas, il s’agissait de nourrissons de sexe féminin. Plusieurs théories sont avancées pour expliquer la survenue des tératomes sacro-coccygiens. Pour Middeldorpf (13) en 1885, le tératome sacro coccygien est du à un défaut de résorption de la membrane cloacale anale. Askanazy en 1907 (1) évoque un échappement des certaines cellules embryonnaires à l’induction neuronale (6). Selon Willis (19) 1967, le tératome sacro-coccygien se développe à partir des cellules pluripotentes du nud de Hansen. Le nud de Hansen pour Colleen (3) est une agrégation de cellule primitive pluri-compétentes situées à l’origine sur la partie postérieure de l’embryon .Ces cellules migrent secondairement vers la partie caudale au cours des premières semaines de la vie embryonnaire pour se trouver à la partie antérieure du futur coccyx. Cette migration est inhabituelle. Sur le plan histologique, il s’agit d’une tumeur d’origine mésodermique contenant des tissus provenant des trois couches embryonnaires (6). Selon la section chirurgie de l’Académie américaine de pédiatrie, la classification clinique est un bon indicateur pronostique des tératomes sacro-coccygiens(3). Les tumeurs sont divisées en 4 types : Dans cette série il est rapporté 39 cas (63.93%) de tumeurs de type I et 22 cas (36.06%) de tumeurs de type II. Aucune tumeur de type III ou IV n’a été rapportée. Une échographique prénatale a été faite dans 7.45% des cas (12 cas) et a révélée la malformation dans 2 cas (3.38%). Le diagnostique prénatal par l’échographie peut être fait à partir de la 22è semaine selon Sung (18). Holzgreve et col. (10) ont élaboré un algorithme de prise en charge de tératomes sacro-coccygien diagnostiqué en anténatal basé sur la maturation pulmonaire, la présence ou non de placentomégalie et /ou d’hydrops fetalis. En l’absence de placentomegalie ou d’hydrops foetalis, des échographies de surveillance de la maturation pulmonaire seront réalisées, puis une césarienne prophylactique. Pour Hamilton (7) l’apparition d’hydrops foetalis après la 30è semaine s’accompagne d’une mortalité de 25% ; lorsque l’hydrops fetalis apparait avant la 30è semaine la mortalité est de 93%. Le développement de la chirurgie ftale a permis une réduction de la mortalité. Dans une série rapportée par Mackin (14) portant sur 41 ftus porteurs de tératome sacro-coccygien suivis et traités en anténatal entre la 27è la 37è semaine, le taux de survie est de 77% des cas. Plusieurs types de traitement ont été utilisés : thermocoagulation au laser, la sclérose alcoolique, le drainage kystique, l’amnio-drainage, le shunt vésico-amniotique. Ces différents traitements ont améliorés la survie mais la morbidité est toujours importante. Le traitement chirurgical consiste en une exérèse la plus complète possible avec ablation du coccyx (15). Sur le plan histologique, on décrit les formes immatures, les formes matures et les EST (endodermal sinus tumor) qui sont de tumeurs bénignes dans les 2/3 des cas (12,16). En cas de récidive une transformation maligne est possible. Les tumeurs sont classées selon Haltman (8) en grade 1 à 3. Les tératomes de grade 2 ou 3 sont des indications à la chimiothérapie complémentaire à base de Vinblastine, Actinomycine et cyclophosphamide (12). Une exérèse incomplète associée à une conservation du coccyx est un facteur de récidive tumorale (11,16). Mais l’exérèse complète est parfois obtenue au prix de multiples transfusions, de délabrement musculaire important, de destruction du sphincter annal, ou du nerf sciatique. (8). L’exérèse incomplète est le principal facteur de récidive dans cette série. Pour Herema (9), le grade de la tumeur n’est pas un facteur de récidive. Mais le grade de la tumeur peut rendre l’exérèse complète difficile. Dans cette série la récidive tumorale et la mortalité sont associées à l’exérèse incomplète (7 cas de décès et 11 cas de récidive soit 30,50% des cas). Pour tous ces patients, l’exérèse complète macroscopique n’était pas possible. L’exérèse complète est un traitement efficace et suffisant dans les formes immature du tératome sacro coccygien dans 80 à 100% des cas (15). Dans une étude de cohorte entre 1982 et 2003, 256 cas de tératomes sacro coccygiens étaient rapportés dans le German Makei Registry (2). Dans cette étude, les tératomes matures ont bénéficiés d’une chimiothérapie post chirurgicale et une rémission complète était obtenue au cours d’une surveillance de 229 mois. Ces résultats satisfaisants après chimiothérapie sont rapportés par plusieurs auteurs (1, 8, 15). Néanmoins, les résultats sont variables selon les protocoles de chimiothérapie; le protocole associant Vinblastine, Bléomycine, Cisplatinium, Isosfamine (2× VBC + 4×IC) semble donner de meilleurs résultats (2). Pour les tératomes immatures, la chimiothérapie n’est pas systématique et le taux de transformation maligne après une chirurgie d’exérèse complète dans le German Makei Registry était de 0.8% en 38 mois (2). Dans notre étude l’exérèse complète a été obtenue dans 41 cas (69.49%) et aucune récidive tumorale n’était rapportée à 3 mois. Par contre, chez les patients avec exérèse incomplète (18 cas), 11 (61.11% des cas) ont présenté une récidive à 3 mois en l’absence de chimiothérapie. Sur un plan général, le recul a été de 1 an pour 30 cas (50.84%) sans récidive tumorale dans notre étude. Le pronostic du tératome sacro coccygien est lié au type histologique tumoral et à la possibilité d’exérèse complète. La chimiothérapie doit être systématique lorsque l’exérèse complète ne peut être obtenue. CONCLUSION Les tératomes sacro-coccygiens sont fréquents au Niger et impliquent une approche pluridisciplinaire. Lorsque l’exérèse est incomplète une chimiothérapie devra être envisagée.
RESUME L’association de la myasthénie à une dysthyroïdie a été peu décrite en Afrique. Trois observations seulement ont été rapportées en Afrique du Nord. Nous rapportons un cas observé chez une ivoirienne de 24 ans. Mots-clés: myasthenia gravis, hyperthyroïdie, maladie de Basedow, maladie auto-immune, Afrique noire. ABSTRACT The association myasthenia gravis and dysthyroïdy has been very rarely reported in Africa. Only three cases have been reported in North Africa. We report a case observed in a young Ivorian woman of 24 years old. Keywords: myasthenia gravis, hyperthyroidism, Basedow’s disease, autoimmune disease, Africa INTRODUCTION La myasthénie est une affection rare d’origine auto-immune. Elle est plus fréquente chez la femme que chez l’homme, surtout entre 20 et 30 ans. Son diagnostic n’est pas aisé et elle peut rester longtemps méconnue. OBSERVATION Mlle B.A.A. âgée de 24 ans, ivoirienne, métisse ivoiro -asiatique (grand- mère vietnamienne) a été reçue en consultation au service de Neurologie du CHU de Yopougon le 06 Juillet 2007 pour une suspicion de myasthénie. Ce tableau initial s’est complété d’une perte de poids d’environ 5kg en quatre mois associée à des palpitations, une dyspnée d’effort, une hyperémotivité, une insomnie, une fatigabilité musculaire anormale à l’effort prédominant à la racine des membres à l’origine de chutes fréquentes (surtout à la montée des escaliers). Cette fatigabilité variable dans journée est plus marquée le soir que le matin et s’atténue au repos. Par ailleurs on notait la réapparition de la dysphonie associée à des troubles de la déglutition avec la Les taux des hormones thyroïdiennes T3 libre (Triiodothyronine) et T4 libre (Tétraiodothyronine) étaient égaux à 16,7 pmol/l (taux normal compris entre 3,7 et 8,7 pmol/l) et à 29 pmol/l (taux normal compris entre 8 et 21 pmol/l). Le taux de TSHus (Thyréostimuline ultra-sensible) était égal à 0,13 µUI/ml (taux normal compris entre 0,17 et 4,05 µUI/ml). Les taux d’auto-anticorps anti-récepteurs de l’acétylcholine étaient égaux à 3,8 nmol/l. (taux normal inférieur à 0,2 nmol/l). Les taux d’anticorps anti-récepteurs de la thyroïde étaient normaux. L’évolution clinique était favorable, marquée par une récupération pondérale (Poids = 51 kgs 11 mois après le début du traitement ; soit un gain de 10kgs) et par une régression considérable des signes neurologiques avec une régression nette mais transitoire de l’exophtalmie. COMMENTAIRES L’association myasthénie et hyperthyroïdie est bien connue et a été décrite en Amérique [2, 3, 10, 15, 18], en Europe [6, 7, 8, 9, 13, 14], en Asie [11, 17] et en Afrique du Nord [1, 16]. Kendall et al [7] suggèrent un rôle possible des facteurs génétiques dans le développement des maladies auto-immunes et peut-être aussi dans l’association myasthénie et dysthyroïdies. Par ailleurs la fréquence de la maladie semble être plus élevée dans les familles où un cas a déjà été diagnostiqué [16]. Notre patiente est métisse ; sa grand-mère est asiatique vietnamienne et sa sur aînée est porteuse d’un goitre thyroïdien. Il n’a pas été possible de faire un bilan génétique poussé dans cette famille. Les anticholinestérasiques et les antithyroïdiens de synthèse associés à la corticothérapie constituent le traitement de première intention [16]. Ce traitement a été efficace chez notre patiente entraînant une régression des signes. CONCLUSION L’association myasthénie et dysthyroïdie mérite d’être connue du milieu médical qui doit la rechercher systématiquement surtout devant un tableau associant une exophtalmie importante, un amaigrissement marqué et une atteinte fluctuante des nerfs crâniens bulbaires. L’électroneuromyographie et le dosage des hormones thyroïdiennes permettent de faire le diagnostic. MYOTONIC DYSTROPHY: CLINICAL AND MOLECULAR SPECTRUM IN KWA ZULU NATAL, SOUTH AFRICAABSTRACT Background and Purpose Method Results Conclusion Key words: Myotonic Dystrophy, Clinical Description. Molecular Diagnosis RESUME La myotonie dystrophique est la forme la plus commune de la dystrophie musculaire de l’adulte. Les type 1 et 2 de la myotonie dystrophique sont des désordres multisystemiques génétiquement dominant autosomique ; le type 1 avec une faiblesse principalement distale et le type – 2 avec une faiblesse principalement proximale. Le type 1 est provoqué par l’expression instable de trinucleotide de CTG. Le type – 2 est provoqué par un tétranucleotide, expansion de CCTG. Toutes les mutations peuvent être détectées en utilisant une combinaison des techniques de l’amplification en chaîne par But Méthode Résultats Conclusion Mots clés : Myotonie Dystrophique, clinique, diagnostic moléculaire, Sud Afrique INTRODUCTION Myotonic dystrophy is the commonest form of adult muscular dystrophy. Myotonic dystrophy type 1 and 2 (DM 1 and DM 2) are autosomal dominant inherited disorders with unusual multisystem clinical features characterized by myotonia, progressive muscle weakness and wasting, cataracts, hypogonadism, frontal balding, cardiac conduction defects and diabetes. Severity varies from asymptomatic to severely affected. (3) DM 1 is caused by the expansion of an unstable CTG trinucleotide repeat in the 3′ untranslated region of the myotonic dystrophy protein kinase gene on chromosome 19q13.3. (4, 6, 12) The postulated disease mechanism is thought to be the result of a reduction of the DMPK gene product, neighbour gene suppression (SIX5) and the processing of RNAs with longer CTG repeats. (1, 4) The CTG repeat is polymorphic in the general population. Healthy individuals have alleles with repeats lengths ranging between 5 and 35. A repeat length of between 35 and 49 is considered a “premutation” allele. Patients with DM 1 have expansions between 50 and several thousands. The size of the repeat is positively correlated with disease severity and inversely correlated with age of onset of symptoms. DM 1 is characterized by anticipation where affected individuals in succeeding generations have an earlier age of onset and more severe clinical course. (1, 4, 6, 12) Direct analysis of the CTG repeat expansion has a specificity and sensitivity of 100%. All DM1 mutations can be detected using a combination of the Southern Blot and Polymerase Chain reaction (PCR) techniques. (1, 3, 4, 6, 12) PCR is used to identify DM1 repeats between 5 and 200.Using specifically designed synthetic oligonucleotide primers based on the sequences flanking the triplet repeats, the unstable region can be easily amplified. If run on a 3, 5 % metaphor gel along with a size standard, the length of the repeat can be accurately determined. Repeats greater than 500 are not reliably amplified by PCR. Southern blot analysis of DNA digested with one of several restriction endonucleases (EcoR1, BamH1, Nco1, Bg1) is the procedure of choice for detection of CTG repeats greater than 200. Several Probes are available for hybridization. Using southern blot analysis, small-expanded alleles can be detected, which are seen to co-migrate with the normal allele during agarose gel electrophoresis after PCR is performed. This is usually difficult to resolve hence the use of Southern hybridization for these cases. The above are based on the new nomenclature and DNA testing guidelines for DM1 produced by the International MD Consortium. (2) DM 2 is linked to the long arm of chromosome 3q21. (13, 15) It is caused by a tetranucleotide, CCTG expansion in intron 1 of the zinc finger protein 9 (ZNF9) gene that interferes with processing of a variety of RNAs. (13, 15) DM 2 closely resembles DM 1 clinically. However, there are important differences. (5)
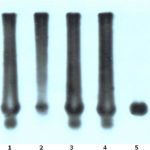
Prior to the discovery of the DM2 gene, 98% of patients with myotonic dystrophy demonstrated expanded CTG repeats on chromosome 19. (6,12,15) Numerous studies have been performed focusing on characterizing the molecular and clinical spectrum of DM 2 but the frequency with which it occurs in the general population or within the DM group is as yet uncertain. The exact incidence of DM2 will be easier to determine with increasing testing for the ZNF9 gene. (5) No data has been published regarding the frequency of both forms of DM in clinically affected DM individuals in KwaZulu – Natal (KZN), a province in South Africa. This study aims to characterize the clinical spectrum and molecular features of myotonic dystrophy patients in KwaZulu – Natal between 1989 and 2004. METHODS 1.1. Patient identification and assessment Patients included in this study were identified from the database of patients diagnosed with Myotonic Dystrophy at the Department of Neurology in KZN from 1989 to 2004. Consent for DNA analysis was obtained from each patient. Blood samples were collected in EDTA tubes. DNA extractions were performed using conventional procedures and PCR analysis of the patients DNA was performed at the Neuroscience Laboratory, University of Natal. Samples were sent to Department of Genetic Medicine, Sir Ganga Ram Hospital, Rajinder Nagar, New Delhi for analysis by PCR and southern hybridization. PCR ANALAYSIS IN UNIVERSITY OF NATAL NEUROSCIENCE LABORATORY Optimised PCR procedures using primers specific for DM1 were performed on all patient samples. A PCR assay was optimized using primers specific for DM2, and all patient’s negative for DM1 expansion were subjected to the DM2 PCR assay. PCR products were electrophoresed on a 2% agarose gel and analysed using the GelDoc software from Biorad. The PCR products were subsequently purified using the HighPure kit from Roche. The purified products were subjected to DNA sequence analysis using the 3100 Genetic Analyser.The results were analysed using the Biotools DNA sequence analysis software. Those patients’ samples found to not have a DM1 or DM2 duplication using the PCR assays were subjected to Southern hybridization using specifically designed probes. DNA analysis at Department of Genetic Medicine Sir Ganga Ram Hospital was done using the methods described in Current Protocols in Human Genetics (9) STATISTICAL ANALYSIS Data were captured in Microsoft excel and exported into SPSS version 11.5 (SPSS inc. Chicago, Illinois, USA) for statistical analysis. Simple one-way frequencies and bar charts were used to describe categorical variables. Quantitative variables were described using means and standard deviations. RESULTS Twenty five patients were identified from previous referrals to the neurology department. Eighty five percent of patients were of Indian decent and the remaining 15% were Caucasian. No African patients were identified in both the included and excluded patients. Sixty five percent were male and 35% female. In the majority (65%) the age of onset of clinical symptoms was below the age of 40 years. The average age of onset was 31.35. Twenty five percent had no family history of note. Of the remaining 75%, positive parental history was noted in 30%, 65% in siblings and 10% in offspring. No abnormalities were noted in the vital signs. One patient was on treatment for hypertension. Clinical characteristics are summarized in tables 1 and 2.Fifty five percent demonstrated a normal MMSE of 30. Twenty five percent demonstrated mild cognitive impairment of between 26-29 and 20% moderate impairment (20-25). Symptoms of hypersomnolence were found in 30% with 5% requiring treatment with methylphenidate. Basic blood investigations such as full blood count, renal function, liver function and other electrolytes were all normal. Elevated cholesterol was noted in 30%.One patient was on treatment for hypothyroidism. Three (15%) patients were being treated for diabetes mellitus type 2.Creatinine Kinase was mildly elevated in 50% .The highest level obtained was 899.The chest radiograph was normal in 80% with the remaining 20% having no available CXR. Electrocardiograph was performed in 75% of patients with 15 % demonstrating a left bundle branch block and 5 % a right bundle branch block. Nerve conduction studies were obtained in 60% of patient and were normal in 55%. The 1 patient demonstrated mild abnormalities with slightly decreased amplitude in median and peroneal nerves. Elelectromyography was performed in 85 % of patients with all demonstrating typical myotonic changes while 40% had evidence of myopathic findings as well. All patients were managed supportively with physiotherapy and occupational therapy. At the end of the study date 2 patients (10%) had demised and 1 (5%) was lost to follow up. The remaining patients were followed up either telephonically or with a recent visit to our clinic. Southern blotting performed at Sir Ganga Ram Hospital demonstrated expanded CTG repeats in all 20 samples. The PCR analysis was unable to demonstrate expanded alleles. Southern blot studies confirmed the presence of an expansion in all 20 samples for the CTG trinucleotide repeat found in myotonic dystrophy type 1. See figure 1. DISCUSSION All patients included in this study presented with predominantly distal weakness and a clinical assessment of type1 myotonic dystrophy was made. The molecular diagnosis confirmed the presence of expanded repeat for myotonic dystrophy type 1 supporting the clinical diagnosis. The study revealed that the majority of patients in KwaZulu – Natal who were affected by Myotonic Dystrophy were of Indian Descent. No patients of African origin were identified. A previous study by Lotz and Van Der Meyden (10, 11) in 1985 identified predominantly white patients in the northern Transvaal and no patients of African origin were documented. Goldman (7) in addition documented no South African Negroid patients with myotonic dystrophy. In addition Goldman (7) found that South African blacks have significantly fewer large repeat lengths than do white and Japanese populations and suggested that the occurrence of fewer large CTG repeats in the normal range may, in part, explain the absence of DM in southern African blacks. Goldman (8) further suggested that DM mutations in the Afrikaans population might have originated from a common initial founder who introduced one of the European ancestral mutations. The majority of patients demonstrated typical clinical features of myotonic dystrophy. EMG was diagnostic in those patients in whom they were performed. PCR did not demonstrate any expanded repeats. However the expansions were observed in all samples with southern blotting. While the southern blot expansions could not be quantified, they usually demonstrate expanded repeats when larger than 200.The negative PCR would therefore confirm that PCR can only be used to demonstrate expansions in patients with shorter repeats of between 5 – 200. All patients demonstrated clinical features of myotonic dystrophy type 1 and in view of the molecular findings this would suggest that patients with obvious clinical features probably possess larger repeat lengths, which would only be confirmed using southern blotting. PCR should therefore be used as a screening procedure for asymptomatic relatives of affected individuals to ascertain if they demonstrate the trinucleotide repeats and are at risk of becoming symptomatic at a later stage. Mildly symptomatic patients can also be screened with PCR, as they may possess shorter repeats. In conclusion, this study identified patients presenting with myotonic dystrophy in KwaZulu – Natal and demonstrated that Myotonic Dystrophy Type 1 remains the commonest clinical and molecular presentation. In addition it supported previous findings in which no South African of African decent was found to be affected by the disease. The molecular studies confirm that PCR is of limited value as only small repeats less than 200 can be demonstrated by this method. PCR may be important in asymptomatic individuals or for genetic counseling. Southern Blotting remains the gold standard in obtaining a molecular diagnosis. An important finding is that the clinical diagnosis was confirmed by molecular tests and this would suggest that clinical diagnosis is sufficient and molecular confirmation is not a requirement. The molecular testing would be of value in differentiating between DM1 and DM2 and in prenatal testing. Table 1. Frequency of clinical characteristics
Table 2. Frequency of distribution of wasting and weakness and extent of disability
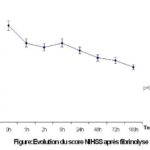
 FIGURE 1
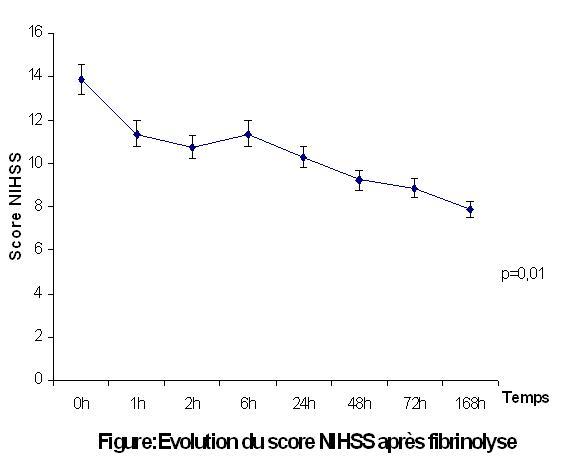
RESUME L’utilisation du rt-PA a modifié la prise en charge des infarctus cérébraux à la phase aigüe. L’objectif de cette étude est de rapporter l’expérience du CHU de Limoges. Résultats Chez les 43 autres traités par voie IV, 42% avaient une amélioration de plus de 5 points du score NIHSS à J7, 25,6% étaient retournés à domicile indépendants. 8 patients avaient une transformation hémorragique dont 3 symptomatiques (7%), 6 patients étaient décédés à un mois. Conclusion Mots clés : infarctus cérébral, thrombolyse, rt-PA ABSTRACT Objective Method Results Conclusion Key words: elderly, ischemic stroke, rt-PA, thrombolysis therapy INTRODUCTION L’efficacité du traitement des infarctus cérébraux par rt-PA en intraveineux dans les 3heures est établie [6,5,1]. Mais aujourd’hui des méta-analyses montrent que la fenêtre thérapeutique pouvait être élargie [3,14,15]. Certaines études observationnelles chez des sujets de plus de 80ans laissent envisager le traitement chez ces patients avec une sécurité [7,11]. La question de la fibrinolyse au delà des 3heures et chez des sujets de plus de 80ans est aujourd’hui objet de controverses. En attendant les résultats de l’étude ECASS III (European Cooperation Acute Stroke Study) et du registre IST3 [10] ces deux éléments font l’objet de débats dans la communauté médicale et constituent des indications hors AMM (autorisation de mise sur le marché). Plusieurs centres ont réalisé ce traitement de part le monde depuis la publication de l’étude NINDS (National Institue of Neurological Disorders and Stroke). L’objectif de ce travail est de rapporter d’une part l’expérience du Centre hospitalier Universitaire (CHU) de Limoges et d’autre part d’étudier le pronostic chez les sujets de plus de 80ans et ceux traités après 3h aux autres. PATIENTS ET METHODES Il s’agit d’une étude transversale de type descriptif portant sur les données des patients admis au CHU de Limoges pour un infarctus cérébral et ayant bénéficié de la thrombolyse du 1er Février 2004 au 30 Juin 2006 quel que soit leur devenir. L’inclusion était faite selon les critères de l’étude NINDS (National Institue of Neurological Disorders and Stroke) [10] avec une exception pour l’âge et le délai chez certains patients. Le consentement était obtenu chez tous les patients. Tous les patients avaient comme imagerie diagnostique avant traitement une IRM cérébrale comprenant les séquences diffusion (DWI), FLAIR, T1 et T2, T2*, et ARM 3DTOF. Ils ont en outre bénéficié d’un bilan biologique comprenant: glycémie, numération formule sanguine, bilan d’hémostase et plaquettes, un électrocardiogramme (ECG) et un monitoring cardiaque et de la pression artérielle. Une IRM cérébrale avec les mêmes séquences était effectuée systématiquement à 24h du traitement ou avant si complication. Le choix de la voie intra-artérielle était guidé par la présence de contre-indication à la fibrinolyse par voie intraveineuse (délai trop tardif, chirurgie récente, occlusion en T chez un patient, une occlusion basilaire). La surveillance clinique neurologique était effectuée à l’aide de l’échelle NIHSS (National Institute of Health Stroke Scale). Les données recueillies étaient outre les données sociodémographiques, les facteurs de risque, les données temporelles (délai d’admission, délai de traitement) le score NIHSS avant traitement et à plusieurs instants après traitement, les constantes cliniques avant le traitement, les données de l’imagerie, les complications post-fibrinolyse (transformation hémorragique, aggravation neurologique, décès) et le devenir de chaque patient ainsi que le RANKIN à 3mois. Pour l’analyse descriptive les données étaient présentées en pourcentage avec un intervalle de confiance à 95% pour les variables qualitatives et en moyenne avec écart-type pour les variables quantitatives. Plus spécifiquement nous avons analysé les données des sujets de plus 80ans et ceux traités après 3heures. Les tests statistiques usuels étaient utilisés pour l’analyse univariée: test de chi-deux pour les variables qualitatives et celui de Student pour les variables quantitatives. Pour l’analyse univariée l’odds-ratio ainsi que son intervalle de confiance à 95% étaient calculés. Le test ANOVA était utilisé pour comparer les scores NIHSS aux différents temps. Une régression logistique fut utilisée pour étudier la relation entre certains paramètres et le risque de transformation hémorragique et celui d’amélioration clinique. Le logiciel SPSS version 10.0 (Inc. Chicago, USA) était utilisé pour l’analyse statistique. Pour ces tests un p<0,05 était considéré comme significatif. RESULTATS Quarante sept patients étaient traités dont 4 par voie intra-artérielle et 43 par voie intraveineuse. Il s’agit de 24 hommes et 23 femmes; ils étaient âgés de 39ans à 84ans avec un âge moyen de 65,6ans (+9,9). Le score NIHSS médian avant traitement était de 15 avec une moyenne de 13,9 (+5,4). Les caractéristiques générales de la population sont résumées dans le tableau 1. Pour les 4 patients traités par voie intra-artérielle le délai médian de traitement était de 211,5min avec des extrêmes de 119min et 270min, ils avaient un score NIHSS médian de 12; les sièges étaient 1 sylvien superficiel, 1 sylvien profond, 1 sylvien total et 1 tronc basilaire. Le pronostic était bon chez tous car 3 sont rentrés directement à domicile indépendants et le dernier après un bref séjour de deux semaines en rééducation. Les données spécifiques concernant les 43 sujets traités par voie intraveineuse sont résumées dans le tableau 2. La figure 1 traduit l’évolution du score NIHSS chez ces sujets pendant la première semaine. Nous avons réalisé une étude descriptive dont l’objectif était de rapporter l’expérience du CHU de Limoges. Il ne s’agissait nullement de démontrer l’efficacité de ce traitement. Plusieurs données de la littérature l’ont clairement prouvé. La force de notre étude réside d’une part dans l’utilisation de l’IRM cérébrale comme imagerie diagnostique. Cet outil offre plus de sécurité dans le traitement par rt-PA que le scanner [8,9]. Toutefois une utilisation rationnelle de cet outil s’impose car elle pourrait dans certains cas exclure certains patients potentiellement éligibles pour la fibrinolyse. En effet dans notre expérience plusieurs patients ont été exclus sur la base de l’importance du volume de l’anomalie en diffusion alors que ces patients n’avaient aucun signe précoce d’ischémie cérébrale au scanner réalisé chez certains d’entre eux. Dans une étude sur la validité du score ASPECTS et les éléments pronostics du devenir de 203 patients ayant eu la fibrinolyse intraveineuse Barber et al. retrouvèrent une corrélation entre les scores ASPECTS et NIHSS avant thrombolyse d’une part et entre le score ASPECTS à 24h et le RANKIN [2]. En définitive la thrombolyse sur la base du scanner garde tout son intérêt si cet examen est pratiqué et interprété par un radiologue ayant une expérience sur la neuro-imagerie vasculaire à la phase aiguë des accidents vasculaires cérébraux. D’ailleurs la plupart des études et essais réalisés sur la fibrinolyse intraveineuse à la phase aiguë des AVC ischémiques l’ont été sur les données scannographiques. Les sujets de plus de 80ans n’avaient guère plus de transformation hémorragique ni plus souvent décédés que les autres. Le pronostic est donc similaire dans ces classes d’âges. La question de la fibrinolyse après 80ans soulève aujourd’hui beaucoup de passions. Les données de la littérature sont contradictoires. Oostenbrugge et al [7] en reprenant tous les cas de fibrinolyse à l’hôpital de Maastricht entre 1998 et 2004 et comparant les sujets de moins de 80ans à ceux ayant plus de 80 ans retrouvèrent des résultats très intéressants. Les hémorragies intracérébrales étaient significativement plus fréquentes chez les sujets de plus de 80 ans avec un odds-ratio de 4,22 mais chez 3 des 5 sujets âgés de plus de 80ans l’hémorragie étaient en dehors de la zone infarcie alors que les 5 cas d’hémorragie chez les sujets de moins de 80ans sont tous des transformations hémorragiques et plus fréquentes chez ceux ayant un score NIHSS initial élevé. Ce résultat pourrait être expliqué par une plus grande utilisation d’antithrombotique, une fréquence plus accrue de microangiopathie. Par contre d’autres études n’ont pas retrouvé de différence de risque [8,12,13]. La thrombolyse chez les sujets de plus de 80ans est hors AMM. Mais lorsqu’on sait qu’environ 25% des AVC survinrent chez ces sujets et qu’ils sont rarement inclus dans les essais cliniques et au vu des résultats de plusieurs études observationnelles la décision de fibrinolyse chez ces sujets devrait être envisagée au cas par cas et si possible guidée par une IRM. Ces patients ne devraient pas être systématiquement exclus uniquement sur le seul critère de l’âge. Les résultats de l’étude IST-3 [10] devrait apporter une solution à la question. La limite essentielle de ce travail est le faible effectif des sujets de plus de 80ans dans notre échantillon. Nous manquons peut-être de puissance pour mettre en évidence certaines associations rapportées dans la littérature telles l’hypertension artérielle et risque de transformation hémorragique. En conclusion cette étude montre la faisabilité et la sécurité du traitement des infarctus cérébraux par rt-PA au CHU de Limoges et suggère aussi que ce traitement est possible après 3h et même chez les sujets de plus de 80ans. Tableau 1: Caractéristiques générales des patients
AIT : accident ischémique transitoire, AVC : accident vasculaire cérébral, HTA :hypertension artérielle, PA : pression artérielle Tableau 2: Caractéristiques des patients traités par rt-PA en intraveineuse
Tableau 3: Comparaison des patients âgés de plus de 80ans aux autres.
IC :intervalle de confiance ; * Variation du score à 1semaine Tableau 4: Comparaison des patients suivant le délai de traitement.
*Variation du score à 1 semaine Tableau V : Taux d’indépendance (RANKIN<2) à 3mois en fonction du délai de traitement
Articles récents
Commentaires récents
Archives
CatégoriesMéta |
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647