|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
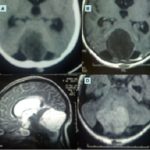
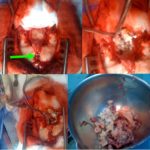
RESUME Matériel et Méthode Résultas Conclusion Mots-clés: kyste dermoïde, sinus dermique, fosse cérébrale postérieure, chirurgie, résonance magnétique ABSTRACT Dermoid cysts are rare lesions and represent 0,1 -0,7% of all intracranial tumors. We reported a serie of 3 cases of KD in the posterior fossa of the child by bringing to light the radio-clinical characteristics and forecast it discuttant the various therapeutic strategies. Le kyste dermoïde (KD) intracrânien est une rare entité qui représente 0,1 à 0,7 % des tumeurs intracrâniennes. Nous rapportons une série de 3 cas de KD de la fosse cérébrale postérieure de l’enfant en mettant en évidence les caractéristiques radio cliniques et pronostiques en discutant les différentes stratégies thérapeutiques. OBSERVATIONS Observation 1 Observation 2 Observation 3 DISCUSSION Le kyste dermoïde (KD) intracrânien est une rare entité, représentant 0,1 – 0,7% de toutes les tumeurs intra-crâniennes [9,14,21]. Sa fréquence est 4 – 10 fois inférieure à celle des kystes épidermoïdes [12]. Les kystes dermoïdes seraient dérivés de l’inclusion ectopique des cellules épithéliales pendant la fermeture de tube neural, entre la 3ème et la 5 ème semaine du développement ftal [6,17]. Ces tumeurs peuvent être associées aux désordres dysraphiques [7]. Ce qui explique l’association fréquente du kyste dermoïde au sinus dermique, au myéloméningocèle et parfois au syndrome cutané de Klippel-Feil [12,2]. Les kystes dermoïdes contiennent des annexes de la peau, tels que des cheveux, follicules, glandes sébacées et sudorales. Les KD sont des lésions bénignes et se développent lentement, en raison de la sécrétion et de la desquamation sébacée de l’épithélium [7,19]. Le sinus cutané contient l’architecture glandulaire de la peau et favorise la colonisation des micro-organismes dans le LCR. A travers ce sinus il y a un risque permanent d’infection du système nerveux central, à type de méningite bactérienne récurrente dans l’enfance ou à type d’abcès cérébelleux [8]. Peut aussi survenir une méningite aseptique chimique provoquée par la rupture sous-arachnoïdienne du kyste et de la libération de la toxine [1,4,18]. La ligne médiane de la fosse cérébrale postérieure (FCP) et la moelle épinière sont les sièges de prédilection des KD [4,11]. Une localisation dans le quatrième ventricule a été rapportée [11,15]. Logue et Till ont classé les KD de la FCP en quatre groupes selon qu’ils soient extraduraux ou intraduraux et selon le degré de développement de sinus cutané [13]. Les KD engendrent des symptômes en relation avec la compression, l’infection, l’hydrocephalie ou à une combinaison de tous ces facteurs. La symptomatologie touche plus souvent les enfants en bas âge comme dans deux de nos trois observations [14]. L’examen physique doit rechercher le raccordement entre un KD intra-crânien et la surface de la peau. L’imagerie est quasi pathognomonique en cas de sinus dermique associé. Le scanner objective une masse à basse densité avec des inclusions de graisse présentes dans ces tumeurs [1,3] d’environ 150 unités de Hounsfield sans rehaussement [5]. La présence de l’infection s’associe à un rehaussement capsulaire après injection de produit de contraste au scanner et à l’IRM [1]. Presque tous les cas rapportés ont présenté un hypersignal en séquences pondérées T1 [1, 3]. L’IRM est utile en montrant l’ampleur anatomique de la lésion et de son rapport avec d’autres structures [11,8]. La résection microchirurgicale de la tumeur est le traitement de choix pour les kystes dermoïdes qui n’est pas toujours réalisable en raison de l’adhérence de la capsule comme dans notre deuxième cas. Le raccordement entre le sinus cutané, le kyste dermoïde et le confluent des sinus veineux crânien est possible, et sa pénétration imprévue lors de l’opération peut entrainer une exsanguination rapide et mortelle [12, 20]. En ce qui concerne les abcès cérébelleux, le choix du traitement dépend du statut clinique du patient, de la taille, de la localisation et de la présence ou de l’absence de la capsule. Cependant, Schijman et al. recommandent une aspiration percutanée du KD avant la résection totale [16]. Hayek recommande une résection simultanée du kyste et des abcès [10]. La gestion de l’hydrocéphalie n’est pas consensuelle[1, 5]. Il y a trois scénarios possibles : 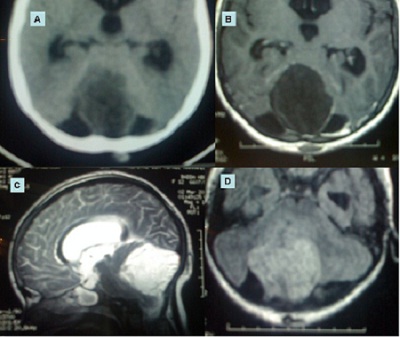 Figure 1: Scanner (A) et IRM en séquence T1(B), T2(C) et diffusion (D) montrant un volumineux processus kystique vermien non rehaussé 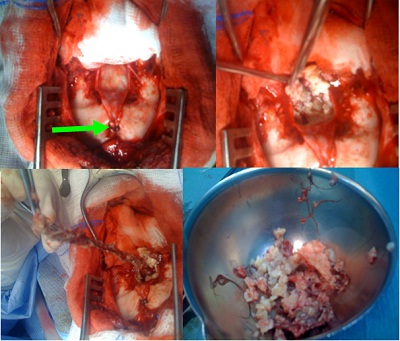 Figure 2: Différents aspects peropératoire d’un KD non infecté. Sinus dermique (Flèche) 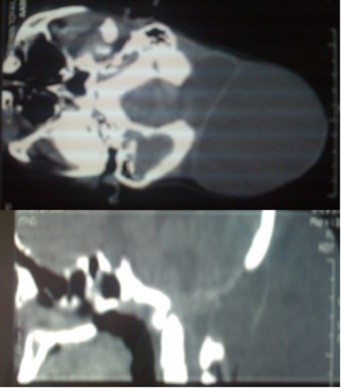 Figure 3: complication post-opératoire d’un KD à type de Méningocèle ayant nécessité une reprise chirurgicale.
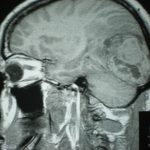
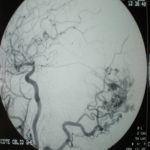
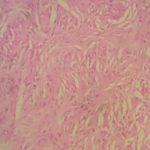
RESUME Description Objectif Méthodes Résultats Conclusion Mots clés : Cellules de Zimmerman, Hémangiopéricytome, Méningiome SUMMARY Description Goals Methods Results Conclusion Keys words : hemangiopericytoma, cells of Zimmerman, meningioma INTRODUCTION L’hémangiopéricytome cérébral (HPC) est une nouvelle entité anatomopathologique qui était confondue avec les méningiomes. Il représente moins de 1% des tumeurs intracrâniennes et moins de 2,5% des tumeurs méningées (9). Sa clinique est non spécifique et l’imagerie (TDM et IRM) peut être trompeuse et porter à tort le diagnostic de méningiome. Seul l’examen anatomopathologique peut trancher et donner le diagnostic exact grâce à l’histologie et à l’Immunohistochimie. Des nouvelles techniques d’imagerie sont en voie d’essaie notamment le PET scan et la spectrométrie par résonnance magnétique pouvant apporter de l’aide au diagnostic préopératoire des hémangiopéricytomes. L’objectif de ce présent travail était d’analyser les caractéristiques épidémiologiques, cliniques, radiologiques, anatomopathologiques, thérapeutiques et évolutives avec une revue de la littérature. PATIENTS ET METHODES Notre travail est une étude rétrospective à propos de 8 cas d’hémangiopéricytomes intracrâniens, colligés au service de Neurochirurgie du CHU Ibn Rochd de Casablanca au Maroc durant une période de 8 ans (2000-2008). Le diagnostic histologique est confirmé chez tous les patients. RESULTATS I – Données épidémiologiques Entre 2000 et 2008, 8 cas d’hémangiopéricytomes ont été opérés au service de neurochirurgie de Casablanca contre 302 méningiomes dans la même période soient 2.64% des méningiomes. L’âge des patients variait entre 17 et 78 ans avec une moyenne d’âge de 50 ans et une prédominance masculine (sex ratio : 3/1). II – Données cliniques Le délai diagnostique variait de 1 mois à 1 an avec une moyenne de 4,75 mois. Le tableau clinique était dominé par les signes d’hypertension intracrânienne, des crises convulsives dans 3cas, une hémiparésie dans 3 cas, une paralysie faciale dans deux cas, un syndrome cérébelleux chez deux patients, une tuméfaction crânienne dans 1 cas (tableau1). III – Données radiologiques 1. Tomodensitometrie (photo1) 2. Imagerie par résonance magnétique (photo2) 3. Artériographie cérébrale IV – Traitement Le phénobarbital a été prescrit dans les 8 cas pour traiter ou prévenir des crises convulsives. Les corticoïdes ont été prescrits pour traiter l’dème périlésionel. La voie d’abord dépendait de la localisation de la tumeur. L’exérèse totale de la tumeur est recommandée, toutefois celle-ci n’était pas toujours facile ou possible. Dans cette série, 5 patients ont bénéficié d’une exérèse subtotale et 3 patients ont eu une exérèse totale. Les difficultés opératoires étaient représentées essentiellement par le saignement per opératoire vue que la tumeur est très hémorragique (5 cas), l’adhérence au sinus longitudinal supérieur (2 cas) et l’adhérence au sinus latéral et au confluent des sinus (1 cas). Une embolisation pré opératoire a été réalisé chez un seul cas afin de palier au saignement per opératoire. Le diagnostic anatomopathologique était obtenu après chirurgie chez tous nos patients (photos 4et5). V – Evolution L’évolution a été marquée par l’apparition d’une récidive après un délai de trois ans, 3 cas de reprise évolutive avec 6 reprises dans un cas et 1 reprise dans 2 cas. Un décès dans 1 cas. L’apparition de métastases n’a pas été notée dans notre série. DISCUSSION L’HPC est une tumeur rare, bien que susceptible de se développer dans tous les tissus possédant un réseau capillaire, elle représente 2-3% des tumeurs malignes des tissus mous toutes localisations confondues (8). L’HPC méningée représente moins de 1% des tumeurs intracrâniennes et moins de 2 ,5% des tumeurs méningées (3, 13, 17, 19). La localisation intracrânienne est beaucoup plus fréquente que celle intrarachidienne (4, 7). Une nette prédominance masculine avec un pourcentage de 56,4% à la différence des méningiomes ou L’HPC intracrânien représente une distribution similaire à celle des méningiomes (17). Des localisations intra ventriculaires ont été décrites mais restent exceptionnelles (17). Un cas au niveau de la région pinéale (2) et 6 cas d’HPC sellaire ont été rapportés (19). La localisation intra parenchymateuse est exceptionnelle. La symptomatologie clinique, non caractéristique dépend de la localisation et la taille de la tumeur. Dans la littérature ,7 cas d’HPCs ont été révélés par une hémorragie méningée (1, 5, 14). L’hémangiopéricytome est une tumeur vasculaire dans la définition est avant tout histologique. Elle présente trois caractéristiques essentielles :(18)
L’immunohistochimie permet de différencier l’hémangiopericytome des autres tumeurs méningées (4, 18) notamment les méningiomes (fibroblastique et malin plus rarement), et la tumeur fibreuse solitaire. Les principaux anticorps utilisés sont (4,18):
Le traitement de l’hémangiopéricytome est avant tout chirurgical. Les autres méthodes (embolisation, irradiation ou chimiothérapie) ne pouvant être que complémentaires, visant à améliorer le pronostic local et général. Les difficultés opératoires sont en rapport essentiellement avec l’hyper vascularisation de la tumeur et les causes de la limite de l’exérèse totale notamment la localisation de la tumeur et l’extension aux organes de voisinages. Le taux d’exérèse totale annoncé dans la littérature varie entre 50% et 83% (9, 10). Cependant, la résection totale de la tumeur n’est pas synonyme de non récidive et non métastase. Nombreux auteurs ont démontré la radiosensibilité des HPCs (16). Ils notent de plus que la réponse au traitement dépend aussi de la taille de la tumeur, ainsi les résultats les plus encourageants étaient obtenus avec des lésions inférieures à 5 cm (6). La chimiothérapie a démontré un effet modeste avec toxicité acceptable après chirurgie et radiothérapie sur les HPCs cérébraux (6). L’HPC est une tumeur dont la malignité est locale par les récidives locales, et générale par les métastases à distance (2, 15). C’est une tumeur imprévisible, d’évolution lente, dont l’étude nécessite plusieurs années d’observation. L’incidence des récidives locales quelque soit la localisation varie selon les séries de 27% à 80% (10, 12, 20). Trois facteurs influence la récurrence locale des HPCs :
CONCLUSION HPC est une tumeur dont le comportement est imprévisible et dont l’évolution est marquée par la survenue de récidive, le délai d’apparition de ces récurrences est très variable ce qui signifie une surveillance à long terme. La clinique de l’hémangiopéricytome est non spécifique. L’imagerie (TDM et IRM) peut être trompeuse et porter à tort le diagnostic de méningiome. Seul l’examen anatomopathologique peut trancher et donner le diagnostic exact grâce à l’histologie et à l’immunohistochimie. Tableau1 : Tableau synoptique résumant les caractéristiques cliniques, thérapeutiques et évolutifs des malades.
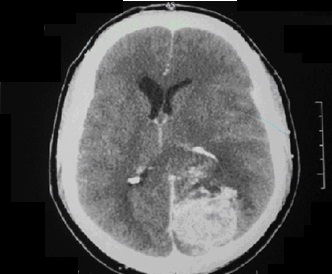 Figure 1 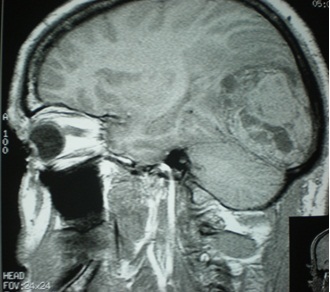 Photo 2 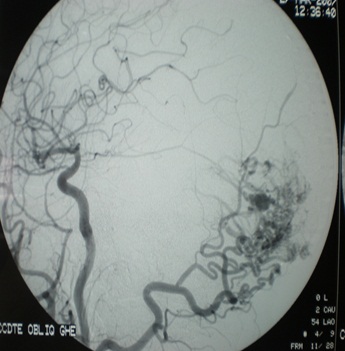 Photo 3 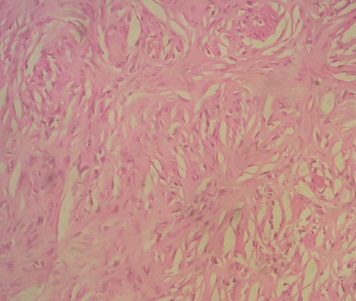 Photo 4 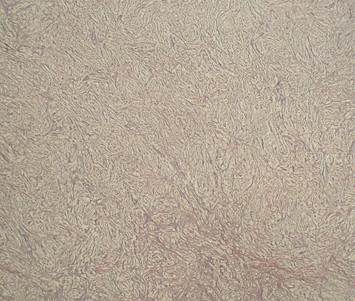 Photo 5
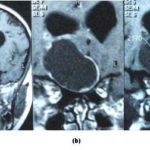
RESUME Introduction L’objectif de notre étude est d’évaluer les résultats clinique et radiologique du traitement d’un craniopharyngiome par la bléomycine et comparer notre expérience à celle de la littérature. Observation Résultat Conclusion Mots clés : craniopharyngiome, réservoir d’Ommaya, bléomycine, calcification. ABSTRACT Introduction The aim of our study was to evaluate the clinical and radiological treatment’s result of craniopharyngioma by bleomycin and compare our experience with that of literature. Materials and methods Result Conclusion Keywords: craniopharyngioma, Ommaya’s reservoir, bleomycin, calcification. INTRODUCTION Les craniopharyngiomes représentent entre 3 et 4% des tumeurs intracrâniennes à tout âge. Chez l’enfant elle représente entre 8 à 13% des tumeurs cérébrales se répartissant ainsi : 17% des tumeurs sustentorielles et 54% des tumeurs de la région sellaire et chiasmatique (7). Le premier rapport sur le traitement des craniopharyngiomes par la bléomycine insitu a été publié en 1985 par Takahashi (12), qui a traité une série de sept patients avec de bons résultats (9,12). OBSERVATION La patiente B.R. âgée de 11 ans originaire et demeurant à Souk Ahras, première d’une fratrie de trois enfants, écolière, a été admise au service de neurochirurgie le 22 février 2003 pour prise en charge d’un syndrome d’hypertension intracrânienne fait, de céphalées en casque, de vomissements et des troubles visuels à type de diminution de l’acuité visuelle avec flou visuel. La patiente était somnolente depuis 24 heures. Le début de la symptomatologie remonte à deux ans, marqué par l’installation progressive de céphalées en casque rebelles au traitement antalgique, aggravées par les mouvements de la tête, soulagées par les vomissements et la position couchée; motifs pour lesquels la patiente a consultée en ambulatoire et fût orientée au service de neurochirurgie de l’hôpital central de l’armée où le diagnostic a été posé et un réservoir d’Ommaya a été placé dans la cavité kystique. L’examen clinique au moment de son hospitalisation retrouvait: des troubles de la conscience à type de somnolence, le score de Glasgow était estimé à 11/15. RESULTATS Une ponction du kyste de 20 cc du liquide kystique à travers le réservoir d’Ommaya a entrainée un soulagement immédiat avec reprise de l’état de conscience. Elle a été refaite lors d’un deuxième épisode de coma un mois après. Le liquide retiré était noirâtre type « huile de moteur », il a été adressé à la cytologie qui a confirmé le diagnostic de craniopharyngiome.
Le suivi scannographique du kyste, pendant plusieurs années a révélé sa calcification progressive (fig.2). La dernière TDM cérébrale fait le 14 juillet 2007 a montré une calcification totale du kyste. DISCUSSION L’incidence du craniopharyngiome est de 1,3 par million/d’années-personnes (12). Cette tumeur est beaucoup plus fréquente chez l’enfant que chez l’adulte. La distribution de ces tumeurs est bimodale avec un pic d’incidence à 5-14 ans; un autre chez l’adulte âgé de 65-74 ans (15,16). La prédominance est masculine avec un pourcentage de 54.55% soit un ratio hommes / femmes de 55/45 (5,10). Les signes cliniques sont dominés par des céphalées et des troubles de la conscience. Dans la série de Simonin (10), ils sont présents dans 50% des cas, et ont représenté le seul symptôme révélateur dans 20% des cas. L’obnubilation présente chez notre patiente, elle est rarement notée dans la littérature. Elle est rapportée par Simonin avec une fréquence de 1% (10). L’hypertension intracrânienne présente une fréquence est comprise entre 14% et 75% des cas et l’hydrocéphalie est retrouvée dans 32% à 66% des cas (1,5,8,9,10). L’atteinte visuelle a été rapporté comme signe révélateur dans 48 à 68% des cas et présente dans 20% à 30% des cas (8,9,10,15). Les perturbations endocriniennes sont présentes dans 20 à 59% des cas. L’insuffisance antéhypophysaire a été observée dans 86.3 à 90% des cas. Le retard de croissance, le diabète insipide et l’obésité sont souvent rapportés (1,2,8,10,11,13). Le réservoir placé dans la cavité kystique a permis la vidange du kyste et surtout l’injection de la bléomycine (8,10). En 1966, Umezawa a rapporté l’intérêt de l’utilisation de la bléomycine, antibiotique au départ (13). La bléomycine est très active dans le traitement du carcinome épidermoide de la peau. Ils partagent la même origine embryologique et en raison de cette similitude, elle fut utilisée pour traiter les formes kystiques des craniopharyngiomes (4). Le premier rapport sur le traitement des craniopharyngiomes par la bléomycine a été publié en 1985 par Takahashi et al. (12), qui a traité une série de sept patients avec de bons résultats. La dose régulièrement instillée de bléomycine dans notre étude était de 3mg, sauf pour la première dose 2mg et la dernière dose 1,5mg, ainsi la dose totale répartit sur 20jours est de 51,5mg (tableau 1). Dans l’expérience de Lyon (9), la dose utilisée varié de 30 à une dose maximale de 150 mg, avec une dose moyenne de 60 mg. L’intervalle des injections était de 24 à 72 heures alors que dans l’expérience sud coréenne l’intervalle était de 2 à 7jours (7,8). Les différents dosages rapportés dans la littérature ont été résumés dans le tableau 2. Buckell a démontré que la LDH était très élevé (2000 à 3000 unités/mml) dans les liquides kystiques et surtout la fraction la plus lente des LDH iso-enzymes(L5) qui est le témoin de la glycolyse anaérobie est particulièrement augmentée (3, 10). L’évolution est parfois grave sur le plan endocrinien, l’équipe de Marseille à rapporté que 11 patients sur les 24 traités, ont présenté une insuffisance du système endocrinien : 06 patients ont présenté un déficit en hormone de croissance, 02 on eu une hypothyroïdie, 03 ont présenté une carence corticale des surrénales et 04 patients ont présenté un diabète insipide (8). Cinq enfants sont guéris en utilisant la bléolmycine intra kystique avec réduction de la taille du kyste sans disparition complète de ce dernier à la première I.R.M de contrôle, un an plus tard 03 enfants avaient une disparition complète du kyste (8). Au cours du suivi, il avait disparu chez 12 patients et a été réduit à 30% de son volume initial avec stabilisation des lésions chez 06 autres patients (8). Tout le long de son suivi, notre patiente n’a présenté aucune récidive kystique, confirmé par les différentes TDM cérébrales (figures 2,3) dont elle a bénéficiée. Notre cas est comparable aux résultats d’une jeune fille âgé de 11 ans ayant bénéficié du même protocole thérapeutique que notre patiente, rapportée par Takahashi dont la taille de la composante kystique était diminuée d’au moins 80% un an après (12). Takahashi a noté une réduction de la portion kystique chez 04 des 07 patients avec craniopharyngiome à prédominance kystique et 03 décès chez les porteurs d’un craniopharyngiome solide ou mixte (12). Mottolese a rapporté que sur 24 patients (16 craniopharyngiomes kystiques ou mixtes et 08 récidives de craniopharyngiomes kystique.) ayant subis un traitement à base de bléomycine intrakystique et noté la disparition de 09 kystes et la diminution de la taille des 15 autres après un suivi de 2 à 10 ans (9). Les résultats semblent définitifs, car, jusqu’à présent nous n’avons pas enregistrés une augmentation du volume du craniopharyngiome chez notre patiente et elle n’a présenté aucune perturbation sur le plan clinique (8). La calcification progressive du kyste a pu se faire jusqu’à calcification totale et réduction importante de sa taille (figure 2). Le kyste intraventriculaire révélé par la TDM au cours de l’évolution n’a pas été rapporté dans la littérature (figure 3). Notre patiente a repris sa scolarité normalement avec une bonne réinsertion sociale. Parmi les dix-huit patients traitaient par l’équipe de Marseille, 16 étaient en âge scolaire. Quatorze suivaient un programme d’enseignement normal et deux un programme d’aide (8). Les résultats de l’évolution et de la survie des patients traités par bléomycine dans la littérature ont été résumés dans le tableau 3. CONCLUSION Le traitement du craniopharyngiome kystique par la bléomycine a donné des résultats satisfaisant à long terme. Chaque cas de craniopharyngiome doit être géré individuellement selon les données cliniques et radiologiques. Tableau 1. Répartition des doses de bléomycine délivrée, de quantité de liquide kystique prélevé, de dosage du LDH et des incidents rapportés Table 1. Distribution of dose of bleomycin delivered, quantity of cystic fluid taken, determination of LDH and incidents reported
Tableau 2: Les dosages de la bléomycine utilisés dans les craniopharyngiomes kystiques selon la littérature. Table 2: Measurements of bleomycin used in cystic craniopharyngiomas in the literature.
Tableau 3 : le suivie et la survie des patients traités par la bléomycine dans les craniopharyngiomes kystiques selon la littérature. Table 3: followed and the survival of patients treated with bleomycin in cystic craniopharyngiomas in the literature.
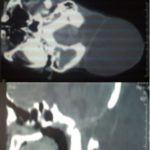
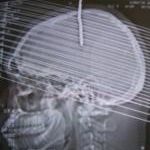
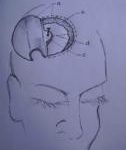
ABSTRACT Background Methods Results Conclusion Key Words: Intracranial Nail; Open Cranial Procedure; Psychiatric Evaluation RÉSUMÉ Contexte Méthodes Résultats Conclusion Mots Clés: Clou Intracrânien ; Plaie crânio- cérébrale;Technique chirurgicale ; Psychiatrie INTRODUCTION Unusual cranio-cerebral injuries with penetrating nail are more commonly inflicted with nail guns in Europe and America [1,3,2,9,13,5]. Occasional cases of hand-driven nails occur in underdeveloped countries, though very rare [10,6,14]. We present one patient with a self-inflicted intracranial nail injury emphasizing thorough pre-operative radiological, neurosurgical and psychiatric evaluation. We also describe our approach to intraoperative management and nail retrieval devoid of risks of further injury. MATERIALS AND METHODS/ CASE MATERIAL Case summary A 27-year old unemployed right-handed Nigerian male presented two days after driving a10cm long nail through his own skull using a thick block of wood held in the right hand. He complained of vertical headaches and right-sided weakness. A 3-cm rusty nail-head jutted out 2cm left of the vertex. His Glasgow coma score was 15, but he had right dysgraphaesthesia and spastic hemiparesis worse in the lower extremity. Psychiatric evaluation revealed social problems and chronic depression. He was commenced on antidepressants. Cranial computerized tomography (fig.1) showed a transparietal nail (with its distal end in the body of the left lateral ventricle) associated with pneumocephalus and cerebritis. He had a limited left parietal craniectomy with abscess evacuation and retrieval of nail. Pre-operative neurological impairments improved and he has remained well on neurosurgical and psychiatric follow-up. Details of operative treatment (fig.2) Under endotracheal anaesthesia with muscle relaxation, an extended parietal flap was raised across the midline to the right and encircling the nail. Cranial nail entry point exposed, a 4cm radius half-circle craniectomy was centred on the nail (which was still held by an intact bony spur to control its movement) – with the base of the half-circle craniectomy on the midline for access to the superior sagittal sinus. Durotomy was completed with a radial incision freeing the nail from dura. Using hand-held retractors with narrow blades, the intraparenchymal course of the nail was exposed to the body of the lateral ventricle; 10 ml of abscess was evacuated around the nail for microbiology. With the entire extra- and intracranial extent of the nail in view, the bony spur securing the nail was finally excised to retrieve the nail. Copious irrigation was done with ceftriazone-constituted warm saline irrigation fluid. Durorapphy was carried out with interrupted vicryl and scalp was apposed with interrupted nylon stitch. Antibiotics were continued for four weeks. Left hemiparesis worsened after surgery, but improved gradually to normal power with physiotherapy. His mood improved with antidepressants and he was discharged to out-patient for follow up. He has remained well after four years of follow-up at the neurosurgical and psychiatric out-patient departments. DISCUSSION Penetrating cranio-cerebral injuries, on the whole, are uncommon in civilian practice [1, 3, 10, 7, 12]. Penetrating injury to the brain is usually accidental or suicidal, self infliction being more common than accidental discharges [1, 5]. Some intracranial nails have been successfully removed with skull radiographs as the sole radiological evaluation, and without CT [14]. The latter is, however, important to demonstrate the extent and direction of the nail, involved neurovascular structures and associated parenchymal lesions (haemorrhage, abscess or aneurysm); it is important as well for operative planning and the prediction of postoperative neurological sequelae [2,8,4]. A combination of CT and angiography as preoperative examination will give assurance of safety in these cases, showing aneurysms, extravasations, etc[9, 5, 11]. The primary pre-operative concern is the formation of a traumatic pseudoaneurysm; this prompts both preoperative and follow-up cerebral angiography- for haematomas and aneurysms may not be seen on initial scans[9,11]. Although most patients presenting to the hospital with intracranial nail survive with good mental status, those with major vascular damage, brain stem or diencephalic injury may not. The route of entry, thus, is important: Nail injuries through the roof of the mouth into the skull base could be fatal [8]. For those patients who survive, clinical decision making should focus on preventing further cortical or vascular damage and rational management strategy should permit discharge without further injury [13, 5]. There are reports of intracranial nails removed under sedation or local anaesthesia, with gentle rotatory movements or through a burr hole[10, 14]. However, an open cranial procedure permits exposure of the whole nail length, elevation of depressed skull fracture, abscess evacuation and visualization of vascular structures and aneurysms [5]. CONCLUSION Self-inflicted hand-driven intracranial nail is a very rare form of penetrating cranio-cerebral trauma preoperative computerised tomography scan of the brain; meticulous open cranial removal and psychiatric management enable discharge without further injury or deficits. 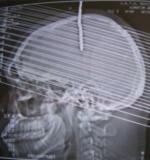 Figure 1: cranial computerized tomography scans brain (sagittal)  Figure 2: Cranial computerized tomography scan brain (coronal) 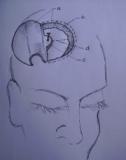 Figure3: Illustration of operative technique a: scalp flap (extended 3cm across the midline to the right) and edge of scalp incision b:outer (left parietal) edge of craniectomy c:bone spur (at the right parietal edge of craniectomy opening) left to support the nail prevent its movement during exposure of the intracranial course of the nail d:dura mater and dural incisions
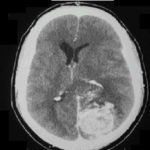
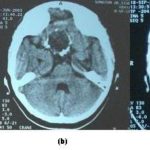
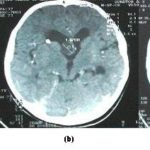
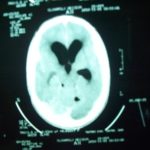
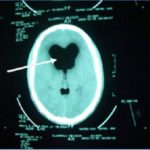
ABSTRACT Pneumocephalus is a frequent complication following head injury and craniotomies. It can become an acute neurosurgical emergency when associated with raised intracranial pressure and neurological deterioration. Early diagnosis and timely appropriate intervention will reduce morbidity and unnecessary mortality from a case as this. RESUME La pneumocéphalie est une complication fréquente au décours d’un traumatisme crânien ou post-crâniotomie. Elle Ce peut représenter une urgence neurochirurgicale en cas d’hypertension intracrânienne avec détérioration neurologique. Un diagnostic précoce ainsi qu’une intervention appropriée réduisent la morbidité et la mortalité. INTRODUCTION Pneumocephalus also called intracranial aerocele or pneumatocele is the presence of air in the subarachnoid pathways, ventricles or the brain substance. It is usually a post-traumatic phenomenon however it can also be iatrogenic. Pneumocephalus is seen in 20-30% of patients with post-traumatic CSF fistulas. Tension pneumocephalus is usually used to described air trapped under pressure in the intracranial space usually seen when the brain did not expand following removal of chronic subdural clot and also post trauma when there is traumatic pneumocephalus without an overt CSF leakage. Tension pneumocephalus has been reported following silent otitis media, spinal tapping in a patient with basal skull fracture (10), tumors of the base of the skull, and rarely following craniotomy. Other known but rare causes of tension pneumocephalus are scuba diving (12), and otorhinolaryngological procedures (7). The presence of intracranial air indicates that there is an open communication and should be considered a form of CSF fistula. Air enters the intracranial space after dura tears even without direct brain laceration. The air flows “upstream” along the normal CSF pathways. It is a serious complication and a neurosurgical emergency especially when associated with clinical and neurological deterioration. Pneumocephalus in addition places the patient at an increased risk for meningitis. We report a case of life-threatening tension pneumocephalus following traumatic basal skull fracture which required an urgent surgical intervention with dramatic recovery. CASE REPORT OA is a 23yr old male student, a motorcyclist involved in a road traffic accident during which he sustained head injury associated with basal skull fracture. He had brief loss of consciousness for about five minutes and had transient CSF leak from the left ear. His Glasgow coma score (GCS) on admission was 14. He was admitted for observation but was noticed to be deteriorating neurologically after few hours on admission. His GCS dropped to 9 and the left pupilary size increased to 5mm from 3mm. A cranial CT scan was done which showed multiple air in the intracranial cavilty mostly in the intraventricular space (figures 1a &1b). These findings are noted with features of intracranial hypertension but no gross midline shift. He had an emergency right frontal ventriculostomy to let out the air and then to drain the CSF. Few minutes after the procedure, he gained consciousness and sustained improvement in his neurological complaints. He continued to make clinical progress and the ventricular drain was removed on the fifth day. He sustained neurological improvement until the parents requested for discharge after eight days on admission. He has seen been lost to follow-up. DISCUSSION Pneumocephalus, which is abnormal presence of air in the cranial cavity, could follow many conditions, commonest being head trauma, then tumors, infections, as well as post surgical procedures of the head. Rarely, it could develop in the scuba diver or spontaneously. In anaesthesia practice it may follow nitrous oxide use especially if it is not discontinued before dura closure, lumbar puncture, spinal/epiddural anaesthesia, positive pressure ventilation (8), and hyperbaric oxygen therapy (6). Other contributing factors for the development of pneumocephalus include head position, duration of surgery, hydrocephalus, intraoperative osmotherapy, hyperventilation, and continuous CSF drainage via lumbar drain (9). The presence of intracranial air is an indication of an open fracture or a fracture line extending into a sinus. The air collection may be located in the extradural, subdural, subarachnoid, intraventricular, and intracerebral spaces. Intracerebral and intraventricular pneumocephalus occurs when there are tears in the dura and arachnoid layers. Also for the intraventricular pneumocephalus, fulminating, often fatal, intracrannial sepsis may develop. Basically, two theories have been proposed as the mechanism by which pneumocephalus develop. The first is a ball valve mechanism by Dandy (2), which describes a uni-directional air movement from the outside into the cranial cavity which then gets trapped. The second one is the soda bottle theory proposed by Horowitz (3). This postulated that negative intracranial pressure occur as a result of excessive CSF loss, draining into distensible spinal space, or just draining by a normal physiological mechanism like Valsalva manouvre. In this illustrated case of tension pneumocephalus due to basal skull fracture, both mechanisms could significantly be responsible. Pneumocephalus rarely need surgical intervention except when it is associated with significant neurological deficit and supported with features of tension Pneumocephalus. When indicated, the management involves closing the causative breech in the cerebral integuments but surgical intervention should be done if the CSF leak persists for more than a week. Small volumes of air <2cc are frequent in head injury and usually resolve without treatment. Large volumes however indicate the possibility of a persistent open communication that requires neuroimaging and possibility of surgical correction. Avoidance of contributing factors, high index of suspicion, and confirmation with neuroimaging are important in attenuating mortality and morbidity. Supplemental oxygen increases the rate of absorption of Pneumocephalus (9). Injuries associated with a pneumatocele or a single intracranial air bubble, have a good prognosis, as do frontobasal lesions. Injuries associated with multiple air bubbles have a bad prognosis (11). When indicated surgery can be done as open or endoscopic repair (1). This case further illustrates the importance of neuroimaging in making accurate diagnosis to offer adequate treatment. Early diagnosis and timely appropriate intervention will reduce morbidity and unnecessary mortality from a case as this. FIGURES | 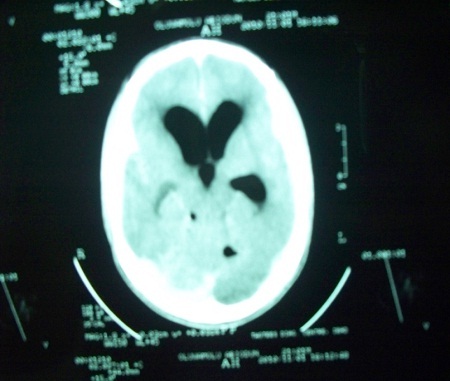 Figure 1a 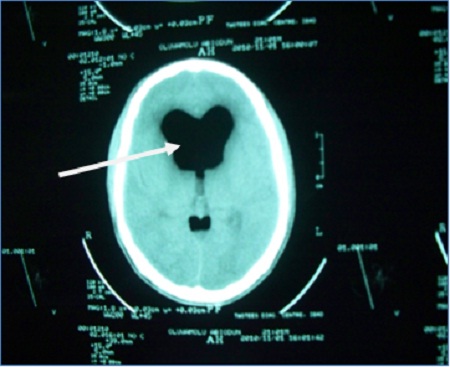 Figure 1b
Articles récents
Commentaires récents
Archives
CatégoriesMéta |
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647