
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
ABSTRACT Purpose Methods Results Conclusion Keywords: Pituitary, Adenoma, Classification, Immunohistochemistry, Endocrine. INTRODUCTION Pituitary adenomas constitute the third most common intracranial neoplasm in adults after gliomas and meningiomas [8,7,1]. Studies from Europe and United States of America have shown a prevalence of 5% to 20% based on cancer registry figures while autopsy and radiological studies have shown a prevalence of 14% and 22.5% respectively[2,9,3, 17,5, 6,24]. Studies done in our environment have indicated a prevalence of 16.8% to 21% [8,7]. Pituitary adenomas are benign tumors but can cause significant morbidity due to pressure effects on neighboring structures, raised intracranial pressure and also due to their functional hormonal effects [13,4,12,15]. The pituitary gland weighs approximately 0.5g but has been called “the conductor of the orchestra” based on the various hormones produced by the anterior part of the gland that controls the activities of many other important endocrine organs in the body [2,17,16,14]. The hormones include prolactin, growth hormone, adrenocorticotropic stimulating hormone, thyroid stimulating hormone, follicle stimulating hormone and luteinizing hormone. Different population of cells produce individual hormones (although rare acidophil stem cells produce Prolactin and growth hormone while many of the gonadotrophs produce both LH and FSH) with each group localized to different parts of the gland [14,22]. Pituitary adenomas can either be functional or silent. The functional adenomas often produce symptoms due to the excess hormone produced by the tumor. Silent adenomas are often macroadenomas and although their sub classification is usually identified by immunohistochemical techniques, they do not show clinical effects. Although many studies have been done on the epidemiology of intracranial tumors in the African setting, a careful search of literature showed no study on the sub classification of pituitary adenomas in our environment. MATERIALS AND METHODS This is a retrospective study of all surgical specimens of pituitary adenomas obtained at the University College Hospital, Ibadan over a twelve year period. The record of the age and gender of the patients were obtained from their histology request cards. The archived slides and paraffin wax blocks were retrieved and the slides were reviewed to ascertain the accuracy of the initial diagnoses and to determine if they satisfied the inclusion criteria for the study. The clinical data, gross appearance and microscopic details at the time of initial diagnoses were also reviewed. Six serial sections cut at 5 microns each were obtained from the archived paraffin blocks for each case. Antigen unmasking with the heat induced epitope retrieval and the pretreatment methods are shown in table 1. Data obtained include age distribution of patients with pituitary adenoma, frequency of the different immunohistochemical groups, sex and age distribution of the different immunohistochemical subgroups. Statistical analysis using Student t-test for comparison of continuous variables and chi-squared test for comparison of discontinuous variables was performed to determine whether there was any association between the various clinical, and immunohistochemical data. The level of statistical significance was set at p ≤ 0.05. RESULTS A total of 47 patients had their samples included in the study. All of the 47 samples had histological diagnosis of pituitary adenoma and also met the study criteria. Thirteen samples were excluded from the study due to inadequate number of sections from the tissue block. Twenty-five (53.2%) of the patients whose samples met the study criteria were females and 22 (46.8%) were males. The ages of the 47 patients with pituitary adenomas in this study ranged from 9 to 76 years with a mean age of 42 years. The overall peak age of diagnosis of pituitary adenomas occurred in the fifth decade of life (figure 1). The peak age for females was in the fourth decade while that of males was in the sixth decade. However this difference was not significant (χ2 = 9.26, degrees of freedom (df) = 7, p = 0.235). Null cell and gonadotroph adenomas were the commonest tumors seen with both constituting thirty four per cent of cases each. Prolactinomas were the next most common while corticotroph and somatotroph adenomas were least common (figure 2 and 3). There was no case of thyrotroph adenoma seen in the study. Expression of more than one hormone was common in the gonadotroph adenomas with both LH and FSH positivity in eleven (68.8%) of the sixteen gonadotrophs. In these neoplasms, FSH staining was usually diffuse, whereas LH staining was often focal (figure 4 and 5). Four gonadotroph adenomas showed exclusive FSH positivity, while one gonadotroph adenoma showed exclusive LH positivity. Growth hormone and prolactin expression was also seen in three cases. One case of corticotroph adenoma also showed focal positivity for TSH. All the adenomas with exception of gonadotroph adenomas occurred more frequently in females (Table 2). Gonadotroph adenomas occurred three times more frequently in males than in females and the difference was statistically significant (χ2 = 7.74, degrees of freedom (df) = 1, p = 0.005). Null cell, corticotroph and gonadotroph adenomas occurred more frequently in the third to sixth decades while growth hormone adenomas were seen more frequently in the second and third decades (Table 3). Prolactinomas had a wide age distribution but had a higher frequency in the second to fourth decade. DISCUSSION According to the 2004 World Health Organization histological classification of endocrine tumors, immunohistochemical assessment of a pituitary adenoma is essential for the optimal management of the patient [13]. Pituitary adenomas were slightly more common in females than in males in this study. This is in keeping with earlier documentation [20]. Although reasons for this are not entirely clear, it has been postulated that the effect of steroidal hormones that are produced in higher quantity in women may play a role. It is also felt that the earlier appearance of clinical symptoms in women may encourage earlier detection [20]. In the present study, null cell adenomas and gonadotroph adenomas were the two most common pituitary adenoma subtypes identified, each accounting for 34% of the cases. Prolactinomas were the third most frequent pituitary adenoma subtype and accounted for 14.9% of the cases. By contrast to our findings, earlier Caucasian studies have reported a predominance of prolactinomas, which accounted for up to 39% of all cases of pituitary adenoma [11,21,10]. However, the frequency of diagnosis of prolactinoma in the histology laboratory has decreased significantly in developed countries because most patients are managed medically using Dopamine agonists such as bromocriptine and do not require surgery [3,10]. Medical treatment of pituitary adenomas might partly account for the lower frequency of prolactinoma in this study. In more recent Caucasian series, it was reported that gonadotroph adenomas and non-secreting adenomas now account for the majority of tumors seen in histology, which is in agreement with our findings [10]. An additional explanation for the high ratio of null cell and gonadotroph adenomas to prolactinomas in the present study may be the occurrence of genetic variations in pituitary adenomas seen in African as compared to Caucasian patients. Growth hormone adenomas are the least common of the adenomas seen in this study. It occurred predominantly in young adults between the ages of 10 to 30yrs. The gigantism often caused by this tumor may account for its earlier detection in the young. The effect of the tumor is mainly mediated through its effect on the liver with the production of IGF-1[13]. The frequency of this tumor in our study differs from Caucasian series where it is the third most common adenoma after prolactinomas and null cell adenomas. This difference may be due to racial differences although Lloyd et al has noted that the use of medical treatment in somatotroph adenomas accounts for reduced frequency in some series [3,13]. Corticotroph adenomas are the third commonest tumors in this series and occurred more frequently in women. The frequency of ACTH adenomas and sex predilection in this study is in agreement with those in Caucasian series [10]. Gonadotroph adenoma occurred three times more frequently in men than in women in this study. The tumor also occurred in the middle to late decades. Most (68.8%) of the gonadotroph adenomas seen in this study showed immunoreactivity for both FSH and LH. Lloyd et al has documented the higher frequency of gonadotrophs in men as was seen in our study [13]. It has further been postulated that the high levels of gonadotroph hormones produced in women during menopausal period, which often occurs during the peak period of occurrence of gonadotroph adenomas, plays a protective role in women[13,20]. Sixty eight per cent of the gonadotroph adenomas showed dual positivity for both FSH and LH. This was followed by exclusive staining by FSH and one that is exclusively LH. These findings are in keeping with Saeger et al’s findings in their study of pituitary adenomas seen in the German registry [2,13,19]. Gonadotroph adenomas which demonstrate positivity for both FSH and LH usually demonstrate stronger and more diffuse staining for FSH, as was observed in this study [13]. Further work however needs to be done to determine the population of cells that stained for the two hormones so as to ascertain whether there is bihormonality of individual tumor cells or whether there are two distinct populations of cells each producing just one of the two hormones in the same tumor. Most of the null cell adenomas seen in this study occurred from the fourth decade onwards and showed a slight female preponderance. Although our study is in agreement with previous work that has shown very rare occurrence of null cell adenomas below the fourth decade, our series shows a slight female preponderance which is in contrast with Caucasian studies which have shown male preponderance [13]. The explanation for this difference may be a reflection of genetic differences and will require further studies. No case of thyrotroph adenoma was seen in this series. Thyrotroph adenomas are the least common of the pituitary adenomas and constitute about one percent of all pituitary adenomas [13,24]. Only one case of plurihormonal adenoma was seen in this study. This tumor showed positive staining for both ACTH and TSH which are both from separate developmental pathways. Plurihormonal adenomas have been defined as tumors expressing more than one hormonal phenotype that cannot be explained by normal cytophysiology or developmental mechanisms [13]. Thus tumors expressing LH and FSH or prolactin, growth hormone and TSH are not included in this group. Plurihormonal adenomas are very rare and show no sex predilection [13]. ACKNOWLEDGEMENTS We wish to thank Dr. Adeolu and Dr. Adeleye of the Dept. of Neurosurgery and Prof. Ogunbiyi, Drs. Oluwasola, Okolo, Ogun, Adeoye and Eze of the Department of Pathology, UCH, Ibadan whose patients and original specimens contributed to our pool. We wish to thank the Breast Cancer Research Laboratory staff in IAMRAT, College of Medicine, University of Ibadan for performing the immunohistochemical procedures. DISCLOSURES The authors declare that they have no conflict of interest with regard to this study. Disclosure of funding: There was no external funding for this work. 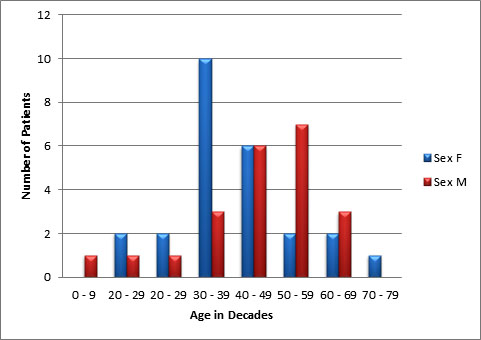 Figure 1 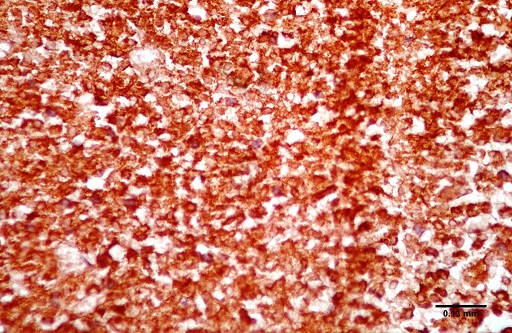 Figure 2 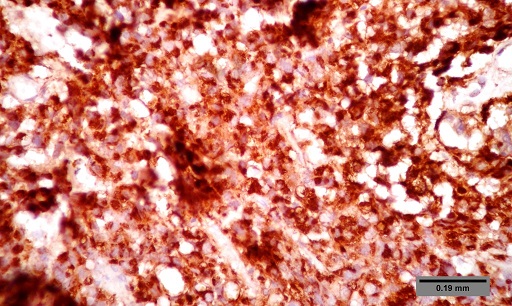 Figure 3 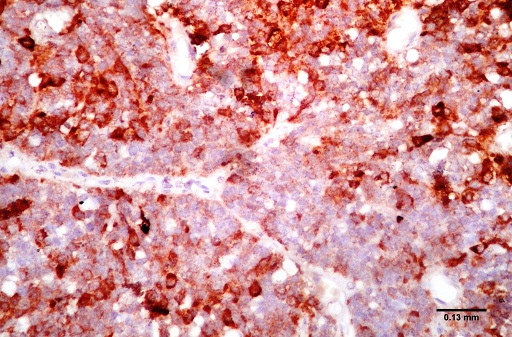 Figure 4 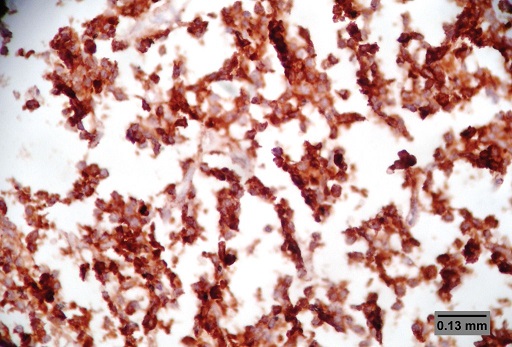 Figure 5 Table 1: Immunohistochemical procedure
LH – Luteinizing hormone, FSH – Follicle Stimulating Hormone, TSH – Thyroid Stimulating Hormone, GH – Growth hormone, ACTH – Adrenocorticotrophic hormone Table 2: Sex distribution of patients with different types of pituitary adenoma
Table 3: Age distribution of patients with different types of pituitary adenoma
RESUME L’hydranencéphalie est une malformation rare du système cérébral. Elle est caractérisée par une disparition des hémisphères cérébraux bilatéraux qui sont remplacés par le liquide céphalorachidien. Nous rapportons 3 cas cliniques. Le diagnostic repose sur le scanner cérébral et l’IRM et pose un problème thérapeutique et éthique car aucun traitement n’améliore le développement neurologique. Mots-clés : hydranencéphalie, hydrocéphalie, malformation, système nerveux central, Bénin. SUMMARY Hydranencephaly is a rare malformation of the brain system. It is characterized by the absence of bilateral cerebral hemispheres which are replaced by cerebrospinal fluid. We present three clinical cases. Brain CT- scan was performes for diagnosis. Therapeutic and ethic problems are discussed. Keywords: hydranencephaly, hydrocephalus, malformation, central nervous system, Benin. INTRODUCTION L’hydranencéphalie est une malformation cérébrale congénitale rare. La fréquence des malformations du système nerveux central est estimée entre 5 et 10 pour 1000 naissances [14]. L’hydranencéphalie a été entièrement décrite comme une entité différente de l’hydrocéphalie en 1972 par Crome [6]. Elle est caractérisée par la disparition de la majeure partie des hémisphères cérébraux qui sont remplacés par un kyste que borde une fine membrane limitée sur sa face externe par la leptoméninge [12]. Son incidence est inférieure à 1 cas pour 10 000 naissances [13]. La réalisation du scanner cérébral dans l’exploration des macrocrânies, nous a permis d’observer 3 cas d’hydranencéphalie durant le mois de Novembre 2012. Nous rapportons les difficultés thérapeutiques et éthiques que pose la prise en charge de cette malformation au Bénin. OBSERVATION N°1 Un nourrisson de sexe féminin a été admis pour une macrocrânie de survenue progressive depuis l’âge de 3 mois. Durant la grossesse, la mère avait une infection urinaire au troisième trimestre de sa grossesse. Une échographie au cours du troisième trimestre de la grossesse avait permis de noter une malformation de type hydrocéphalie. Elle était issue d’un accouchement eutocique à 38 semaines d’aménorrhée. Son score d’APGAR était évalué à 6 à la première minute, 7 à la cinquième minute et à 8 à la dixième minute. Son poids était de 2,7 Kg, sa taille était de 50 cm et son périmètre crânien de 35 cm. Il n’y avait pas de consanguinité parentale. Elle était la dernière d’une fratrie de 4. Il n’y a pas de maladie familiale connue. OBSERVATION N° 2 Un prématuré de sexe masculin né à 31 semaines d’aménorrhée. La grossesse n’avait pas été suivie. La mère aurait eu un syndrome infectieux traité comme paludisme au premier trimestre de la grossesse. Aucun bilan prénatal n’a été fait. L’échographie faite avant le travail d’accouchement avait permis d’évoquer une hydrocéphalie ftale. Elle a accouché par une césarienne pour une macrocéphalie. Le score d’APGAR du nouveau-né était de 10 à la première minute. Son poids était de 3,450 Kg, sa taille 50 cm et son périmètre crânien 56 cm. A son admission, les fontanelles antérieure et postérieure étaient tendues avec une disjonction des sutures et une circulation veineuse collatérale turgescente. Les yeux étaient en coucher de soleil, les réflexes de succion et le grasping étaient normaux. Le réflexe de Moro et la marche automatique n’ont pu être appréciés. Il avait une hypotonie généralisée. Nous avions observé une trans-illumination diffuse du cuir chevelu lorsque l’on appliquait une source lumineuse au niveau des fontanelles. Le scanner cérébral a permis d’objectiver une hydranencéphalie (figure2). Une abstention chirurgicale a été décidée. Nous l’avons suivi pendant quatre semaines en hospitalisation. Il avait une augmentation régulière du périmètre crânien d’un centimètre par semaine avec à sa sortie un périmètre crânien de 60 cm. Un suivi périodique a été instauré, mais le prématuré et ses parents n’ont plus été revus. OBSERVATION N° 3 Un nouveau-né de sexe masculin né à 41 semaines d’aménorrhée dont La grossesse aurait été suivie (2 consultations prénatales).La mère aurait eu une infection génitale basse durant la grossesse. Il n’y avait pas de notion de consanguinité parentale. L’accouchement s’est fait par césarienne pour présentation de siège et macrocéphalie. A la naissance, son périmètre crânien était de 50 cm, le score d’APGAR à 5 à la première minute puis de 6 à la 5ème minute. Il pesait 3,900 kg. Il a eu une hématémèse et des mélénas. A l’examen clinique, il avait une macrocrânie à 50 cm, une disjonction des sutures du crâne, une fontanelle antérieure tendue et les yeux en coucher de soleil. L’épreuve de la trans-illumination était positive. Il était réactif et tonique mais très irritable. Il avait un syndrome d’immobilisme ftal caractérisé par : une hyperlordose lombaire ramenant les membres pelviens vers la tête, associée à une inversion des membres pelviens et une raideur des articulations des coxo-fémorales, des genoux et des chevilles. Les chevilles présentaient une pilosité abondante, et on observait une agénésie des orteils des deux pieds (figure 3). Son scanner cérébral a permis d’objectiver une hydranencéphalie (figure 4). L’évolution s’est soldée par le décès de l’enfant au 4ème jour de vie dans un contexte d’hémorragie digestive dont l’étiologie n’avait pu être déterminée. DISCUSSION L’hydranencéphalie est une malformation congénitale rare du système nerveux central. De janvier 2000 jusqu’en octobre 2012, 38 articles ont été publiés dans la base de données Medline rapportant 80 cas [2]. La plus grande série a été rapportée par Malheiros JA et al. avec 17 cas [15]. En Afrique, Adeloye a rapporté la plus grande série avec 15 cas observés au Malawi [1]. Nous avons observé 3 cas en un mois. Depuis lors nous n’avons plus observé d’autre cas. Le diagnostic anténatal peut être posé par une échographie dès la 13ème semaine de grossesse [3, 19, 22]. Cependant, l’échographie est un examen opérateur dépendant. Dans nos observations, l’échographie anténatale avait été faite au troisième trimestre de grossesse chez les deux premiers nouveau-nés et avait permis d’évoquer le diagnostic d’hydrocéphalie. Ce diagnostic a également été évoqué dans les publications de Witter et Pant [22, 16]. Cette difficulté diagnostique justifie un recours de plus en plus croissant à l’imagerie par résonance magnétique nucléaire anténatale [9, 7]. Un diagnostic anténatal pourrait faire recourir à un avortement thérapeutique. Au Bénin, il n’existe pas une législation sur les avortements c’est le code de déontologie médicale qui fait office de loi. Dans son article 37 il est écrit : ‟ il ne peut être procédé à un avortement thérapeutique que si cette intervention est le seul moyen susceptible de sauver la vie de la mère.”[23] La loi ne nous permet donc pas d’envisager un avortement thérapeutique même si le diagnostic anténatal d’hydranencéphalie était posé. A la naissance, l’examen clinique de ses nouveau-nés ne révélait aucun signe clinique permettant de distinguer l’hydranencéphalie d’une hydrocéphalie. Nous avons observé une macrocrânie chez les trois enfants. Ce signe n’est ni spécifique ni constant. Parmi les cas publiés et recensés par Cecchetto 18 avaient une normocrânie, 13 avaient une macrocrânie et 5 avaient une microcrânie [2]. Les anomalies du périmètre crânien peuvent faire penser à plusieurs malformations cérébrales dont l’holoprosencéphalie. L’holoprosencéphalie résulte d’un défaut d’induction du neurectoderme par la plaque préchordale, au cours de la troisième semaine de la vie embryonnaire, qui a pour conséquence une anomalie du développement du prosencéphale consistant en une absence d’évagination des vésicules prosencéphaliques responsable : de la présence d’une masse hémisphérique médiane remplaçant les deux hémisphères cérébraux ; d’une absence de structures médianes, notamment de commissures ; d’une absence de différenciation ou d’une différenciation anormale des structures dérivées des vésicules prosencéphaliques et de la vésicule diencéphalique [10]. Il apparaît que différents degrés de différenciation des noyaux gris centraux, de l’hypothalamus et des thalami peuvent être observés [18]. Les anomalies de la face sont constantes, allant de la cyclopie ou de la « gueule de loup » aux anomalies labiovélopalatines plus modestes, « bec-de-lièvre », fente labiale unilatérale, voire dans certains cas simple hypotélorisme, anomalie de la dentition (incisive médiane unique, dents surnuméraires, persistance des dents de lait), macrocrânie et luette bifide [14]. La positivité de l’épreuve trans-illumination crânienne, rapportée dans nos deuxième et troisième observations ne permet pas de distinguer l’hydranencéphalie d’une hydrocéphalie majeure. De même, une épreuve de la trans-illumination négative peut être due à une opacification du liquide cérébro-spinal par une complication hémorragique d’une hydranencéphalie [11]. Les réflexes archaïques étaient présents et normaux dans les trois cas, de même que les grandes fonctions vitales. Cette vitalité observée était due à la préservation sous-corticale des régions du tronc cérébral qui contiennent le circuit neuronal nécessaire pour maintenir la température corporelle, la pression artérielle, cardiorespiratoire et d’autres fonctions vitales [5]. La macrocrânie nécessite des explorations paracliniques pour faire le diagnostic différentiel. L’électroencéphalogramme montre une absence d’activité électrique en cas d’hydranencéphalie, alors que l’activité électrique est présente en cas d’hydrocéphalie [11]. L’échographie trans-fontanellaire peut permettre d’observer que la totalité du parenchyme cérébral est remplacé par du liquide [1]. Mais c’est un examen opérateur dépendant. Quatorze des 15 cas rapportés par Adeloye ont été diagnostiqués par une échographie [1]. Notre premier cas a bénéficié d’une échographie qui avait conclu à une hydrocéphalie. Le scanner cérébral permet d’observer la disparition du parenchyme cérébral qui est remplacé par du liquide cérébro-spinal mais une préservation du tissu sous cortical comme les thalami [13].Certains auteurs ont eu recours à l’imagerie par résonnance magnétique nucléaire [5, 7, 15, 17] Le scanner cérébral de notre deuxième cas correspond à cette description. Nous pouvions observer la présence de tissu cérébral à l’étage sous-tentoriel (figure 2). Le scanner cérébral de notre premier patient ne montre qu’une mince couche de tissu cérébral au niveau des lobes frontaux et au niveau des pédoncules cérébraux (figure 1). La description du scanner cérébral de notre troisième cas est difficile parce qu’il n’avait pas pu être positionné en décubitus dorsal, du fait de sa lombo-plicature. Toutefois, on y observe une fine couche de tissu cérébral au niveau des lobes frontaux (figure 4). Ce nouveau-né souffrait d’une polymalformation, associant l’hydranencéphalie, une lombo-plicature, une arthrogrypose et une pilosité anormale des jambes. Il avait une hémorragie digestive dont l’étiologie n’a pu être déterminée. Ce syndrome polymalformatif a été décrit pour la première fois en 1972 par Fowler et al. [8]. Il associe une vasculopathie gloméruloïde proliférative cérébrale et rétinienne, une hydranencéphalie ou une hydrocéphalie, un syndrome d’immobilisme ftal et une hypoplasie musculaire. Les causes des malformations du système nerveux central (SNC) sont à la fois génétiques et environnementales, souvent intriquées, multifactorielles, avec différents types d’interactions entre les gènes et les facteurs environnementaux. Les mécanismes pathogéniques sont complexes et commencent seulement à être élucidés. Le développement du SNC est assuré par un enchaînement harmonieux et précis, dans le temps et l’espace, de divisions cellulaires, migrations, différenciations, apoptose, modulées par différents types d’interactions cellulaires et contrôlées par l’expression de gènes. Toute anomalie génétique ou environnementale qui interrompt son déroulement va provoquer une succession de modifications en cascade dont l’aboutissement final est l’apparition de la malformation. La survenue et le phénotype d’une malformation du SNC dépendent essentiellement de la période où elle a été induite, c’est-à-dire du stade embryonnaire ou ftal où le déroulement normal du programme a été interrompu. Une même cause aura des conséquences différentes selon le moment où elle intervient. Des causes très différentes sont susceptibles d’induire une même malformation si elles affectent le SNC au même stade de développement [14]. Les causes des hydranencéphalies ne sont pas encore claires. L’hypothèse la plus souvent décrite dans la littérature est l’occlusion bilatérale du segment supra-clinoïde des artères carotidiennes internes [20]. Cette hypothèse pourrait expliquer les hydranencéphalies avec absence bilatérale d’hémisphères cérébraux mais avec présence du tissu sous-cortical et du parenchyme sous tentoriel qui est dépendant de la circulation cérébrale postérieure comme rapporté sur le scanner cérébral de notre deuxième observation (figure 2). L’absence de parenchyme cérébral observé à l’étage sus et sous tentoriel dans notre première observation (Figure 1) fait appel à d’autres hypothèses : La seconde hypothèse est l’infection intra-utérine [4]. Les germes impliqués sont essentiellement : le cytomégalovirus, la varicelle, la rubéole, et de façon moins fréquente, le toxoplasme, l’herpès et la syphilis. L’infection entraîne une atteinte multi-viscérale. Le type de lésions cérébrales dépend de la date de contamination du ftus. Pendant les quatre premières semaines de l’infection, surviennent des lésions de cytolyse et de vascularite. Elles sont responsables de la constitution, au cours des semaines suivantes, de zones de nécrose et de sclérose, de thromboses et de nodules micro-gliaux. Il en résulte une destruction plus ou moins étendue du tissu cérébral [4]. L’autre hypothèse est l’hypoxie ftale par exposition maternelle au monoxyde de carbone ou gaz butane aboutissant à la nécrose tissulaire massive avec cavitation et résorption du tissu nécrosé [13]. Les cas de survie observés sont dus à la préservation de la sous-corticale et des régions du tronc cérébral qui contiennent le circuit neuronal nécessaire pour maintenir la température corporelle, la pression artérielle, cardiorespiratoire et d’autres fonctions vitales [5]. Alors que la plupart des patients ne survivent pas au-delà du stade néonatal. La durée de vie dépasse rarement la période néonatale. Une survie jusqu’à l’âge de 32 ans a été observée chez une patiente n’ayant bénéficié d’aucun traitement chirurgical. Mais elle vivait dans un état végétatif [5]. CONCLUSION L’hydranencéphalie est une malformation cérébrale rare mais grave qui pose un problème de diagnostic différentiel avec l’hydrocéphalie. Le diagnostic anténatal repose sur l’échographie mais il est opérateur dépendant ; d’où la nécessité d’une spécialisation des radiologues et gynécologues dans la détection échographique des malformations ftales. L’exploration d’une macrocéphalie chez les nouveau-nés et les nourrissons nécessite alors la réalisation d’un scanner cérébral et d’un électro-encéphalogramme. Il n’existe pas de traitement pouvant améliorer le développement neurologique des enfants atteints de cette malformation. Dans notre contexte, elle pose un problème éthique qui interpelle sur la nécessité de revoir la législation en vigueur. 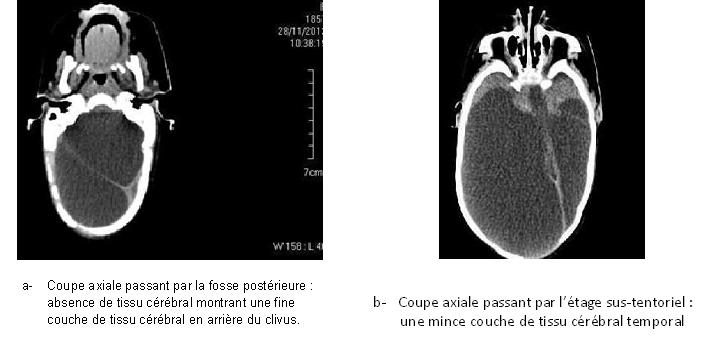 Figure N°1 : scanner cérébral : montrant une hydranencéphalie. 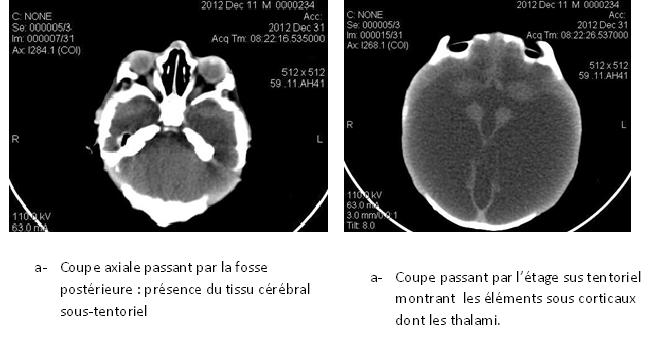 Figure 2 : Scanner cérébral en coupe axiale montrant une hydranencéphalie. 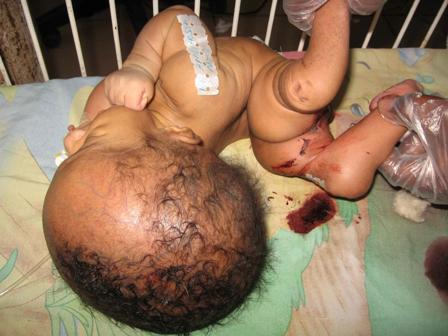 Figure 3 : Syndrome de Fowler. 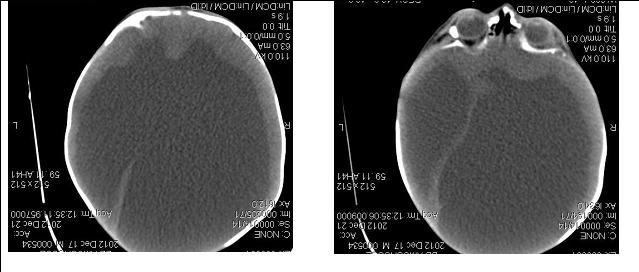 Figure : N° 4 : Scanner cérébral montrant une hydranencéphalie.
RESUME Les traumatismes crâniens par arme à feu sont graves. Les manifestations cliniques sont variables et peuvent présenter quelques particularités. Les auteurs rapportent un cas de migration spontané de projectile intracérébral survenue après un traumatisme crânien par arme à feu au cours d’une partie de chasse. Elle a été révélée par une aggravation neurologique secondaire et confirmée par l’imagerie. Le patient âgé de 24 ans a été opéré et les suites opératoires ont été satisfaisantes. Mots clés: Migration de projectile, Traumatisme par arme à feu, Traumatisme crânien. ABSTRACT Head gunshot injuries are serious. The clinical features are variable and may have some characteristics. The authors report a case of spontaneous intracranial bullet migration occurred after a head gunshot injury during a hunt party. It was revealed by a secondary neurological deterioration and confirmed by imaging. The 24 year old patient underwent surgery and the recovery was satisfactory. Keys words: Gunshot injury, Head Injury, Migration of bullet. INTRODUCTION Les traumatismes crânio-encéphaliques sont une préoccupation mondiale. La première cause sont les accidents de la circulation [4]. Au Bénin, pays non touché par des conflits armés, les accidents de chasse sont la circonstance la plus connue de traumatismes par arme à feu. Dans ce pays de l’Afrique de l’Ouest, les moyens diagnostiques sont limités. Ces traumatismes sont souvent graves et mettent en jeu le pronostic vital [6,11,15]. La présentation clinique et la prise en charge doivent susciter un intérêt particulier. Les auteurs rapportent un cas de projectile intracrânien ayant spontanément migré à travers le parenchyme cérébral. La prise en charge au Centre Hospitalier et Départemental du Borgou (Bénin) a été neurochirurgicale. OBSERVATION CLINIQUE Il s’agissait d’un patient âgé de 24 ans et de sexe masculin victime d’un traumatisme crânien par arme à feu le 25 Juin 2013 lors d’une partie de chasse. Il aurait présenté une perte de connaissance brève suivi d’un retour à la conscience et avait reçu des soins primaires dans un centre de santé. L’apparition quatre (4) jours plus tard d’une aggravation de son état de conscience et la survenue d’un déficit moteur ont motivé la réalisation d’une radiographie standard du crâne (figure 1.) dans ce centre dépourvu d’un appareil de scanner. On y découvrait un projectile métallique en situation fronto pariétale droite justifiant son transfert au CHD-Borgou (Bénin) le 1er Juillet. A l’admission, le patient présentait une plaie frontale droite d’environ 8 mm de diamètre, un score de Glasgow à 6 (E1V2M3), une dysarthrie et une hémiplégie gauche. Les pupilles étaient normales. Un scanner cérébral a été réalisé pour évaluer les dommages intracérébraux (figure 2a.). On y découvrait un hématome fusiforme frontal droit et une migration franche du projectile région occipitale gauche contre la voûte crânienne (figure 2b). Une indication opératoire a été posée et le patient admis au bloc opératoire le 4 Juillet 2013. La réalisation d’une radiographie de repérage (Figure 3a) a objectivé une nouvelle migration du projectile. Ce repérage nous a permis de réaliser un volet osseux pariéto occipitale rectangulaire, une cortectomie par ouverture de la dure-mère. Le projectile a été localisé à une profondeur de 3 cm et retiré (Figure 3b et c). Durant le même temps opératoire, une réparation de la plaie crânio encéphalique frontale droite (porte d’entrée) a été réalisée. Les suites opératoires ont été simples. Les troubles du langage ont régressé et le score de Glasgow est passé à 15. Il n’a pas été observé de complication infectieuse. Le patient est sorti d’hôpital le 13 Juillet 2013 et poursuit sa rééducation fonctionnelle. DISCUSSION Les traumatismes crânio encéphaliques par arme à feu requièrent une attention particulière. Ils ont toujours fait l’objet d’une grande préoccupation par leur gravité, les modalités thérapeutiques et les facteurs pronostiques [5,11]. La migration intracrânienne spontanée de projectile est inhabituelle. La première description a été faite par Vilvandre et Morgan [16] en 1916. Ils rapportaient deux cas mis en évidence par la radiographie conventionnelle. La migration intracérébrale de projectile n’est pas asymptomatique et s’accompagne presque toujours d’une aggravation neurologique secondaire révélatrice que certains auteurs [6,17] ont appelé le «Moving bullet syndrome». La sévérité des signes est fonction du nombre de lobes touchés, mais aussi de la trajectoire antéro postérieure ou latérale et de la localisation du projectile [1,8,11]. Dans notre cas, la 1ère radiographie a été réalisée après la survenue d’une aggravation neurologique. Cela nous fait penser que la localisation fronto pariétale (figure 1) du projectile était celle d’une migration en cours et pas celle de départ d’après coup. La localisation occipitale (figure 2) observée dès le lendemain conforte cette hypothèse d’imagerie d’une migration en cours chez ce patient qui jusqu’à 4 jours après le traumatisme ne présentait aucun signe neurologique. Le scanner cérébral est l’examen d’imagerie de référence dans les traumatismes crânio encéphaliques par arme à feu [3]. Il permet une évaluation initiale des lésions osseuses et parenchymateuses, l’identification des urgences neurochirurgicales et l’adaptation de la prise en charge médicale. Dans des établissements de soins sous médicalisés, l’état clinique du patient et la radiographie conventionnelle peuvent constituer les seuls éléments d’appréciation et de décision pour la conduite à tenir. La radiographie dans ce cas n’a pas pour seul intérêt de mettre en évidence un projectile métallique [3]. Elle garde quelques indications [2,9] et peut servir d’outil de repérage comme cela a été le cas pour notre patient. L’indication opératoire d’un traumatisme crânio-encéphalique par arme à feu n’est pas automatique. D’après Paradot et al.[11], une échelle de coma de Glasgow inférieur à 8, une mydriase aréactive et une trajectoire latérale du projectile sont des facteurs de très mauvais pronostic voire d’abstention chirurgicale. Pour notre patient, seul le score de Glasgow constituait un facteur préoccupant. La localisation occipitale et à fleur de voûte a été déterminante dans notre décision d’opérer. En tenant compte de notre plateau technique, l’usage de la radiographie standard nous a permis un repérage et un quadrillage précis de la balle (figure 3a) et son extraction (figure 3b et c). Mais il est obligatoire de réaliser ce cliché juste avant l’admission au bloc opératoire seul garant d’une très faible marge d’erreur du site. L’évolution post opératoire est fonction des lésions intracérébrales de base. Elle a été satisfaisante pour notre patient. CONCLUSION Les traumatismes crânio encéphaliques par arme à feu sont graves. La dégradation neurologique secondaire peut signifier une migration du projectile intracrânien qui doit être recherchée. Le scanner cérébral permet un bilan lésionnel exhaustif. Ces renseignements associés aux données cliniques permettent de poser une indication opératoire. Le radiographie conventionnelle peut aider au repérage mais doit se faire juste avant l’admission au bloc opératoire. 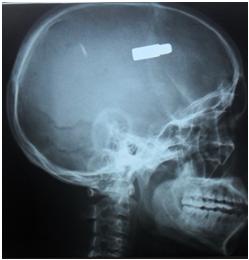 Figure 1 : Radiographie standard du crâne (Profil) réalisée à l’admission du patient, quatre (04) jours après le traumatisme et montrant un projectile en situation fronto pariétale. 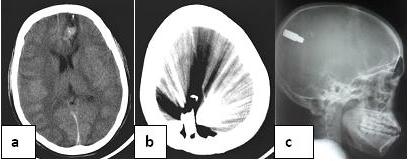 Figure 2 : Coupe axiale au scanner cérébral montrant la porte d’entrée frontale gauche avec un hématome fusiforme (a), une migration en région occipitale droite (b) au 2ème jour d’hospitalisation. Même migration observée à la radiographie standard (c). 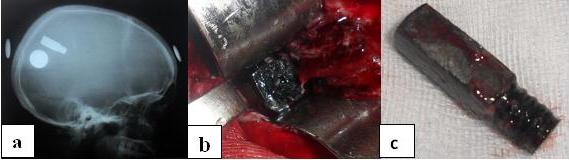 Figure 3 : Radiographie standard réalisé avant l’admission au bloc opératoire (a) montrant le projectile entouré de pièces de repérage ; vue per opératoire (b) et vue macroscopique après extraction (c).
RESUME Introduction Objectif Methode Resultats Conclusion Mots clés : Attitudes, Épilepsie, Mali, Permis de conduire, Conduite automobile. ABSTRACT Background Purpose Methods Results Conclusion Keywords : Epilepsy, Attitudes, Driving , Driving License, Mali. INTRODUCTION Près de 80% des malades épileptiques sont rencontrés dans les pays en développement où l’épilepsie est un problème majeur de santé publique avec des conséquences sociales, culturelles, économiques dues à la stigmatisation [12, 17]. L’un des sujets les plus controversés dans le domaine de l’épilepsie reste la problématique du permis de conduire. Mais si les conséquences potentiellement dramatiques d’une CE lors de la conduite paraissent évidentes, l’analyse des données de la littérature sur la part réelle des épileptiques dans la survenue des accidents de la voie publique montre clairement qu’il est excessif d’exclure systématiquement les épileptiques de la conduite automobile, comme c’est le cas dans la plupart des pays africains, dont le Mali. Une réglementation adaptée, tenant compte du rôle de l’épilepsie dans la survenue des accidents de la voie publique, devrait s’imposer [8, 9, 13]. Le Mali, à l’instar de la plupart des pays africains, dispose d’une réglementation (arrêté interministériel N ° 01 0008 MTPT- SG du 09 MAI 2001) qui fixe la liste des incapacités physiques incompatibles avec l’obtention du permis de conduire [13]. Chez les épileptiques, cette réglementation paraît dépassée au regard des législations européenne et nord-américaine [5]. Par ailleurs, l’augmentation de plus en plus croissante des usagers de la route sur notre continent fait aujourd’hui des accidents de la voie publique et de leurs conséquences un problème majeur de santé publique [3, 14, 16]. Dans ce contexte, l’amélioration des connaissances des usagers de la route et des autorités chargées de la délivrance du permis de conduire en matière de conduite chez les épileptiques, pourrait contribuer à améliorer la réglementation. Nous avons donc conduit une étude en collaboration avec l’Agence Nationale de la Sécurité Routière au Mali (ANASER) ayant pour but de faire l’état des lieux sur les connaissances, attitudes et pratiques en matière d’épilepsie des usagers de la route, des moniteurs d’auto-école et des inspecteurs chargés de délivrer le permis. METHODOLOGIE Patients et méthode Il s’agissait d’une étude longitudinale, prospective, descriptive et analytique qui s’est déroulée de juin 2009 à juin 2010. Elle a porté sur 31 auto-écoles du district de Bamako. Ont été retenues seulement les auto-écoles agréées par les autorités compétentes qui nous ont transmis cette liste. Recrutement de la population et considérations éthiques Nous avons interrogé de manière consécutive l’ensemble des moniteurs d’auto-école, les inspecteurs délivrant le permis et les candidats aux permis présents dans les auto-écoles pendant la période de l’étude. Recueil des données Les individus ont été soumis à une fiche d’enquête élaborée à partir du « questionnaire d’investigation de l’épilepsie dans les pays tropicaux » [17]. La fiche comportait 20 questions. L’enquête était de type semi-structurée. Les fiches individuelles comportaient les informations sur les paramètres socio-démographiques (âge et sexe), les connaissances sur l’épilepsie, le lien « épilepsie et accident de la voie publique », la réglementation malienne en matière de conduite automobile chez les épileptiques et les attitudes face à l’épilepsie. La traduction de notre questionnaire en bambara (langue nationale du pays) pour ceux qui ne parlaient pas français (langue officielle du pays) a été effectuée avec l’aide d’un expert linguistique en bambara du département chargé de la formation dans les langues nationales au Mali (DENAFLA). La saisie et l’analyse statistique des données ont été réalisées sur le logiciel SPSS (version 12.0 Chicago, IL ; USA). Des tableaux de fréquence et des calculs de moyenne ont été effectués. Le test de khi2 a été utilisé pour la comparaison des proportions avec un seuil de significativité fixé à p≤0,05. RESULTATS Nous avons interrogé 568 personnes dont 488 candidats au permis de conduire, 70 moniteurs d’auto-école et 10 inspecteurs. Données socio-démographiques La tranche d’âge de [25-35] ans était majoritaire (89 %). L’âge moyen était de 28 ans. Le sexe masculin prédominait (84,9%), avec une sex-ratio = 5,6. Environ 93% de la population était instruite : 224 du niveau primaire, 198 du niveau secondaire, 104 du niveau supérieur ; 42 personnes étaient analphabètes. Connaissances de l’épilepsie L’ensemble de la population avait déjà entendu parler de l’épilepsie. Environ 45,4% des personnes connaissaient la maladie à partir de leur entourage, 14,4% par l’école, 13,9% par des tradithérapeutes, 11,3% par des agents de santé et 5,6% par les médias. 59,7% accordaient une origine surnaturelle à la maladie. 66,2% pensaient que l’épilepsie était une affection curable par le traitement médical conventionnel (46,7%), par le traitement traditionnel (36,2%) et par la combinaison médecine moderne et médecine traditionnelle (17%). Épilepsie et conduite automobile 86,4% des personnes interrogées indiquait que l’épilepsie était incompatible avec la conduite automobile et seulement 13,6% autoriseraient l’épileptique à conduire avec réserve (tableau I). Dans le groupe de ceux qui pensaient que l’épileptique pouvait détenir un permis de conduire 13,3% proposaient de lui accorder un permis de véhicule léger et 0,4% un permis poids lourd. Environ 15% de la population proposaient le retrait du permis aux épileptiques (tableau II). Plus de la moitié de la population ignorait complètement l’existence d’une réglementation, 69% pensaient que l’épilepsie était une cause fréquente d’accident de la voie publique et seulement 14,5% indiquaient que l’épileptique n’était pas plus dangereux que les autres conducteurs. DISCUSSION Notre étude, à l’instar des autres études communautaires déjà effectuées, confirme la méconnaissance de la grande majorité de la population sur l’épilepsie dans notre pays [11]. La maladie se caractérise par un cortège de préjugés négatifs qui ont pour conséquence une stigmatisation et une marginalisation des personnes épileptiques [1 ; 10]. Chez les Dogons, la notion de contagion de la maladie est à l’origine d’un certain nombre de précautions, l’entourage évitant de manger avec le malade, lui fournissant une nourriture qu’il devra prendre dans une vaisselle personnelle [12]. Très peu d’études ont porté sur la problématique de la conduite automobile chez l’épileptique en Afrique. Nous avons noté que 85% de la population indiquaient que l’épileptique était inapte à la conduite automobile. Cette attitude de stigmatisation de notre population face à l’épileptique semble répandue dans le monde, puisqu’un constat similaire est rapporté au Japon où un amendement du code de la route vient d’interdire la conduite automobile aux épileptiques [6]. Cette position radicale des populations et des responsables de la conduite automobile impose la mise en place d’une réglementation adaptée et une large campagne de sensibilisation et d’éducation de la population et des autorités de délivrance du permis de conduire. La réglementation est loin d’être correctement appliquée dans les pays où elle existe. Ainsi la grande majorité des épileptiques ne conduit pas. A l’opposé, il reste une proportion d’épileptiques «irréductibles» qui continueront à conduire quelle que soit la loi ou la force de persuasion du médecin [2]. Le droit de conduire est un facteur de qualité de vie et d’insertion sociale. Aujourd’hui, conduire un véhicule dans les grandes capitales africaines qui sont de véritables mégapoles, n’est plus un luxe ou un privilège [7]. Une forte proportion des sujets interrogés a indiqué que l’épilepsie était une maladie pourvoyeuse d’accidents de la voie publique (AVP). En effet, un épileptique peut être responsable d’un accident, comme tout autre conducteur, sans que cet accident soit directement secondaire à la survenue d’une crise. Par contre, le risque de survenue d’accidents lors d’une crise au volant est estimé à 0,25% des accidents graves de circulation [20, 19]. Dans tous les cas, ce risque est 1,8 fois supérieur à celui de la population en général [15]. Ces données, relativement anciennes, ont été confirmées par une étude plus récente aux USA où 86 décès, sur 44 027 accidents mortels sur route, pour une population de 275 millions, étaient secondaires à la survenue d’une CE au volant [19]. CONCLUSION Cette étude a permis de mettre l’accent sur l’importance des connaissances erronées sur l’épilepsie dans l’environnement du permis de conduire au Mali. Elle a montré l’ignorance des professionnels du permis sur la réglementation et la nécessité de mettre en place des campagnes d’information de la population et de formation des autorités, chargées de délivrer le permis de conduire, des promoteurs d’auto-école, des candidats au permis de conduire, des médecins chargés de la visite médicale. Il apparaît également urgent d’adapter la réglementation malienne, en matière de conduite automobile, aux normes internationales grâce à une collaboration étroite entre le médecin chargé de la visite médicale, les promoteurs d’auto-école et le ministère de la santé. La ligue malienne contre l’épilepsie, nouvellement créée, devrait y contribuer. Conflit d’intérêt : aucun Tableau I : Réponses concernant les conditions de délivrance d’un permis à un épileptique.
Tableau II : Attitudes face à un épileptique détenant un permis de conduire.
RESUME Introduction Objectif Patients et Méthodes Résultats Conclusion Mots clés : AVC, qualité de vie, Sénégal ABSTRACT Introduction Patients And Methods Results Keywords: quality of life, stroke, Senegal, INTRODUCTION L’Accident Vasculaire Cérébral (AVC) est défini comme étant le développement rapide de signes cliniques de dysfonction cérébrale avec des symptômes durant plus de 24h, sans autre cause apparente qu’une origine vasculaire (14). Il constitue la 3éme cause de mortalité dans les pays industrialisés (14). La qualité de vie étant la perception d’un individu quant à la position qu’il occupe dans la vie, dans le contexte culturel et des valeurs qui régissent ses objectifs, ses attentes, son niveau de vie et ses inquiétudes (5).) Nos objectifs étaient d’évaluer la répercussion de l’AVC sur la qualité de vie, de façon générale. De façon plus spécifique, déterminer le score d’autonomie fonctionnelle grâce à l’index de Barthel (8) , déterminer la qualité de vie des patients par rapport à la nature du handicap, et de préciser la qualité de vie sur la réinsertion socioprofessionnelle. METHODOLOGIE Il s’agit d’une étude prospective, longitudinale, réalisée à la clinique neurologique de FANN allant de février 2008 à mai 2009. Tous nos patients souffraient d’un AVC confirmé par une TDM cérébrale. Les patients étaient vus à la phase initiale de l’AVC et après 6 mois. Ils étaient soumis à un questionnaire de 13 questions sur 13 éléments étudiés : caractéristiques sociodémographiques, données cliniques, itinéraires thérapeutiques, nature de l’AVC et son mécanisme, antécédents et facteurs de risque, nature du handicap (type du déficit clinique séquellaire), traitement reçu, autonomie fonctionnelle selon l’index de Barthel, reprise des activités socioprofessionnelles, relation de la vie conjugale, et dans le milieu familial, comportement du malade par rapport à son handicap, et les activités du temps libre. L’index de Barthel (tableau I) étant constitué par une évaluation de 10 éléments avec un score total de 100, les résultats interpréter en 4 stades, une dépendance totale, avec score inférieur à 20, sévère si entre 20 et 40, modéré si 40 et 60, et léger supérieur à 60 (C). L’analyse de nos données a été réalisée grâce au logiciel SPSS 10.0. RESULTATS Notre étude a porté sur 50 patients, qui étaient âgés de 15 à 82 ans avec une moyenne de 60 ans. Parmi notre cohorte, 54% étaient entre 55et 74ans, les plus jeunes (15ans à 34ans) représentaient 6% seulement. Le sexe masculin était à 56%, la sex ratio 1,27. 70% de nos patients étaient mariés, 66% non scolarisés, 14% étaient scolarisés au niveau du premier cycle secondaire, 20% étaient des ruraux, 80% urbains et semi-urbains, 52%sans emploi, 18% dans le secteur tertiaire. Dans notre échantillon 54% ont bénéficié d’une prise en charge spécialisée entre 6h et 24h, seuls 14% étaient vus dans les 3h. La prévalence de l’AVCI était de 70% celle de l’AVCH était de 30%. 66% des patients avaient un index de Barthel à 6 mois entre (60-100), 24% avaient un index entre (40-60), 6% étaient entre (0-20), 4% entre (20-40). Le score était significativement meilleur chez les jeunes de la série (15ans-34ans) qui avaient tous un index de Barthel entre (60-100), 71,43% de la tranche (35-54) avaient un index entre (60-100), et 62,96% de la tranche (55-74) étaient entre (60-100). Par ailleurs 50% des patients de la tranche supérieure à 75ans étaient dans le même intervalle (60-100) (voir tableau II). Les sujets jeunes avaient un retentissement plus marqué (perte de travail et de revenu financier pour la famille, plus importante dépression et une plus grande difficulté d’insertion) sur la qualité de vie malgré un score de Barthel meilleur que chez les sujets âgé. Ce retentissement était plus marqué sur le plan professionnel, familial et économique. Il était plus important chez le sexe féminin avec un impact social plus lourd, une plus grande détérioration physique et cognitive, plus de dépression, plus de restriction dans les activités de la vie quotidienne. Les AVCH avaient des meilleurs résultats avec 73,3% à un index de Barthel entre (60-100), contre 62,86% pour les AVCI dans le même intervalle (voir tableau III). Au plan professionnel, seuls 12% de nos patients ont été réinsérés ; 4% de façon totale et 8% partiellement. Dans leur vie conjugale, La majorité de nos patients n’ont pas noté de changement (54,05%), contre 5,41% de divorce, 21,62% de mal tolérance par le conjoint, et 18,92% d’affection excessive et de surprotection par leurs conjoints. Au plan familial, 56% ne notaient aucun changement, 26% recevaient une affection excessive et une surprotection, 12% vivaient avec une famille distante. Dans 6% des cas la famille était indifférente par rapport aux malades. Une grande partie de notre série 44% acceptaient bien leurs déficits, contre 34% qui acceptaient mal leurs déficits avec parfois une note dépressive, et 22% qui étaient indifférents. Alors que 70% ne faisaient plus d’activités de temps libre (sportives, culturelles, loisirs ou passe temps), 18% continuer à le faire de façon partielle, contre 12% qui ne notaient aucun changement sur ce plan. DISCUSSION Dans notre étude, 66% des patients se situaient entre (60-100) à l’échelle de Barthel. Le statut fonctionnel était prédictif du retour à domicile. Dans la série de Grangère et all (8), il était de 60% avec un score de (5 à 40), 90% avec un score de (45-60), 96% selon un score de 65 à 100. Dans notre série, l’âge jeune est un élément de bon pronostic :100% des patients 15 à 34 ans avaient un index de Barthel à 60-100 versus 50% pour ceux âgé de plus de 75 ans. Plusieurs étude corroborent nos résultats (18). Les patients jeunes se réadaptent plus facilement (7). L’âge n’influencerait que les aspects relatifs aux activités de la vie quotidienne mais pas la récupération neurologique (9). Au Nigeria, dans l’étude portant sur la qualité de vie des survivant après un AVC, Akosile (1) n’avait pas retrouvé de différences significatives entre les deux sexes de même que Owolabi (12). Assogba et all (3) avaient relevé en utilisant le score de Rankin modifié, 38,6% de handicap léger, 31,6% de handicap moyen et 3,5% de handicap sévère. 73,33% des AVCH se situaient entre 60-100 de l’index de Barthel contre 62,86% pour les AVCI. Basse (4) notait les mêmes résultats, de même que Rapin (17) avec une récupération fonctionnelle plus favorable pour les AVCH. 12% de nos patients ont repris une activité professionnelle, un résultat inferieur à celui de Assi (2) où 32% avaient repris l’activité professionnelle chez une population suivie pendant un an, dont 24% de façon totale, et 7% de façon partielle. Chez Pradat et all (16) c’était à 60% de récupération professionnelle, après suivi et évaluation pendant 3ans. En cas de séquelles sévères, une motivation très importante du patient est indispensable(15). Le retour à domicile seul devenir des patients atteints d’AVC constitue un support familial prépondérant à 34,36% (18). Dans notre étude, dans la majorité des cas, on ne notaient pas de changement de la vie conjugale (54,05%) ni de changement pour le milieu familial (56). Mayo et all (9) ont également observé des résultats comparables sur une populationaprès 6 mois d’évolution. Niemi et all (11) rapportaient une détérioration des relations familiales dans 54% des cas. Pour le comportement, 34% de nos patients acceptaient mal leurs handicaps contre 21,7% qui avaient une vision négative de leurs déficits chez Mayo et all (9), et 54% de dépression chez Gallien (6). Assogba et al. rapportaient un taux important de dépression et d’anxiété altérant la qualité de vie qui était diminué avec une moyenne au QOLIE de 0,94 ± 0,30. Cette altération intéressait les domaines de l’émotion, la concentration, la motivation, la motilité et la vie sociale. Elle serait de sévérité variable à l’échelle HRQOL en particulier dans les dimensions physiques, psychiques, cognitives et sociales comme rapporté par Owolabi (12). Parmi nos patients, 70% n’ont pas repris les activités de loisir. Même constat que dans la littérature, chez Petrilli (13) 19 sur 50 avaient repris leurs activités antérieur soit 38% des cas. Chez Niemi et all (10), 80% n’avaient pas repris les leurs au terme de 4 ans. Mayo et all (7), notaient un taux à 72% de difficultés à reprendre les activités de temps libre. Akosile (1) notaient que les meilleurs scores (SS-QOL), utilisé dans son étude, étaient observés dans les domaines de la vision, la pensée, l’humeur et le langage ; les plus mauvais score étaient relevés dans le domaine social. On peut constater que être victime d’un AVC a de fortes répercussions personnelles et communautaires et a un coût élevé pour la société et plus précisément la famille et ceci d’autant plus que le sujet atteint est jeune. CONCLUSION L’AVC du sujet africain, garde ses particularités évolutives avec un pronostic plus réservé et une altération profonde de la qualité de vie n’épargnant aucun domaine de la vie. Il reste une cause importante d’handicap chez le sujet adulte tant sur le plan familial, social, qu’économique. L’absence de politique sanitaire adaptée aggrave le pronostic, et ne permettent pas la prise en charge nécessaire à cette pathologie. Tableau I : index de Barthel
Tableau II : index de Barthel en fonction de l’âge
Tableau III: index de Barthel en fonction de la nature de l’AVC
Articles récents
Commentaires récents
Archives
CatégoriesMéta |
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647












