
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
ABSTRACT A 56 year old male presented with features of easy f atiguability, episodic hoarseness and nasal quality of voice accompanied by nasal regurgitation of liquids for three years. Neurological examination revealed lingual atrophy with fasciculations,pyramidal tract signs and features of neuromuscular junction dysfunction. Moreover, CT scanning of thorax revealed thymic enlargement. The co-occurrence of myasthenia gravis with motor neurone disease is being reported for its rarity. KEY WORDS: Amyotrophic lateral sclerosis, False positive , Myasthenia gravis ,Progressive bulbar palsy. INTRODUCTION Myasthenia gravis, relatively an uncommon neurological disorder tends to be commoner in females than males with a ratio of 3:2.It usually occurs in third and fourth decades in females whereas incidence peaks in fifth and sixth decades in males.Various disorders associated with myasthenia gravis include pure red cell aplasia, thymoma/thymic hyperplasia, perniciousanaemia, vitiligo, pemphigus, alopecia, dysthyroidism, hypercalcemia, Cushings syndrome, hypogammaglobunemia, rheumatoid arthritis, lupus erythromatosus, Issac,s syndrome, polymyositis, various genetic (acetylcholine receptor abnormalities) and antistriatal antibodies[1].Immunological disorders, neuromuscular transmission abnormalities and acetylcholine receptor antibodies have been rarely reported with motor neurone disease[2,3,4,5].Association of myasthenia gravis with amyotrophic lateral sclerosis, although reported, is extremely rare[6,7,8].Here,we report a patient of amyotrophic lateral sclerosis with progressive bulbar palsy who presented simultaneously with clinical,serologic,electrophysiologic and pharmacological features of myasthenia gravis CASE A 56 year old male, an Islamic clergy man, presented with complaints of easy fatiguability and episodic hoarseness of voice(dysphonia) with nasal quality for three years. Patient noticed fatiguability after traversing a distance of about 500 meters.Moreover,he would observe hoarseness of voice with nasal quality and nasal regurgitation of liquids after delivering a sermon. The frequency and severity of his symptoms had worsened for the past one year.However,there was no diurnal variation of his symptomatology. Except for being hypertensive for the last six years, his medical history was unremarkable. There was no electrophysiological evidence of peripheral neuropathy but electromyography of appendicular musculature revealed neurogenic pattern. CT Scan of thorax revealed thymic enlargement(noninvasive type).MRI Scan of brain as well as that of craniovertebral junction was unremarkable. However, serum acetylcholine receptor antibody was positive. Other laboratory parameters including hemogram, thyroid function tests, basline serum chemistry, serum calcium, muscle enzymes and immunoglobulin profile were within normal range. With constellation of aforementioned clinical and laboratory parameters,a diagnosis of motor neurone disease (amytrophic lateral sclerosis) with myasthenia gravis(Osserman’s class 11) was entertained.Patient was instituted treatment for myasthenia gravis(Pyrodostigmine 60mg,Q.I.D & Prednislone 60mg O.D) with remarkable improvement in his symptomatology i.e.nasal twang/regurgitation and appendicular motor power.Patient did not give consent for thymectomy.Seven weeks after initial diagnosis,patient developed worsening of his motor symptoms after a febrile illness which dramatically improved after administration of antibiotics and plasmaphresis.During follow up,he developed diabetes mellitus which was satisfactorily managed by insulin administration.At last,patient succumbed to aspiration pneumonia about fourteen months after the initial diagnosis and expired. Discussion Myasthenia gravis, a postsynaptic neuromuscular junction dysfunction, usually presents with episodic motor weakness with worsening of symptoms after voluntary motor activity. The diagnosis of myasthenia gravis is established by cardinal clinical features which may be corroborated by positive Tensilon/Neostigmine test, repetitive nerve stimulation test and presence of serum acetylcholine receptor antibodies. Repetitive nerve stimulation test is positive in about 50% of myasthenic patients if peripheral muscles are sampled. The yield may be 80% if proximal muscles like nasalis is sampled. However, a negative repetitive test does not exclude the diagnosis of myasthenia gravis. Similarly, a false positive Tensilon/ neostigmine test has been reported in amyotrophic lateral sclerosis and polymyositis[9].The patient under discussion did not fulfill the requisite criteria for the diagnosis of polymyositis. He had evidence of bilateral lower motor neurone involvement of lingual musculature. In view of normal neuroimaging of brain and craniovertebral junction, a structural lesion involving brainstem especially medulla or hypoglossal nerve along its course was ruled out.The combination of upper and lower motor neurone features in appendicular musculature, bulbar palsy, clinical as well as electrophysiological evidence of neuromuscular junction dysfunction and presence of acetylcholine receptor antibody substantiates the diagnosis of myasthenia gravis with amyotrophic lateral sclerosis.The occurrence of false positive myasthenia gravis with amyotrophic lateral sclerosis is negated by improvement in his symptomatology after administration of anticholine-esterases, steroids and plasmaphresis. conclusion Our patient had presented with features of myasthenia gravis with motor neurone disease. Simultaneous occurrence of myasthenia gravis and motor neurone disease may result from the common aberrant immune process as one of the presumed causative factors for amyotrophic lateral sclerosis is believed to be the pathological immune process. Moreover, some of the electrophysiological features of amyotrophic lateral sclerosis may be partly attributed to the presence of acetylcholine receptor antibody.
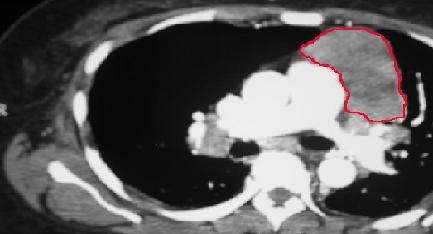 Fig 1 CT Scan of chest showing enlarged thymus gland (Thymoma)
RESUME Description Objectif Méthode Résultats La démence était retrouvée dans 57 cas (43,2 %), le MCI dans 19 cas (14,4 %) et la dépression dans 7 cas (5,3 %). Quarante neuf patients ne présentaient aucun trouble. La démence de type Alzheimer était la plus fréquente (64,9 %), suivie de la démence vasculaire (17 %), de la démence frontotemporale (9 %), de la démence mixte (7 %) et de la démence à corps de Lewy (2 %). La plus grande prescription médicamenteuse était représentée par les antihypertenseurs suivie des antidépresseurs. Les anticholinestérasiques, qui constituent le seul traitement stabilisateur, n’ont été prescrits que chez 12 patients (9,1 %) par le neurologue. Conclusion Mots clés: Démence – MCI – Dépression – Troubles cognitifs – Afrique sub saharienne SUMMARY Objective Methods Results 98 % of patients live in family, 96.2 % have children, and 93.2 have sisters and brothers. 42 patients (31.8 %) are referred by a psychiatrist 29.5 % by a general practitioner and 16.7 % by a neurologist. Dementia is found in 43.2 %, MCI in 14.4 % and normal subjects are about 37.10 %. Alzheimer dementia is the most frequent (64.9 %). Vascular dementia is about 17 %, fronto temporal dementia 9 %, mixt dementia 7 %, Lewy bodies dementia 2 %. The antihypertensive drugs are mostly prescribed. The cholinesterase inhibitors, drugs of choice are prescribed for only 12 patients because of their expensive cost and availability in Africa. Conclusion Key words: cognitive impairment – memory clinic – dementia – Alzheimer disease – mild cognitive impairment – sub Saharan Africa INTRODUCTION Les troubles cognitifs désignent la détérioration des facultés intellectuelles: la mémoire, l’orientation, la concentration, l’attention, la capacité d’apprentissage, la pensée abstraite, le jugement, le langage. Cette détérioration peut atteindre une ou plusieurs de ces capacités, donnant des degrés croissant d’insuffisance cérébrale. Les troubles cognitifs majeurs sont représentés par la démence qui correspond à l’altération d’une ou plusieurs facultés intellectuelles, avec un retentissement important sur le mode de vie de l’individu. L’oubli bénin lié à l’âge ou MCI recouvre une altération cognitive intéressant plus la mémoire sans retentissement sur la vie quotidienne. Une évolutivité vers la démence de type Alzheimer est décrite. Environ 50% des cas d’oubli bénin lié à l’âge évoluent après quatre ans vers la maladie d’Alzheimer [25]. D’autre part, la dépression chez la personne âgée peut s’accompagner de troubles de la mémoire et du comportement, simulant ainsi un syndrome démentiel curable. Elle peut aussi parfois signer le début d’une démence. La présente étude a pour objectif de préciser la prévalence des MCI, de la dépression et de la démence dans une population de 132 personnes ayant consulté dans une clinique de mémoire au Sénégal. MATERIELS ET METHODE L’étude s’est déroulée au CHN de Fann dans la clinique de mémoire durant la période du 02 Janvier 2004 au 30 Juin 2005. En Décembre 2003, une clinique de Mémoire a été mise en place au niveau de la Clinique Neurologique du CHN de Fann. Jusqu’à ce jour, elle est au stade embryonnaire fonctionnant uniquement avec 3 personnes, un neurologue, une psychiatre et un étudiant en année de thèse, médecin généraliste qui s’intéressent aux troubles cognitifs. Cette clinique vise à prendre en charge tout patient référé pour troubles de la mémoire Les données sont celles collectées après un an de fonctionnement de la clinique de mémoire. Nous avons inclus tous les patients qui avaient consulté pour des troubles cognitifs, tout sexe, tout âge confondu. Ont été exclues toutes les personnes présentant une maladie empêchant l’administration de l’instrument de collecte de données: coma, psychose, aphasie, baisse importante de l’acuité visuelle et auditive. Cette recherche a reçu l’approbation du comité d’éthique du Ministère de la Santé et de la Prévention Médicale du Sénégal avant son démarrage. Un consentement éclairé avec la personne âgée ou son accompagnant était obtenu. Nous avons effectué le recueil des données à partir d’un questionnaire comportant les attributs socio démographiques, les antécédents médicaux, psychiatriques et familiaux, ainsi que le mode de vie (consommation d’alcool et de tabac), le réseau social. Les patients ont été soumis à un examen clinique (guide de l’examen clinique). L’évaluation neuropsychologique a été réalisée à l’aide du questionnaire «vieillir au Sénégal» qui comporte 4 parties: une partie évaluant les caractéristiques socio démographiques, la perception de la santé, les antécédents médicaux, psychiatriques et familiaux, les médications en cours, le mode de vie, le réseau social, une grille d’évaluation des capacités fonctionnelles [9], le test du Sénégal, et le test de HodKinson modifié et adapté [16]. Après évaluation neuropsychologique et examen clinique, un diagnostic est posé, un traitement et un suivi proposés. Les données recueillies ont été saisies et analysées à l’aide d’un ordinateur type PC avec le logiciel SPSS version 10.0 pour windows. Les résultats ont été exprimés avec un risque d’erreur de 5%. RESULTATS Cent trente deux patients ont été vus durant la période d’étude. La prédominance était masculine avec un sex ratio de 0,45. L’âge moyen était de 67ans +/- 13, avec des extrêmes de 18 et 90 ans. Vingt cinq patients (18,9 %) n’avaient aucune instruction. Trente patients (22,7 %) avaient le niveau secondaire complet. La majorité des patients était mariée 101 (76,5 %). Vingt patients (15,2 %) étaient veufs et seuls 5 patients (3,8 %) étaient célibataires. La majorité était envoyée par le psychiatre (31,8 %). Trente neuf cas (29,5 %) étaient envoyés par le médecin généraliste et 22 patients (16,7 %) par le neurologue. Douze patients (9,1 %) étaient amenés par leur famille. Trente quatre patients (25,8 %) présentaient des antécédents familiaux de trouble mnésique (tableau I). Les anti hypertenseurs étaient les plus prescrits (tableau III), suivis des anti dépresseurs dans 37 cas (28%), et des neuroleptiques dans 18 cas (13,6%). Les anticholinestérasiques étaient prescrits dans 12 cas (9,1 %). Nous avons retrouvé 57 cas de démence (43,2 %) avec une prédominance de démence de type Alzheimer (64,7 %). Le MCI était présent dans 10 cas (14,4 %), et la dépression dans 7 cas (5,3 %). DISCUSSION Age Ces résultats confirment les nombreuses théories selon lesquelles l’âge est le principal facteur de démence [21]. En effet, en Europe [21], au Nigeria [14], comme dans beaucoup d’autres études la démence était significativement associée à l’âge de la personne. Sexe Statut matrimonial Réseau social et mode de vie Nous avons retrouvé dans notre série 25 patients (18,9%) qui appartiennent à une association religieuse et 9 soit 6,8% à une association communautaire. Peter [24] a trouvé une association inverse entre pratiques religieuses et survenue de troubles cognitifs. Il soutient que le désengagement social est un facteur de risque de troubles cognitifs de la population âgée. Or, la non appartenance religieuse est l’une des 6 composantes du désengagement social. Dans la même lancée, Idler et Kasl [18] ont montré que l’appartenance à une association religieuse était associée à de faibles degrés d’incapacité fonctionnelle dans la population âgée. Baiyewu [3] a trouvé que les personnes âgées en Afrique vivent avec une famille élargie faite de plusieurs générations. 6 ,7 % vivent seules, ce qui contraste avec celles vivant seules en Europe entre 35-39 % [2]. Malheureusement, ce réseau social a tendance à s’appauvrir avec les mutations survenues dans le mode de vie marqué par une urbanisation progressive induisant de plus en plus un isolement des individus. Néanmoins, il ne faut pas aussi perdre de vue que ces affections sont sous diagnostiquées. Itinéraire thérapeutique Au Ghana, la démence a constitué le deuxième motif de consultation à la clinique psychiatrique d’Accra [29]. En Hollande, 58 % étaient envoyés par le généraliste et seuls 12 % par le psychiatre [17]. Cette différence entre notre série et celles d’études réalisées dans des pays du Nord pourrait s’expliquer par une meilleure connaissance des troubles cognitifs par les médecins généralistes de ces pays. Cette bonne connaissance fait que le dépistage et la référence vers le service compétent se font plus tôt. En effet, une politique de vulgarisation des troubles cognitifs et la formation des médecins pour un diagnostic et une prise en charge précoce a été entreprise très tôt dans ces pays notamment au Canada par le Canadian Consensus Conference on the Assessment of Dementia CCCA en direction des praticiens généralistes [8,23]. La grande proportion de patients adressée par le psychiatre dans notre étude s’explique par l’expression psychiatrique fréquente des troubles cognitifs avec hallucinations, délire, déshinibition, irritabilité. Devant de tels tableaux, le premier réflexe des familles est d’amener les patients vers les structures où sont pris en charge les troubles du comportement, à savoir les services de psychiatrie. Antécédents Ces chiffres confirment les théories génétiques de la démence. En effet des facteurs génétiques sont reconnus comme déterminants dans la démence, mais un seul fait l’objet de consensus: la présence de l’allèle E4 du gène codant pour l’apolipoproteine E [7]. Nous avons trouvé 44 patients (33,3%) qui avaient des antécédents de troubles dépressifs. La dépression est très souvent associée à la démence dont elle constitue un diagnostic différentiel aussi. Plusieurs études ont attesté cette association fréquente [7, 13, 19, 22]. Jorm AF confirme l’association démence dépression avec un risque relatif de 1,16 à 13,5 [19]. Quatre vingt six patients (65,2%) avaient des antécédents d’HTA. L’HTA est associée à un risque accru de survenue de maladie d’Alzheimer [17]. Démences Touré au Canada [28] a trouvé des taux voisins de démence dans une clinique de mémoire. Des études à Lagos [4] ont trouvé des taux voisins avec 48 % de démence. Au Mali, Traoré a retrouvé une prévalence de 39,7 % sur une population de 65 ans et plus [32]. A Dakar, Touré trouve une prévalence de 10,7 % sur une population de 872 personnes âgées de plus de 55 ans [31]. La prévalence plus faible de Touré se justifie par le mode de recrutement qui n’était pas basé sur des plaintes cognitives, qui s’intégrait plus dans le cadre de consultations générales de personnes de plus de 55ans. Ces chiffres montrent l’existence de la démence en Afrique. Même si les taux retrouvés en Afrique sont inférieurs à ceux retrouvés dans les pays occidentaux [15], la prévalence de la démence d’Alzheimer est à peu près la même dans cette tranche de la population. En effet, on retrouve autour de 66% de démence d’Alzheimer dans la plupart des sociétés [2]. Nos résultats sont conformes à ceux de la littérature avec 64 % de démence type Alzheimer. En Angleterre des études montrent 44 % d’Alzheimer [6]. Touré au Canada [30] a trouvé une prédominance d’Alzheimer avec 46 %. De tels résultats appellent des implications dans des sociétés comme les nôtres où les politiques de santé ne sont pas orientées vers les populations âgées. Dépression Les dépressions passent très souvent inaperçues, la plupart des symptômes dépressifs étant considérés comme relevant de la démence. Ce qui en fait une mauvaise estimation. Or, une prise en charge adéquate des troubles dépressifs chez ces personnes âgées pourrait constituer un facteur préventif. Chez des personnes âgées fragiles, un état dépressif peut suffire à entraîner des troubles du comportement et de la mémoire similaires à ceux d’un syndrome démentiel, mais curables. La règle doit donc être de traiter tout syndrome dépressif du sujet âgé, même en cas de détérioration intellectuelle associée. MCI A Indianapolis, Unverzagt a retrouvé sur une population de 87 patients qui présentaient un MCI, que 16,1% ont développé une démence [33] après un suivi de 2 ans. Les taux encore faibles dans notre étude reflètent le retard de consultation et par ailleurs la méconnaissance de tels troubles d’où leur sous diagnostic. Le vieillissement normal n’est pas synonyme de détérioration. Les plaintes mnésiques bénignes sont, dans la majorité des cas, liées à des facteurs psychoaffectifs (deuils, éloignement des proches, solitude). Il faut savoir prendre en charge les plaintes de changement des capacités. Au moindre doute, un bilan dans un centre spécialisé de la mémoire peut lever l’inquiétude ou permettre un traitement précoce dans les pays où de telles structures existent. Traitement Un soutien psychologique ainsi qu’une sensibilisation des familles ont été effectués dans tous les cas. Ces traitements sont encore uniquement symptomatiques et dans une certaine mesure préventive [12,21]. Dans les pays développés, les anticholinestérasiques seuls traitements réellement stabilisateurs sont plus largement prescrits. Touré a trouvé que 39 % de patients sous anti cholinestérasiques en 2000 [30] au Canada. Dans notre étude 12 patients (9,1 %) ont eu des anticholinestérasiques prescrits par le neurologue . Cette faible prescription s’explique par le fait de leur indisponibilité sur le marché et leurs prix élevés par ailleurs. En effet seuls les plus nantis parmi les patients recrutés ont pu commander les anticholinéstérasiques depuis l’Europe. Une politique de santé visant une meilleure accessibilité des médicaments serait d’un grand apport. CONCLUSION La démence correspond à une détérioration intellectuelle globale d’évolution progressive avec un retentissement important sur la vie quotidienne. Dans l’attente des avancées pharmacologiques sur la prise en charge, l’accessibilité financière des nouvelles molécules comme les anticholinestérasiques, le rôle du médecin en Afrique doit s’articuler autour de la prévention et de l’accompagnement de la famille. Cela implique une prise en charge adéquate des troubles dépressifs du sujet âgé, un diagnostic précoce des stades initiaux de la maladie et de larges informations éducatives sur l’intérêt des activités occupationnelles, physiques et intellectuelles, des réseaux sociaux et du mode de vie. Tableau I : Antécédents des patients consultant pour troubles mnésiques.
Tableau II : Activités physiques de 132 patients consultant pour troubles mnésiques au Sénégal.
Tableau III : Traitement habituel de 132 patients consultant pour troubles mnésiques au Sénégal
RESUME Description Objectif Méthodes Résultats Conclusion Mots-clés : Maladie de Wilson, manifestations neurologiques, génétique, Bilan cuprique, Anneau de Keyser-Fleischer, D-pénicillamine, Sulfate de zinc SUMMARY Description The aim of this study is to review the genetic aspects, diagnosis and treatment of Neuro-Wilson. Methods Results Conclusion Keywords: Wilson disease, neurological manifestations, cupric balance, Keyser-Fleischer ring, genetics, D-penicillamin, zinc salts. INTRODUCTION La maladie de Wilson ou « dégénérescence hépato-lenticulaire » est une affection génétique rare, de transmission autosomique récessive, caractérisée par une accumulation tissulaire de cuivre libre, essentiellement dans le foie, le cerveau et l’il. Elle résulte de mutations du gène de Wilson, localisé sur le chromosome 13 et codant pour la protéine ATP7B qui assure le transport du cuivre dans l’hépatocyte et donc son élimination dans la bile [57]. Le diagnostic de maladie de Wilson peut être difficile à établir du fait de l’hétérogénéité des signes cliniques et du manque de spécificité des paramètres biologiques. Mais, fait rare pour une maladie génétique, il existe un traitement efficace. Toutefois, tout retard dans le diagnostic expose le patient à des atteintes irréversibles. Or dans les formes neurologiques, un délai moyen de deux ans persiste encore actuellement entre les premiers symptômes et le diagnostic de la maladie [48]. MATERIELS ET METHODES Dans ce travail, nous étudions une série de sept cas colligés au service de Neurologie et de Pédiatrie du centre hospitalo-universitaire Hassan II de Fès, dans le but de réévaluer cette pathologie sur le plan clinique, paraclinique et thérapeutique. Tous les malades ayant des symptômes neurologiques évocateurs avec ou sans symptôme extra-neurologique ont été inclus dans cette étude. Les sept malades ont eu des examens paracliniques comprenant : Le diagnostic positif de la maladie de Wilson a été retenu devant des arguments cliniques, biologiques et radiologiques. Sur le plan thérapeutique, trois de nos malades ont été mis sous D-pénicillamine et quatre Sous sulfate de zinc. Dans les deux cas le traitement a été entrepris de façon progressive au cours de l’hospitalisation avec dose d’entretien gardé à la sortie de l’hôpital avec une surveillance clinique rapprochée. Vu le caractère génétique et héréditaire de cette pathologie, l’enquête familiale à la recherche de cas similaires a été réalisée par l’examen clinique de la fratrie de quatre malades de la série, cependant les autres fratries n’ont pas été examinées par non coopération de la famille. OBSERVATIONS Cas N°1 Cas N°2 Cas N°3 Cas 4 Cas N°5 Cas N°6 L’analyse des résultats de cette étude concerne les données cliniques, biologiques, et celles de l’imagerie. Nous étudierons également les options thérapeutiques disponibles pour stabiliser la maladie et éviter les dommages liés au cuivre sous réserve d’une bonne observance thérapeutique. Notre étude a intéressé sept malades ; cinq garçons et deux filles, dont l’âge moyen est de 16 ans avec des extrêmes allant de 10 ans à 18 ans, en effet la maladie de Wilson est une affection de l’enfant, de l’adolescent et de l’adulte jeune. La majorité des cas débute entre 5 et 35 ans, en moyenne vers 17 ans [22] [26] [41]. Le diagnostic de la maladie de Wilson doit être suspecté en neurologie devant tout syndrome extrapyramidal avant l’âge de 50 ans. Il n’y a pas de prédominance de sexe [41] [33] comme l’attestent les résultats de notre série. La notion de consanguinité du premier degré, fréquente dans notre pays, suggère fortement le rôle favorisant de la consanguinité dans la maladie de Wilson qui est une affection autosomique récessive [20] comme on le note dans trois cas de la série (Les parents sont cousins germains dans les cas (1, 2, 3), néanmoins les formes non familiales, comme celles retrouvées chez 4 de nos patients, ont été décrites dans plusieurs travaux [5] [9] [11] [23]. L’interrogatoire fait dégager certains antécédents, à savoir un épisode d’ictère pendant le jeune âge chez deux malades, deux patients ayant deux surs décédées suite à la maladie de Wilson et l’antécédent de syndrome hémorragique chez un patient. L’existence d’un antécédent de la maladie de Wilson dans la fratrie ou d’une consanguinité parentale est un bon élément d’orientation diagnostique. Le dépistage familial révèle le plus souvent des cas asymptomatiques chez qui une thérapie adaptée permet parfois même d’échapper à cette maladie. Une avancée dans ce domaine a été rapportée par une équipe japonaise qui recommande le dépistage dès l’âge de trois ans par un anticorps spécifique l’holocéruléoplasmine [58]. Le délai moyen du diagnostic de la maladie dans notre série est de 9 mois comparé à celui de 2,45 ans dans la série de Bono.W et al et 8 ans dans la série de Walsche et Yealland [53]. Il est très important que le diagnostic soit fait précocement, afin de pouvoir traiter le plus tôt possible [54]. L’atteinte neurologique de la maladie de Wilson existe chez environ 40-50% des patients, elle s’installe de façon insidieuse et s’aggrave progressivement. Plus rarement, l’évolution est marquée par des phases d’amélioration transitoires. Les signes neurologiques de la maladie sont inauguraux chez 76% des patients [16] 71.4% dans la série de Bono.W [10] et 80% dans notre série. Les manifestations neurologiques sont motrices et témoignent de l’atteinte des noyaux gris centraux et du tronc cérébral. Les manifestations les plus fréquentes sont le tremblement (80%), la dysarthrie (56%) de nature extrapyramidale, associés à une hypersalivation et un aspect de grimace sardonique. Le tableau neurologique peut comporter aussi un syndrome parkinsonien (45% à 55%) qui associe un syndrome dystonique et un syndrome akinéto-rigide [38], le syndrome pseudobulbaire (20%) avec fausse routes et labilités émotionnelle, les troubles de la marche (30%), les troubles de tonus (40%) et l’apraxie prendront des aspects particuliers en fonction de la forme clinique réalisée [7] [31]. Dans notre série, les signes neurologiques sont présents dans tous les cas, en citant les symptômes par ordre de prédominance : troubles de la marche survenus chez 80% des patients, une marche spastique avec des mouvements dystoniques a été observée chez 40% des patients, la dysphagie et le trouble de déglutition existaient chez 60% des patients; la dysphagie s’est associée à une abolition de réflexe nauséeux due à l’atteinte du nerf glosso-pharyngien dans un cas. Le syndrome extrapyramidal présent dans 60% des cas, occasionne une dysarthrie avec une voix monocorde, trouble de langage avec élocution difficile et manque de mots, dans un cas l’examen clinique a trouvé un syndrome extrapyramidal akinéto-rigide. L’hypertonie a été observée chez 40% des patients, elle est de type pyramidal généralisé occasionnant une marche spastique, soit de type extrapyramidal avec phénomène de la roue dentée. Les mouvements dystoniques ont été observés dans 40% des cas et sont plus marqués aux extrémités (mains et pieds). Les troubles psychiatriques sont probablement sous estimés et sont inauguraux dans 14 à 20% des cas, 19% des cas dans la série de Bono et al. Il peut s’agir de troubles de la personnalité ou du comportement; labilité émotionnelle, impulsivité, agressivité, désinhibition troubles de l’humeur surtout sur un mode dépressif [2] [7] [34] [50]. L’amélioration de l’état psychiatrique peut survenir avec la réduction de l’excès de cuivre mais la prescription des psychotropes peut s’avérer nécessaire [29]. Dans un cas de notre série, on note une euphorie, un trouble de comportement et un désintérêt de l’activité scolaire avec recours à un traitement adéquat. L’atteinte hépatique symptomatique ou non est très fréquente dans la maladie de Wilson et le mode de révélation est variable. Dans notre série elle était présente chez 80% des patients contre 40% dans la série de Walshe et Yealland et 85.7% dans celle de Bono.W et al. Cliniquement, on a constaté une splénomégalie dans 60% des cas sans épisode d’hémorragie digestive haute. L’échographie abdominale a objectivé un aspect d’hypertension portale chez 60% des malades. La fibroscopie digestive haute a mis en évidence des cordons variqueux stade II au 1/3 inférieur de l’sophage dans 40% des cas, chez qui un traitement à base de bétabloquant a été administré pour prévenir la progression et la rupture des varices sophagiennes. Une élévation des transaminases a été notée dans un cas (cas 2), l’élévation des transaminases est habituellement inférieure à 10 fois les valeurs normales, contrairement à ce qui est observé dans les autres types d’hépatite [8]. Les manifestations ophtalmologiques sont dominées par la présence de l’anneau cornéen de Kayser Fleischer, qui est rare avant l’âge de sept ans [25]; il reflète la surcharge en cuivre de la membrane de Descemet, visible à la lampe à fente, coloré en vert, brun ou doré. Il est quasi-constant en cas d’atteinte neuropsychiatrique. Dans notre série, il est retrouvé de façon bilatérale dans 80% des cas. Il a été décrit de façon exceptionnelle en dehors de la maladie, dans certains cas de cholestase très prolongée. Willeit et al et Demirkan et al ont rapporté deux observations de Neuro-Wilson sans manifestations ophtalmologiques comme l’est le cas chez un de nos patients [56]. La formation ou non de l’anneau de Kayser-Fleischer est influencé par le phénotype de la mutation génétique, notamment la mutation H 1070 Q [49] [54]. Les manifestations hématologiques consistent en une anémie hémolytique à test de Coombs négatif [37] dont le mécanisme est assimilé aux hémolyses chez les cirrhotiques, dont le caractère est à la fois corpusculaire et extra-corpusculaire. Parfois l’anémie est en rapport avec les anomalies du métabolisme du cuivre [21]. L’anémie hémolytique est rencontrée chez un de nos patients et la thrombopénie chez trois de nos patients. En effet, la survenue d’une anémie hémolytique aigu associée ou non à une thrombopénie et/ou des signes d’insuffisance hépatocellulaire voire une acidose tubulaire doit faire évoquer, en l’absence de diagnostic évident, la possibilité d’une maladie de Wilson [40]. Les manifestations endocriniennes décrites au cours de la maladie de Wilson sont l’aménorrhée, les avortements à répétition, l’hyperparathyroïdie, et l’intolérance au glucose. Dans notre série, on note une aménorrhée dans deux cas et une gynécomastie dans un cas. Les manifestations rénales dont la physiopathologie est basée sur la perte rénale d’acides aminés avec défaut d’acidification rénale représentent 4% de la série de Bono.W et al et 3% d’une série japonaise [19]. Dans notre série, aucun cas d’atteinte rénale n’a été retrouvé. Les manifestations cardiaques, souvent électrocardiographiques, sont présentes chez presque un tiers des malades. Les troubles du rythme sont rares, mais peuvent être sévères arrivant jusqu’à la fibrillation ventriculaire. Aucune atteinte cardiaque n’a été retrouvée dans notre série, ce qui a permis de les mettre sous bétabloquants comme traitement préventif primaire de varices sophagiennes. D’autres manifestations, en particuliers ostéo-articulaires [19] [34] et cutanées [18] peuvent se voir dans la maladie de Wilson mais n’ont pas été rapportées chez les malades de notre série. L’exploration biologique du métabolisme cuprique se fait par le dosage de la céruléoplasmine, du cuivre sérique, du cuivre urinaire sur les urines de 24heures et du cuivre hépatique après une biopsie. Le taux de la céruléoplasmine est effondré chez environ 80% des patients. Dans 10 à 15% des cas, son taux sera intermédiaire et approche la normale chez 5 à 10% [38]. Par ailleurs, jusqu’à 20% des porteurs hétérozygotes ont un taux bas de céruléoplasmine même s’ils ne vont pas développer la maladie de Wilson [32]. Le taux de céruléoplasmine dans notre série était effondré dans tous les cas avec un taux moyen inférieur à 0.1 g/l et des extrêmes de 0.07g/l et 0.14g/l pour une valeur de référence de 0.22 à 0.61g/l. Le taux de céruléoplasmine est également effondré dans deux autres maladies génétiques du métabolisme du cuivre : la maladie de Menkes et l’acéruléoplasminémie congénitale [27]. Le taux de céruléoplasmine peut donc constituer un facteur de suspicion de la maladie de Wilson et un taux inférieur à 20mg/dl est très en faveur du diagnostic. Le cuivre total est diminué de façon corolaire au taux de céruléoplasmine, en revanche, le cuivre libre sérique est augmenté mais peut être normal ou augmenté [46]. Il est diminué dans tous les cas de notre série avec un taux moyen à 0.35mg/l pour une valeur normale de 0.73 à 2mg/l. La tomodensitométrie cérébrale, et au mieux l’imagerie par résonance magnétique, ont un apport important pour l’estimation de la sévérité de l’encéphale. Les lésions les plus fréquentes sont représentées par des hyposignaux en T1 et des hypersignaux en T2 et Flair, le plus souvent ces lésions sont multiples, symétriques et elles touchent les noyaux lenticulaires, le thalamus, la substance blanche et le noyau caudé. [4] [35] [36] [42]. Tous les malades de notre série ont bénéficié d’une imagerie cérébrale montrant des lésions focales représentées sur les séquences pondérées d’IRM par des hyposignaux en T1 et des hypersignaux en T2 et Flair. Le zinc a été approuvé aux USA par la FDA en 1997 comme traitement de la maladie de Wilson [12]. Il est vite devenu aux USA le traitement de choix dans le traitement d’entretien, en traitement pré-symptomatique [15] et dans les formes pédiatriques. Ceci est en rapport avec sa lenteur d’action et sa non toxicité. L’association Trientine/Zinc est une bonne option en traitement initial des formes hépatiques décompensées [3]. L’association Zinc/TIAM en cours d’essai parait très prometteuse [13] [14]. La transplantation hépatique est indiquée en cas d’atteinte hépatique grave, et/ou en cas de signes neurologiques ou neuropsychiatriques sévères échappant au traitement médical [30]. Cependant, certains auteurs, considèrent l’atteinte neurologique comme facteur de mauvais pronostic de survie post-transplantation [22]. CONCLUSION Le pronostic de la maladie de Wilson dépend de la précocité du diagnostic positif et de la rapidité du démarrage d’un traitement chélateur de cuivre avant l’installation de lésions neurologique et hépatique irréversibles. L’idéal étant d’affirmer le diagnostic au stade présymptomatique de l’affection. 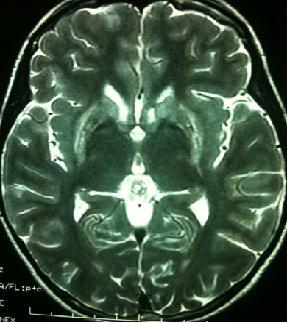 Séquence 1: Séquence pondérée T2 en coupes sagittal montrant un hypersignal bilatéral et symétrique des deux noyaux lenticulaires notamment les putamens et des deux noyaux caudés. 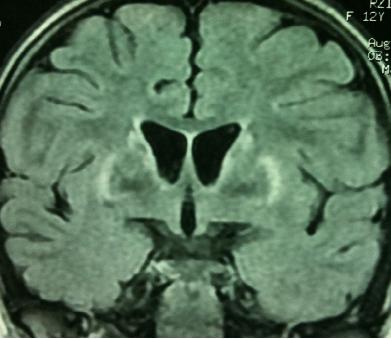 Séquence 2: Séquence pondérée T2 Flair en coupes axial montrant un hypersignal bilatéral et symétrique des deux putamens
ABSTRACT Background Objective Methods Results Conclusion Keywords: Chronic subdural haematoma, Nigeria, surgical outcome, treatment RESUME Introduction Objectif Méthode Results L’évacuation par trous de trepan, sous anesthésie générale a été la technique la fréquemment utilisée (96 %). Cinq patients ont eu en post opératoire des complications avec un résultat favorable dans 91,3 % des cas. Les taux de récidive et mortalité étaient respectivement de 12,5 % de 6,3 %. Conclusion Mots clés: Hématome sous-dural chronique, Nigéria, traitement chirurgical INTRODUCTION Chronic subdural hematoma (CSDH) is a relatively common problem in neurosurgical practice worldwide with favourable prognosis when treated adequately. The incidence is about 5 per 100,000 per year in the general population and is higher in the elderly rising to about 58 per 100,000 per year (17). The proportion of people aged 65 years and older is expected to double worldwide between 2000 and 2030, and a correspondingly large increase in incidence of CSDH is expected (10). A steady increase in the incidence has been observed in Nigeria because of increasing availability of computerized tomographic (CT) scan machines (1) and an apparent rise in life expectancy. Diagnosis of CSDH is still frequently missed or delayed in our environment with many patients often admitted and managed for other medical conditions before finally being referred on account of brain CT scan findings. In the western world anticoagulant or antiplatelet therapy, alcohol abuse and trauma to the head are frequent aetiologic factors for chronic subdural haematoma (8, 17, 20, 23,). The role of such factors except for trauma has not been documented in our environment. Pre-existing co-morbidities like myocardial and renal problems have also been reported as a significant cause of death in patients with chronic subdural hematoma. While surgical evacuation usually results in great improvement in neurological status and good outcome, still morbidity and mortality continues to occur especially in the elderly (3, 14). The purpose of this article is to present our experience of the surgical management of 73 patients with CSDH by evaluating their clinical features including predisposing factors, CT scan findings, surgical results and the postoperative outcome. MATERIALS AND METHODS Data were collected in two parts, the first part consisted of a retrospective review of cases of chronic subdural haematoma (CSDH) managed between May 2005 and June 2009 and the later part was a prospective review of cases from July 2009 till September 2010. A total of 73 patients CSDH were managed during the period under review, forty-nine patients had complete records, while twenty-four had incomplete medical records. Information extracted from records included the patient’s biodata, clinical features, aetiological factors, initial diagnosis and treatment before brain CT scan and subsequent referral to neurosurgery. For patients with history of trauma, the type and duration of trauma before presentation were documented. In all cases, diagnosis was based on brain CT scan or MRI findings which were correlated to the clinical presentation of the patients. The neurological status on admission by the neurosurgical unit was graded using the Glasgow Coma Scale (19) preoperatively and was reassessed in the first postoperative day. Management outcome was assessed using the Glasgow Outcome Score (GOS) (9) at discharge and during out-patient follow up. Based on GOS, patients were further grouped into two outcome categories; favourable (GOS: good recovery, moderate disability) and unfavourable (GOS: severe disability, persistent vegetative state and death) CSDH recurrence was defined as recurrence of neurologic symptoms and signs with demonstrable subdural collection on the operated side and compression of the brain surface observed in a repeat CT scan. RESULTS A total of 73 patients underwent 79 operations during the study period. The age range was 24 to 82 years, with majority of the patients between 61 – 70 years. (Table 1). A history of trauma was elucidated in thirty patients (63.5%); road traffic accident (56.7%) was the commonest cause of trauma, while falls accounted for 26. 7%. Among patients with history of trauma, 13 patients (43.3%) presented between 3 – 6 weeks of trauma, 9 patients (30%) presented after six weeks and 8 patients (26%) presented before 3 weeks (Table 2). None of the patients had received neurosurgical treatment for their reported head injury. Hypertension (22.9%) was the commonest co-morbidity; two patients had more than one co-morbid condition. Thirteen patients (43.3%) had history of significant alcohol use. Only 2 patients were on anticoagulant therapy prior to presentation. Eighty-nine percent of patients presented with headache while 62.5% had motor deficit. Among the forty-nine patients with complete records, twenty-five (52%) patients presented to the neurosurgery unit with a GCS of 15 – 14 and in 6 (12.5%) patients the GCS was less than 8. The diagnosis was delayed or initially missed in 50%, with 12 (25%) of the patients being managed initially for strokes before a brain CT scan was requested(Table 3); other initial diagnosis included seizure disorders (8.3%) and psychiatric illness. There was no side predilection in occurrence of CSDH. Bilateral CSDH occurred in 22 patients. Figure 1 shows the CT characteristics of the lesion: it was hypodense in majority of cases (50%), isodense in 28% , mixed density in 17% and hyperdense in 5%. Seventy patients (95.9%) had burr-hole craniostomy and haematoma evacuation while 3 patients had craniotomy. None of the patients had deterioration of GCS postoperatively. Most operations (72 operations, 95%) were performed under general endotracheal anaesthesia, with few cases done with local scalp infiltration with 1% lidocaine with Adrenaline 1:200,000. The surgical procedure included burr-hole craniostomy and drainage of haematoma using a single burr-hole for unilateral CSDH and two burr-holes, one on either side, for bilateral cases as a routine. Three patients underwent craniotomy and evacuation of haematoma: one of these three patients had calcified CSDH while the indication for craniotomy in the other two patients was not stated in the case file. Evacuation of the Subdural haematoma was achieved with the aid of a silastic feeding tube size 8FR and repeated irrigation of the subdural space with physiological saline solution followed by placement of a closed-system drain usually for 2 days. Routine post operative CT scan was not done. Antibiotic therapy was continued until drain removal and patients were mobilized from first postoperative day. After the first day, postoperative GCS was 15 – 14 in 34 (94.4%) and 13 – 9 in 2 (5.6%) patients. Figure 2 shows the preoperative and postoperative GCS score. Five patients developed postoperative complications; 2 patients developed seizures, 1 patient each developed an intracerebral haematoma (ICH), significant pneumocephalus and urinary retention. Outcome was favourable in the majority (91.3%) of patients with a recurrence rate of 12.5% and mortality rate of 6.3%. (Table 4). DISCUSSION Chronic subdural haematoma is a frequent cause of neurosurgical referral in our environment as it is in other parts of the world (2). There has been an increasing trend in the number of cases treated over the past decade in our hospital. The majority of the patients (50. 7%) were above 61 years-old and 87% were male. This is similar to what has been reported in other centres around the world with majority of the patients being males in the 7th decade or above (20). As in other parts of the world, CSDH is a disease of elderly, however, a sizeable number of young people was found in this study. Trauma to the head (63%) and alcohol use (43%) were prominent aetiological factor in this study with only very few patients (4%) on anticoagulant therapy. This finding is unlike what is reported in some centres in the western world where therapy with anticoagulant or antiplatelet was present in up to 40% and alcohol abuse in 6% of patients (20, 23). Santarius (17) reported a rate of 21% and 29% of patients on anticoagulants and antiplatelets respectively. Other known risk factors for CSDH are seizures, cerebrospinal shunts and arachnoid cyst patients (5). The exact mechanism leading to chronic subdural haematoma is not clear. The existence of an acute subdural haematoma or subdural hygroma has been found as the predisposing factor for the development of a chronic subdural hematoma, especially in elderly patients. The clinical manifestations of CSDH are protean and an initial misdiagnosis was commonplace in the pre CT era. Headache (89%) was the commonest symptom, followed by motor deficits (63%) mainly hemiparesis in our centre. Other symptoms are altered/fluctuating levels of consciousness and inappropriate behaviour/speech. Twenty-five percent of the patients were initially diagnosed and managed for stroke before neurosurgical referral after brain CT scan finding suggestive of a CSDH. Other initial diagnoses were seizure disorders, dementia and unexplained headache. In patients being managed for ¡®stroke’, there was significant delay before neurosurgical intervention due to a local practice of not routinely obtaining brain CT scans in stroke patients. It is necessary for physicians to have a high index of suspicion when treating such suspected stroke patients and make use of Brain CT scans which is diagnostic and is now readily available in many centres in Nigeria. The most common CT finding in CSDH is the hypodense, crescenteric extra axial lesion: this picture was seen in 54% of our patients. At other times, the haematoma was isodense (25%), with mixed density (13%), and much less commonly hyperdense (8%). This finding is consistent with reports from other centres, however a predominant finding of mixed density lesions has also been reported (1, 17). The cause of a hyperdense haematoma is the continuous rebleeding and the formation of membranes in the cavity. Magnetic resonance imaging (MRI) is useful to demarcate the various phases of the subdural haematoma and provides detailed information of the dimension, age and complexity of the haematoma. However, due to limited availability and increased cost, MRI is mainly indicated for the differential diagnosis of isodense or bilateral haematomas (21). There was no side predilection in the occurrence of CSDH and the lesion was bilateral in 32% of patients. Three of the six patients with recurrent CSDH had bilateral lesions initially. One patient with unilateral lesion and recurrence had additional risk factors (alcohol abuse and abnormal coagulation studies). This same patient developed postoperative intracerebral haematoma with resultant dysphasia, which resolved with conservative treatment. The recurrence rate of 12.5% found in this study is similar to rates of 9.8% and 14.3% among patients treated with burr hole craniostomy and drainage in other centres (13,17,22 23) and lower than 18% and 33% amongst patients treated with no drain (17, 23). These results are consistent with a positive effect of drains in prevention of postoperative recurrent collections, and their use could avoid repeated operations and additional time in hospital. The use of drain has not been found to be associated with increased surgical complications (4, 17, 16, 23). A complication rate of 6.8% (five patients) is comparable to reports from other centers (15, 17). CONCLUSION In our environment, there is a noticeable increase in patients presenting with chronic subdural haematoma. A high index of suspicion will improve the timeliness of diagnosis and therapy. Despite frequent delay in making diagnosis and institution of treatment, surgery in form of burrhole craniostomy and closed-system drainage is associated with favourable outcome in the majority of patients, many of whom are elderly. TABLES Table 1: Demographic characteristics of patients
Table 2: Risk factors for CSDH
Table 3: Clinical presentation of CSDH
Table 4: Management and Outcome
FIGURES  Figure 1 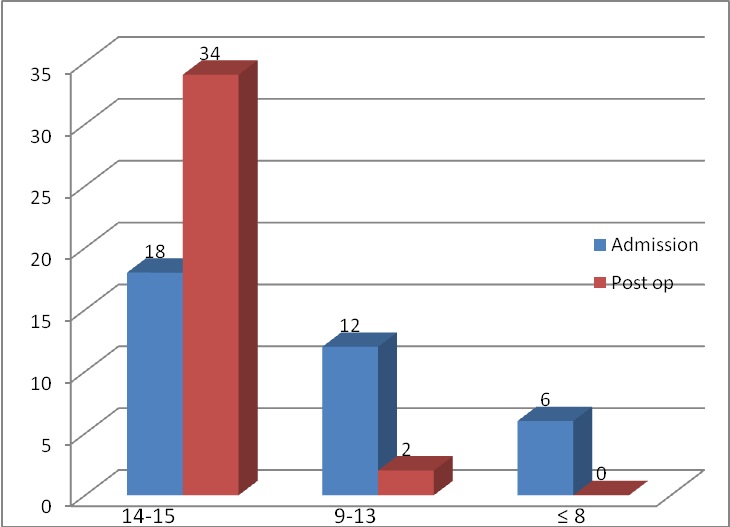 Figure 2
RESUME Objectifs Méthodes Résultats Elle était composée en majorité par des analphabètes dans 72,8% des patients hémiplégiques, 63,72 % des aidants et 70 % des tradithérapeutes. Selon la population de l’étude, le handicap moteur dû à l’hémiplégie était curable dans 64,5 % des cas et pouvait entraîner le décès du patient dans 60,7 % des cas. Le diagnostic et la prise en charge initiale étaient faits à l’hôpital (68%) ; ensuite, 86 % des hémiplégiques avaient recours à la tradithérapie. La prise en charge de la tradithérapie s’était résumée à la phytothérapie associée à des massages et des incantations (60%) avec l’existence d’interdits dans 100% des cas pour la majorité alimentaire (80 %). Conclusion Mots-clés : Hémiplégie, handicap moteur, approche anthropologique, conception métaphysique. SUMMARY Objectives Methods A total of 22 patients, 102 disability personals assistance and 10 traditional practitioners were selected. Results Conclusion INTRODUCTION L’hémiplégie vasculaire représente un syndrome constitué par la perte plus ou moins complète de la motilité volontaire dans un hémicorps. [9] Ce syndrome découlant d’un accident vasculaire cérébral constitue un véritable problème de santé publique en Afrique subsaharienne en termes de fréquence selon les données hospitalières et responsable de lourd handicap [18, 6]. Le nombre de patients souffrant de ce handicap est en augmentation dans notre pratique. Elles représentent la première cause des consultations des personnes vues dans le service de Médecine Physique et de Réadaptation à Abidjan [3] Sa prise en charge demeure difficile en Afrique [13] et surtout dans notre contexte et le coût direct global des séances de rééducation des personnes atteintes d’hémiplégie varie entre 105.7 et 251.75 euros avec un coût moyen direct par personne de 184.97 euros sur une durée moyenne de 6 mois. [1] Au plan clinique, l’hémiplégie associe des désordres moteurs, réflexes, sensitivo-sensoriels et cognitifs sources de handicap sous un mode chronique est diversement perçue par les populations en fonction de leur environnement socioculturel. [4] Selon une étude épidémiologique réalisée en Côte d’Ivoire sur les AVC, les akans représenteraient 63,4% des malades hémiplégiques [7, 8]. Il s’agit par conséquent d’un peuple exposé à ce problème de handicap. Notre étude s’était donc intéressé à ce sous groupe akan, les baoulés Nanafoè, peuple du centre de la Côte d’Ivoire. MATERIELS ET METHODES Il s’agissait d’une étude transversale à visée descriptive qui s’était déroulée au cours de la période d’août à décembre 2008 dans 16 villages baoulé « nanafoè » de la sous-préfecture d’Attiégouakro, située dans le district de Yamoussoukro capitale politique de la Côte d’Ivoire (Fig.1). Ont été inclus dans cette étude les patients ayant un déficit moteur hémicorporel de cause vasculaire confirmée au scanner crânio-encéphalique et/ou de survenue brutale ; ensuite des aidants adultes vivant quotidiennement avec le malade hémiplégique et des tradipraticiens ayant séjourné depuis plusieurs années dans la région et reconnus par les villageois comme des guérisseurs compétents. Sur la base de ces critères, 22 patients, 10 tradipraticiens et 102 aidants sélectionnés ont été soumis à un questionnaire structuré permettant à la population de l’étude selon sa conception culturelle de la maladie de définir l’hémiplégie, de préciser le type de traitement reçu par le patient ; d’apprécier son niveau de handicap au moment de l’enquête grâce à l’indice de Barthel modifié à la compréhension de la population de l’étude et d’en juger l’évolution. La présentation des données et leur analyse ont été faites à l’aide du logiciel épi info 2000. Les variables qualitatives ont été décrites à l’aide des pourcentages, les variables quantitatives à l’aide des moyennes et écart-types. RESULTATS Caracteristiques Epidemiologiques Définition, Origine, Causes Socioculturelles de l’Hémiplégie et Choix Thérapeutique 86% des patients ont opté exclusivement pour la médecine traditionnelle après la prise en charge médicale initiale. Etat des Patients après Traitement Traditionnel Cinquante-six sujets de l’entourage (soit 54,6% des cas) avaient estimé que l’évolution de l’état clinique du patient était favorable après la tradithérapie. Mais au terme de l’enquête 80 % des patients avaient besoin d’une aide de tierce personne pour les activités de la vie quotidienne. COMMENTAIRE La prédominance des personnes du troisième âge chez les patients hémiplégiques de notre étude contrairement à ce qui est observé en Afrique [19], pourrait trouver son explication du fait qu’une grande partie de la population jeune active des villages baoulé et singulièrement ceux des nanafoè ont migré vers les terres plus fertiles dans l’Ouest forestier de la Côte d’Ivoire. [5] Cet âge avancé de la majorité des patients et des tradipraticiens a des conséquences sur la vie socio-politique et même culturelle de ces villages. En effet, ces personnes relativement âgées se trouvent au sommet de la hiérarchie sociale c’est-à-dire la classe dirigeante du village. [10] L’hémiplégie aura donc un impact indirect négatif sur l’administration traditionnelle des villages à cause du handicap physique et psychologiques qu’elle occasionne. Ce handicap pourrait être à l’origine de la marginalisation de ces patients [14]. Ces sujets, quoique capables de gérer les affaires administratives, ne pourront accéder à un poste de responsabilité. Le taux élevé d’analphabétisme de cette population rurale était lié au faible taux global de scolarisation de la population ivoirienne et l’analphabétisme a inéluctablement un impact sur la perception de la maladie et de son handicap selon le psychiatre et psychanalyste Yves Prigent [17]. En effet pour lui, « la confusion de l’analphabète ou de l’ignorant est d’autant plus grande quand il ne trouve pas d’explication ou qu’il pense qu’il est coupable, ou encore qu’il se croît envoûté par un ennemi inconnu ». Cette explication subjective repose sur des conceptions religieuses, culturelles et même parfois personnelles. C’est ce qui pourrait expliquer cette conception beaucoup plus métaphysique que rationnelle que cette population baoulé “nanafoè“ avait pour l’hémiplégie. Ainsi, transgresser une loi divine ou établie par l’homme, ou le non-respect d’un interdit expliquerait la survenue de l’hémiplégie. L’approche étiologique généralement dictée par une préoccupation métaphysique, elle-même induite dans un contexte lignager où les ancêtres, les sorciers ou les ennemis seraient responsables de la maladie. [16] L’hémiplégie a été désignée sous le vocable « Djêwê » par plus de 80% de l’ensemble de la population de l’étude. Le nom vernaculaire de l’hémiplégie montre la gravité de la maladie qu’elle exprime, car la traduction littérale de ce vocable désigne une maladie qui brise, écrase le corps et qui handicape lourdement le malade. En plus si la cause de l’hémiplégie était d’origine métaphysique, seul un soignant pétrit d’expériences pour la conjuration des sorts et à qui les « esprits » exauçaient aisément pouvait traiter ce mal [2]. Il est donc évidant que le poids des conceptions ancestrales aient eu raison du choix thérapeutique de nos patients avec une confiance totale à la tradithérapie à plus de 80% abandonnant ainsi les soins médicaux et rééducatifs de la médecine moderne. Ils vouaient une confiance quasi absolue aux guérisseurs traditionnels qu’ils craignaient parfois. Ces derniers étaient considérés, à ce titre, comme seuls capables de guérir complètement le mal car ultimes détenteurs du savoir leur permettant de définir les critères du normal et du pathologique [11, 12,15]. Mais une confusion demeurait au sein des patients et des aidants qui semblaient ne pas savoir lequel du traitement moderne ou traditionnel serait le plus efficace compte tenu de la persistance du handicap malgré la tradithérapie. Cette confusion était renforcée par le caractère informel de la corporation des tradipraticiens. Car souvent certaines personnes pouvaient s’attribuer le titre de guérisseur. Chacun travaillant pour son compte en instituant des interdits variant selon le soignant dont le non respect serait étroitement lié à l’efficacité du traitement. Pour ces tradipraticiens, l’évolution stationnaire du handicap secondaire au déficit hemicorporel serait due à la transgression de ces interdits ou la non miséricorde accordée par les esprits malgré des sacrifices expiatoires. Fort heureusement, ces patients bénéficiaient auprès des siens d’une assistance soutenue eue égard à la grande sociabilité des peuples africains et singulièrement le baoulé : « on ne peut difficilement laisser un malade seul ; le groupe équivaut au meilleur des médicaments ». [5] CONCLUSION Le poids des croyances ancestraux des peuples baoulé nanafouè ont contribué à un fort taux d’abandon des thérapeutiques modernes initiales avec recours quasi exclusif de la tradithérapie par la grande majorité des patients. La mise en route d’une politique d’information, d’éducation et de communication des tradipraticiens et des populations, la formation d’agents spécialisés peuvent contribuer à améliorer les stratégies de prise en charge de l’hémiplégie en milieu rural en Côte d’ Ivoire. Tableau I : Répartition de la population de l’étude selon le niveau de scolarisation
TABLEAU II : Répartition de la population de l’étude selon le vocable de l’hémiplégie
TABLEAU III : Répartition de la population de l’étude selon la cause de l’hémiplégie
TABLEAU IV : Répartition des patients et de l’entourage selon leur confiance en l’efficacité d’un type de traitement
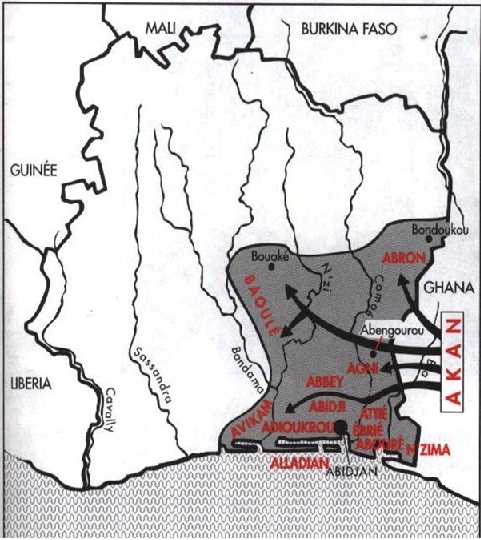 Figure 1
Articles récents
Commentaires récents
Archives
CatégoriesMéta |
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647





