
|
|
|
Introduction Les accidents vasculaires cérébraux ischémiques (AVCI) sont les types d’accidents vasculaires cérébraux (AVC) les plus fréquents. Ils sont causés par une interruption de l’irrigation sanguine de certaines régions du cerveau, ce qui entraîne un manque d’oxygène conduisant à une défaillance fonctionnelle et à la nécrose du tissu cérébral [9]. L’AVCI représentant jusqu’à 87% du fardeau mondial de l’AVC, est un trouble hétérogène avec plus de 100 pathologies impliquées dans sa pathogenèse [4]. Le pronostic des AVCI est considérablement associé à la prise en charge étiologique. Jonson et al [7] ont montré que 87,9% des AVCI étaient dus à des facteurs de risque potentiellement modifiables, mettant en évidence l’énorme possibilité de diminuer la charge des AVC par la réduction de l’exposition aux facteurs de risque. Dans l’étude INTERSTROKE, l’hypertension, le tabagisme, l’obésité abdominale, l’alimentation et l’activité physique représentaient plus de 80% du risque global d’accident vasculaire cérébral [14]. Les causes des AVCI comprennent les mécanismes thromboemboliques, athérothrombotiques, microangiopathiques et hémodynamiques. L’imagerie cérébrale, le bilan cardiovasculaire et biologique jouent un rôle capital dans la recherche étiologique. Malgré la faiblesse des moyens techniques et des difficultés financières rencontrées par les patients en Afrique subsaharienne, les causes des AVCI restent dominées par l’athérosclérose et les cardiopathies emboligènes [2, 16]. Ces causes peuvent varier selon les facteurs de risque. La connaissance des facteurs associés aux étiologies des AVCI devrait permettre de recourir à diverses stratégies de prévention. Dans notre contexte, peu d’études ont analysé les facteurs associés aux étiologies des AVCI. Ainsi, l’objectif de ce travail était d’étudier les étiologies des AVCI et d’analyser les facteurs associés chez les patients suivis au Centre Hospitalier Universitaire Sourô Sanou (CHUSS) de Bobo-Dioulasso. Méthode Nous avons mené une étude observationnelle de type transversal à visée analytique et à collecte rétrospective, réalisée au CHUSS de Bobo-Dioulasso qui est l’hôpital de référence de la région. C’est un hôpital dont la capacité est de 550 lits répartis dans six départements. Il comporte le seul service de neurologie de la ville, avec 6 salles d’hospitalisation et 22 lits. Cette étude s’est déroulée dans le service de neurologie. Elle a porté sur tous les patients admis pour AVC durant la période du 1er janvier 2017 au 31 décembre 2019. Ont été inclus dans cette étude, tous les dossiers des patients âgés de 15 ans et plus, hospitalisés pour AVCI confirmé par le scanner cérébral, sortis vivants durant la période d’étude et suivis en consultation. Les cas d’AVCI pour lesquels les dossiers étaient incomplets ont été exclus. Pour chaque patient, il était établi une fiche d’enquête afin de collecter les informations suivantes dans le dossier clinique des patients : variables sociodémographiques : facteurs de risque (l’hypertension artérielle (HTA) définie par la prise d’une tension artérielle ≥140/90 mm Hg jusqu’à 72 heures après l’AVC, un antécédent rapporté d’hypertension artérielle ou l’utilisation d’antihypertenseur avant l’AVC [17], le diabète défini par un antécédent rapporté de diabète ou de prise de médicament antidiabétique ou un taux d’hémoglobine glyquée ˃ 6,5% [3], le tabagisme défini comme étant une consommation régulière de tabac au cours des 12 derniers mois, l’alcoolisme défini par la consommation d’au moins un verre par jour de toute forme de boissons alcoolisées au cours de l’année écoulée [13], l’antécédent d’AVC défini par une notion rapportée de déficit neurologique d’installation brutale compatible avec un AVC confirmé ou non par une imagerie cérébrale ; la cardiopathie [17] définie par l’évaluation cardiologique d’une maladie cardiaque antérieure ou actuelle (fibrillation ou flutter auriculaire, cardiomyopathie, insuffisance cardiaque, cardiopathie ischémique, rhumatismale ou valvulaire), la sédentarité correspondant à au moins 8 heures de temps passé en position statique (assise ou allongée) entre le lever et le coucher du soleil [10], l’obésité définie par un indice de masse corporelle ≥30 kg/m2 [11] et la drépanocytose [12] définie par la présence d’une hémoglobine anormale à l’électrophorèse de l’hémoglobine); délai d’hospitalisation ; durée d’hospitalisation; résultats des examens paracliniques rapportés dans le dossier (tomodensitométrie cérébrale ; électrocardiogramme et échographie cardiaque transthoracique lus par un cardiologue, numération formule sanguine ; sérologie syphilitique et du virus de l’immunodéficience humaine ; C-Réactive protéine ; bilan lipidique ; échodoppler des vaisseaux du cou ) et étiologies selon la classification TOAST où les étiologies des AVCI sont représentées par l’athérome des grosses artères (25% des cas), la lipohyalinose des artérioles de petit calibre (20% des cas), les cardiopathies emboligènes (25% des cas), les autres mécanismes (5% des cas) et les causes indéterminées dans 25% des cas [1]. L’analyse des variables d’intérêt a été faite sur les données complètes. Les données qualitatives ont été exprimées en pourcentage (%) et les variables quantitatives en moyenne ± écart-type. Les données ont été analysées sur STATA dans sa version 17.0. Les paramètres usuels de statistique descriptive ont été estimés pour chaque variable. Les tests de comparaison ont été faits après vérification de leurs critères de validité, en considérant un seuil de signification statistique de p<0,05. La régression logistique multivariée a été utilisée pour déterminer les facteurs associés aux étiologies des AVCI. L’anonymat des malades a été préservé, les fiches de report de cas ne comportant pas leurs identités. Seuls étaient mentionnés les numéros de dossiers. L’enquête et la vérification des fiches ont été menées par un étudiant en médecine tenu au secret médical. Résultats Cette étude a inclus 192 cas d’AVCI (figure 1). Le délai moyen de consultation était de 2,65 ± 0,55 jours. La durée moyenne d’hospitalisation était de 14,64 jours avec des extrêmes allant d’un jour à 76 jours. L’âge moyen des patients était de 61,03 ± 14,61 ans. Le sex-ratio H/F était de 1,18. Les principaux facteurs de risque (Tableau I) étaient l’HTA chronique chez 117 (60,9%) patients, l’alcoolisme chez 38 (19,8%) patients, le tabagisme chez 31(16,1%) patients, le diabète de type 2 chez 22 (11,4%) patients, l’antécédent d’AVC chez 20 (10,4%) patients, et l’antécédent de cardiopathie chez 12 (6,2%) patients. Les principales étiologies (Tableau II) étaient l’athérosclérose (30,2%) et les cardiopathies emboligènes (14,6%). Cependant, les causes indéterminées représentaient 53,2%. Concernant les facteurs associés aux étiologies des AVCI, le sexe féminin (Tableau III) était associé à l’athérosclérose (p= 0,02 ; OR= 2,38; IC95%: 1,12-5,02). L’âge supérieur à 60 ans (Tableau IV) était associé à l’arythmie complète par fibrillation auriculaire (p= 0,04 ; OR= 5,26 ; IC95%: 1,04-26,65). L’antécédent de cardiopathie (Tableau IV, V et VI) était associé à l’arythmie complète par fibrillation auriculaire (p= 0,02 ; OR= 7,82 ; IC95%: 1,43-43,72), aux cardiomyopathies dilatées hypokinétiques (p= 0,004 ; OR= 9,09 ; IC95%: 1,99-41,40) ainsi qu’aux causes indéterminées (p= 0,01 ; OR= 7,14 ; IC95%: 1,43-35,68). Discussion Cette étude porte sur les étiologies des AVCI. Les causes indéterminées, l’athérosclérose et les cardiopathies emboligènes étaient les principales étiologies respectivement dans 53,2%, 30,2% et 14,6%. Une étude antérieure faite sur le sujet âgé au CHUSS de Bobo-Dioulasso avait rapporté les mêmes principales étiologies avec 31,37% de causes indéterminées, 34,63% d’athérosclérose et 24,84% de cardiopathies emboligènes [16]. Cependant, dans une étude béninoise, les maladies cardiaques emboliques et l’athérosclérose étaient prédominantes, dans une proportion de 53% et 26% respectivement [2]. Ceci pourrait s’expliquer par la taille de l’échantillon et le caractère prospectif de leur étude dans laquelle les explorations cardiovasculaires étaient plus complètes. De même, dans une étude allemande [8], la cardiopathie emboligène était la cause la plus fréquente d’AVCI (25,6%), suivie par les causes indéterminées (22,6%), l’athérosclérose (20,9%) et la microangiopathie (20,5%). Cette différence serait due au faible taux d’explorations incomplètes (5,1%) et à l’utilisation de l’imagerie par résonance magnétique pour le diagnostic des microangiopathies. Dans la présente étude, l’athérosclérose était liée au sexe féminin. La prédominance de certains facteurs de risque cardiovasculaire chez le sexe féminin tels que l’obésité et la sédentarité pourrait traduire ce fait. En effet, une étude antérieure faite dans le même hôpital a montré que l’obésité (p= 0,005 ; OR= 29 ; IC 95%: 3,85-641) était associée au sexe féminin [15]. Aussi, les facteurs hormonaux sont évoqués. Ainsi, les femmes développent généralement l’athérosclérose après la ménopause, ce qui fait qu’elles sont plus nombreuses à en souffrir à un âge avancé par rapport aux hommes [6]. Cette étude a trouvé une association entre les cardiopathies emboligènes (arythmie complète par fibrillation auriculaire et cardiomyopathie dilatée hypokinétique) et l’antécédent de cardiopathie. Grau et al [8] ont montré que les cardiopathies emboligènes étaient dominées par les arythmies complètes par fibrillation auriculaire et les valvulopathies. Ceci démontre l’intérêt du diagnostic précoce et de la prise en charge des cardiopathies emboligènes dans la prévention des AVCI. Aussi, l’arythmie complète par fibrillation auriculaire était associée à l’âge. Ainsi, la fibrillation auriculaire multiple par 5 le risque d’AVC [18]. Sa prévalence dans la population générale augmente avec l’âge, allant de 3,7-4,2% chez les 60-70 ans à 10-17% chez les plus de 80 ans [19]. Les causes indéterminées étaient très importantes dans cette étude (53,2%). Elles avaient un lien statistiquement significatif avec les antécédents de cardiopathies. Cela témoignerait d’un mauvais suivi des patients chez qui une cardiopathie avait été diagnostiquée antérieurement. Ce taux élevé de causes indéterminées associé à la faible proportion de cardiopathies emboligènes serait dû à l’insuffisance des explorations cardiologiques qui sont totalement à la charge des patients ne disposant généralement pas d’assurance maladie. En effet, 75% et 28% des patients atteints d’AVCI ont pu réaliser respectivement l’électrocardiogramme et l’échographie cardiaque dans une étude faite sur le même site [15]. Nos résultats étaient comparables à ceux de Dash et al [5] en Inde, qui ont rapporté 57% de causes indéterminées dues essentiellement à une exploration incomplète. Conclusion Cette étude montre que les étiologies des AVCI diffèrent selon l’âge, le sexe et la présence d’antécédent de cardiopathie. L’athérosclérose et les cardiopathies emboligènes étaient les causes déterminées les plus fréquentes. L’optimisation du diagnostic et de la prise en charge des patients à haut risque pourraient contribuer à réduire le fardeau des AVC. De même, l’étiologie n’était pas retrouvée chez plus de la moitié des patients. L’amélioration de l’accessibilité aux explorations complémentaires des AVC devrait permettre de réduire le taux des causes indéterminées. Des études ultérieures prospectives devront permettre de déterminer le devenir des AVCI selon les étiologies. 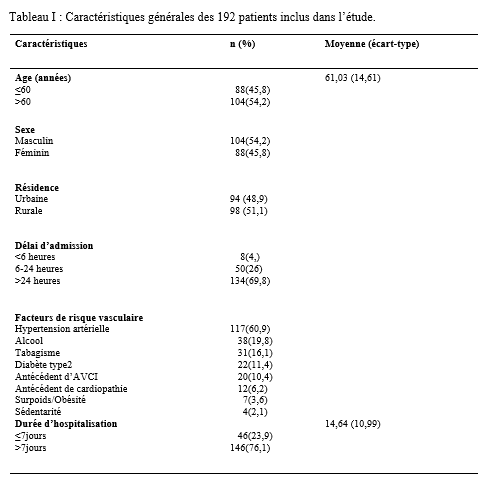 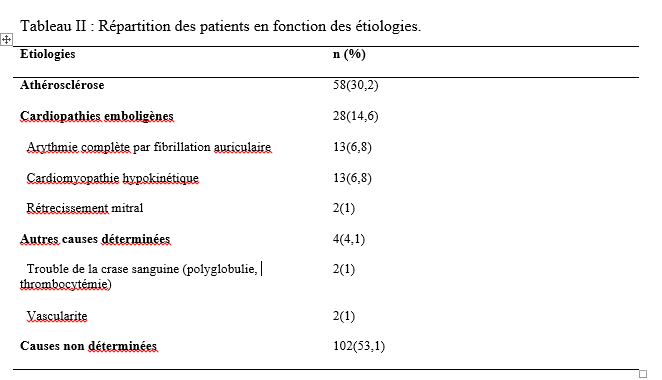 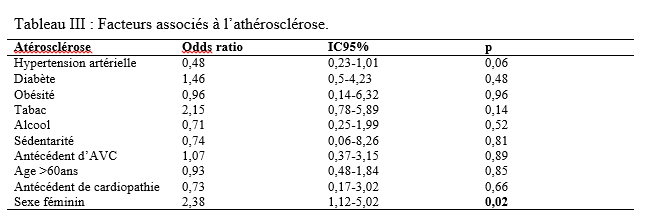 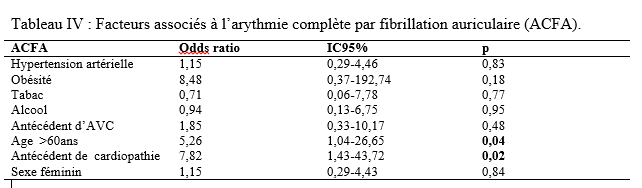 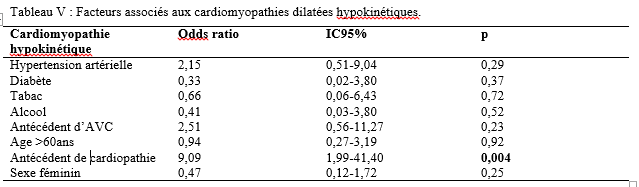 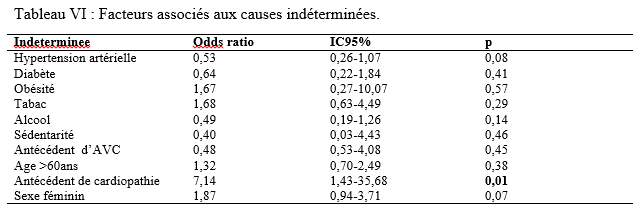 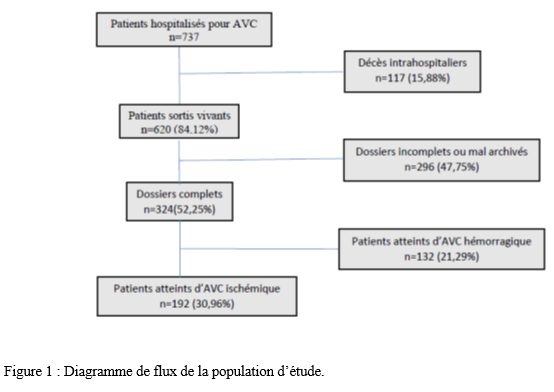 COMPLICATIONS NEUROLOGIQUES LIEES AU VIH ASPECTS EPIDEMIOLOGIQUES, CLINIQUES, THERAPEUTIQUES ET EVOLUTIFS AU SERVICE DE NEUROLOGIE DU CENTRE HOSPITALIER NATIONAL DE PIKINE (DAKAR-SENEGAL) NEUROLOGICAL COMPLICATIONS RELATED TO HIV EPIDEMIOLOGICAL, CLINICAL, THERAPEUTIC AND EVOLUTIONARY ASPECTS AT THE NEUROLOGY DEPARTMENT OF THE NATIONAL HOSPITAL CENTER OF PIKINE (DAKAR-SENEGAL) Introduction Les complications neurologiques liées à l’infection par le virus de l’immunodéficience humaine (VIH) sont fréquentes, touchant le système nerveux central et périphérique et le muscle. Malgré des progrès diagnostiques et thérapeutiques majeurs, l’infection par le VIH reste, près de 40 ans après son apparition, une affection grave, voire mortelle du fait des complications de l’immunodépression et de celles neurologiques centrales dues au VIH lui-même [6]. Les manifestations neurologiques sont fréquentes, variées, parfois handicapantes et surviennent à tous les stades de la maladie et sont source de gravité. La phase chronique de l’infection par le VIH est souvent associée à des atteintes neurologiques dues, entres autres, au neurotropisme du virus, à la toxicité des traitements anti rétroviraux ou aux infections opportunistes. Les atteintes centrales sont assez fréquentes sur ce terrain et les étiologies sont multiples posant parfois un problème diagnostique dans le contexte régional africain subsaharien marqué par un gap important en terme de ressources humaines et techniques. Nous rapportons ainsi les complications neurologiques centrales liées au VIH chez une population de patients vivant avec le VIH (PVVIH) au service de neurologie du CHN de Pikine. L’objectif de ce travail était d’évaluer les aspects épidémiologiques, cliniques, thérapeutiques et évolutifs des complications neurologiques au cours du VIH/SIDA. Méthodologie Il s’agissait d’une étude transversale descriptive de janvier à aout 2023 au service de neurologie du CHN de Pikine incluant tout patient vivant avec le VIH (PVVIH). La collecte des données s’était déroulée à partir des registres du centre de traitement ambulatoire des PVVIH et de ceux du services d’hospitalisation et de consultation de neurologie. L’échantillon portait sur les patients âgés de plus de 16 ans et présentant une complication neurologique du VIH documentée radiologiquement et/ou biologiquement. Résultats Sur 131 PVVIH 16, dont 8 hommes, avaient présenté des complications neurologiques soit une prévalence hospitalière de 12,2%. L’âge moyen des patients était de 43,75 ans avec un écart type de 8,76 et des extrêmes de 21 et 54 ans. Une notion de comportement à risque (travailleurs du sexe, absence de protection, usage de drogues injectable) était rapportée chez 11 patients. Des antécédents à type de candidose buccale, herpes labiales et de tuberculose étaient retrouvées chez 31,25% des patients. Les céphalées étaient les principaux motifs de consultation en neurologie avec 62,5%. Le syndrome pyramidal était la manifestation neurologique la plus fréquente (62,5%), suivi du syndrome méningé (50 %) et du syndrome confusionnel (37,5%) (tableau 1). Le stade 4 de l’OMS était le stade clinique le plus représenté (50%). Sur le plan extra neurologique le syndrome de condensation pulmonaire était retrouvé chez 18,75%, l’herpès labiale chez 12,5% et des adénopathies axillaires et cervicales chez 6,25% des patient. Le VIH-1 et le VIH-2 étaient respectivement retrouvés dans 87,5 % et 6,25 % des cas et une co-infection dans 6,25 % des cas. Le taux de CD4 était disponible chez 68,75 % des patients avec une moyenne de 227,18 et des extrêmes allant de 81 et 800 cellules/mm3. Les patients ayant un taux de CD4 compris entre 100 et 200 étaient les plus représentés (31,25 %) suivis ceux qui avaient un taux de CD4 inférieur à 100 (18,75 %). Le scanner cérébral réalisé chez tous les patients montrait une image en cocarde faisant évoquer une toxoplasmose chez 4 patients (figure 1), des hypodensités rehaussées ou non par le produit de contraste faisant suspectées le diagnostic de tuberculose et de localisations diverses chez 8 patients et il est revenu normal chez 4 patients. L’imagerie par résonnance magnétique faite chez 6 patients objectivait une prise de contraste méningée chez 2 patients, des hypersignaux de la substance blanche disséminés en faveur d’une encéphalite chez 2 patients également, une gliose étendue en sous tentorielle chez un patient et des foyers ischémiques associés à des tuberculomes chez un patient (le tableau 2 détaille de l’imagerie cérébral). L’étude biochimique du LCR objectivait une normoglycorachie dans 68,75 % des cas et une hypoglycorachie dans 25 %. A la cytologie on notait une cellularité normale chez 2 patients (12,5 %), une hypercellularité lymphocytaire chez 13 patients (81,25 %). La ponction lombaire n’a pas été faite chez 1 patient (6,25 % des cas). L’étude microbiologique et le GeneXpert par PCR confirmaient respectivement les étiologies virologiques et tuberculeuses. On notait plus d’atteintes centrales (méningo-encéphalites et encéphalites majoritairement) que périphériques (paralysie faciale périphérique essentiellement) (tableau 3).Les encéphalites et méningo-encéphalites étaient principalement d’origine virales (EBV dans 18,75 % des cas, VZV 12,5 % des cas et HHV7 6,25 % des cas) mais également bactériennes (tuberculose neuro-méningée dans 25 % des cas), parasitaires (toxoplasmose cérébrale dans 25 % des cas), et fongiques (cryptococcose neuro-méningés dans 6,25 % des cas). Dans 6,25 % des cas aucune étiologie des encéphalites et méningo-encéphalites n’a été retrouvée. Sur le plan thérapeutique, 6 patients étaient sous Acyclovir injectable ou comprimé associé à un traitement symptomatique et parfois une corticothérapie. Quatre patients ont reçu un traitement anti tuberculeux, quatre autre étaient sous Cotrimoxazole et un patient était sous Amphotéricine B et Fluorocytosine suivi d’un relais par fluconazole. Sur le plan évolutif, une amélioration clinique qui a été notée chez 9 patients (56,25 %) et 7 patients (43,75 %) sont décédés. Les complications liées au décès étaient un coma profond, un état de mal épileptique, une détresse respiratoire et une hypothermie. Discussion La prévalence retrouvée ici (12,2 %) est inférieure à celle retrouvée dans les autres études menées en Afrique subsaharienne [1,2,16] bien vrais les méthodes d’études n’étaient pas les mêmes avec ces auteurs. Cela pourrait être expliqué par l’accès généralisé au traitement anti rétroviral (ARV), le rôle de l’éducation thérapeutique et la faible prévalence de l’infection au VIH au Sénégal [20]. Cependant, cette prévalence reste supérieure à celle retrouvée dans certains pays [14,15], ce qui pourrait être lié à l’épidémiologie des infections chez les populations étudiées, à la diversité des signes neurologiques, ainsi qu’aux difficultés d’accès à certains moyens diagnostiques et thérapeutiques. L’un des principaux facteurs associés aux complications neurologiques centrales, dans notre étude, était l’âge, l’antécédent de tuberculose, le taux de CD4. En effet la moyenne d’âge de nos patients qui est de 43,75 ans témoigne de la relative jeunesse de notre cohorte avec des facteurs comme le comportement à risque retrouvé à 68,75 %. L’âge jeune de nos patients est en rapport avec les données de la littérature : le VIH affecte surtout la population jeune, la plus sexuellement active [11,13]. Ailleurs une moyenne d’âge à peu près similaire voire un peu plus basse a été retrouvé en Afrique subsaharienne [17,21] et en Asie [8]. Dans notre étude nous avons une égalité homme-femme mais ailleurs la prédominance est plutôt masculine. Notre sex-ratio peut s’expliquer par la faible quantité de notre échantillonnage lié au caractère secondaire de notre centre. Alors qu’ailleurs [4,7,14,15] et même aux centres primaires au Sénégal [20], la prédominance masculine reste de vigueur. Concernant les caractéristiques cliniques fonctionnelles des complications liées au VIH, la fièvre prédominait avec 68,75 %. Ce résultat est similaire à ceux de Soumaré [21] et Ganiem [8] qui avaient retrouvé respectivement 67 % et 41,5 % de fièvre dans leur cohorte. Ensuite viennent les céphalées avec 62,5 % et le déficit moteur avec 37,5 %. La présence de ses signes fonctionnels est probablement due aux atteintes neurologiques infectieuses qui prédominent dans la série. Le syndrome méningé était présent chez 50 % des patients, ce résultat en dessous de ceux rapportés par Soumaré [21] et Ouattara [17] qui trouvent respectivement 74 % et 83,1 %. Les crises convulsives étaient retrouvées chez 31,25 % des patients ce qui superposable aux résultats de Ouattara [9]. Par ailleurs une altération de l’état général avec 93,75 % des patients de la série classés OMS 3 ou 4 est notée. Ce qui est en accord avec les données de la littérature considérant ces pathologies comme des affections opportunistes classées au stade 4 de l’OMS avec le syndrome cachectique due au VIH [9]. Dans notre cohorte le profil VIH-1 était majoritaire à 87,5 %. Ce qui est classique dans la littérature et superposable aux résultats de Soumaré [21] ou le profil VIH-1 était aussi majoritaire 90 %. En effet le VIH-1 est le virus le plus répandu dans le monde [23]. Cliniquement les manifestations neurologiques centrales (MNC) étaient nettement prédominantes à 93,75%. Ce résultat était retrouvé par Séne [19] avec 68,8 % d’atteintes centrales dans sa cohorte. Les MNC ont révélé l’infection au VIH dans 69 % des cas. Berhe et al. ont aussi rapporté que la majorité des cas de MNC était inaugurale de l’infection par le VIH [5]. Le spectre des MNC accompagnant l’infection par le VIH est large. Les étiologies diffèrent en fonction de l’évolution de la maladie et du taux de CD4 [3,10]. Le taux moyen de CD4, chez nos patients, était de 227,18 avec un taux entre 100 et 200 chez 31,25 % des patients. Ce taux faible retrouvé par plusieurs études [21,18] montre que les manifestations neurologiques centrales surviennent le plus souvent à un stade d’immunodépression avancée. L’imagerie cérébrale (TDM et IRM) permet un bilan exhaustif des lésions cérébrales, tout particulièrement en matière de lésions de la substance blanche en confrontation avec les données clinico-biologiques et notamment le taux de CD4, rendant ainsi plus facile le diagnostic étiologique d’une infection opportuniste cérébral chez le PVVIH. Ainsi dans notre cohorte, la toxoplasmose, l’une des infections opportunistes les plus fréquentes (25 %) a été diagnostiquée grâce au scanner cérébral. Plus du double de ce taux (54 %) a été rapporté par Apetse et coll. au Togo [2]. Ceci pourrait s’expliquer par la prévalence VIH un peu plus élevée au Togo qu’au Sénégal. L’étude du LCR a permis le diagnostic de la cryptococcose neuroméningée (CNM) qui est une urgence diagnostique. Ce diagnostic repose essentiellement sur l’examen du LCR après coloration par l’encre de Chine, la culture et la détection du polysaccharide capsulaire par agglutination de particules de Latex. La CNM, deuxième infection opportuniste curable au cours de l’infection par le VIH [11] et faisant partie de la définition CDC, a été retrouvée chez 6,25 % de nos patients, ce qui est relativement faible par rapport à certains pays de l’Afrique de l’Est où la prévalence du VIH est beaucoup plus élevée avec 12,7 % de CNM rapportés à Bujumbura [12]. De la même manière, l’étude du LCR a permis de poser le diagnostic d’encéphalite et de méningoencéphalite virales (EBV, VZV, HHV7) contrairement à la plupart des études africaines subsahariennes où ces virus n’ont pu être recherchés faute de moyens diagnostiques [2,22,16]. Les causes de décès sont dominées par les infections opportunistes et leurs complications dont la prise en charge pose un réel problème dans les pays en voie de développement. La létalité des affections neurologiques centrale lors de l’infection au VIH à la phase de SIDA est assez importante. Elle était de 43,75 % dans notre étude et était semblable au taux de Ganiem 41 % [8] et moins élevée que celui de Soumaré avec 63% [21] et Ouattara 78,6 % [17]. Une prise en charge précoce et rigoureuse est importante pour diminuer la létalité des complications neurologiques lors de l’infection au VIH. Conclusion Les manifestations neurologiques sont fréquentes et variées au cours de l’infection par le VIH. Leur diagnostic peut parfois être aisé mais parfois il peut être compliqué dans un contexte de ressources limitées. Les affections opportunistes doivent être, jusqu’à preuve du contraire, considérées et justifiées d’un traitement adapté et bien codifié, devant toutes manifestations neurologiques lors du VIH. 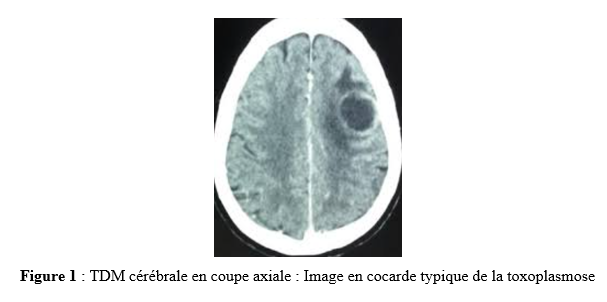 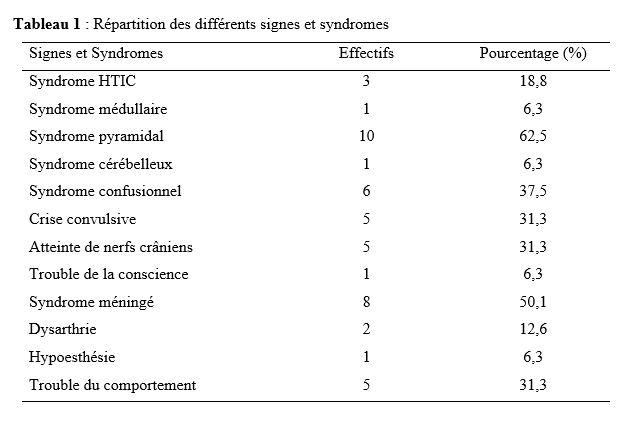 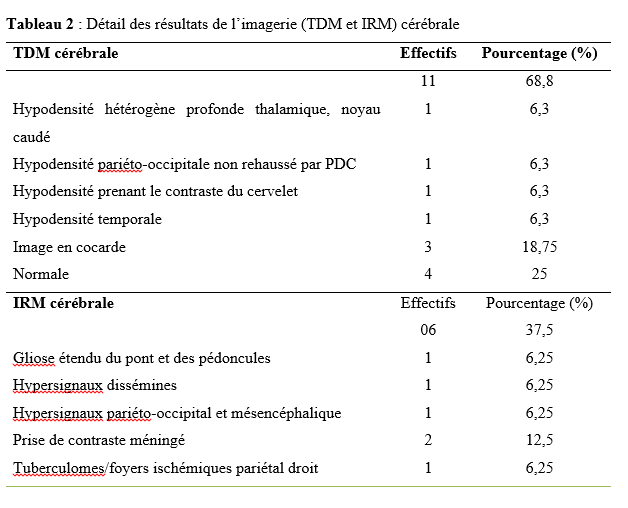 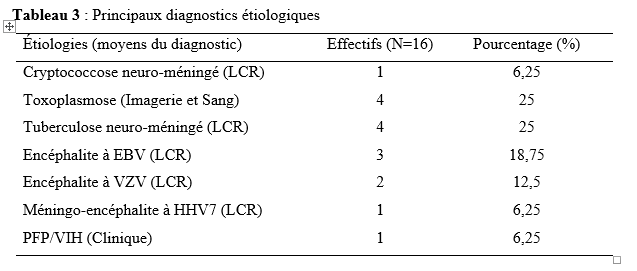 Articles récents
Commentaires récents
Archives
CatégoriesMéta |
© 2002-2018 African Journal of Neurological Sciences.
All rights reserved. Terms of use.
Tous droits réservés. Termes d'Utilisation.
ISSN: 1992-2647